大動脈弁狭窄症
前書き
大動脈弁狭窄は、左心室の大動脈である大動脈弁の間にある心臓弁の狭窄です。それはドイツで最も一般的な心臓弁の欠陥です。この疾患の結果の1つは、通常、左心の過負荷であり、最初は心筋の肥大(肥大)そして最後に心不全(心不全)リード。
大動脈弁狭窄にはいくつかの特徴的な症状がありますが、これらは通常、進行した段階でのみ現れます。医師は、画像技術を使用して大動脈弁狭窄を診断できます。疾患の病期に応じて、保存的治療と外科的治療の両方の選択肢が可能です。
原因
小児および青年では、主に先天性奇形または急性疾患が狭窄の原因です(狭める)成人では主にいわゆる 変性プロセス、ドイツ語では、大動脈弁狭窄症の原因となる摩耗と涙。これは、体内のさまざまなプロセスが大動脈弁の機能の多かれ少なかれ深刻な損失につながる可能性があることを意味します。原則として、動脈硬化に関連した血管と弁の変化が、大動脈弁狭窄症の発症の原因です。これは血管と大動脈弁の石灰化であり、原因は完全には解明されていません。ただし、遺伝的素因や食習慣、刺激物質(喫煙など)が主に変化の原因であると疑われています。
このトピックにも興味があるかもしれません: 大動脈弁狭窄症
症状
多くの場合、症状は大動脈弁狭窄の後期にのみ現れます。人体は大動脈弁のわずかな狭窄を補うことができます。これが、低グレードの大動脈弁狭窄が日常生活でめったに症状にならない理由です。最も一般的な症状は次のとおりです。
- めまい
- 胸の圧迫感/狭心症
- 心不全
- 心房細動
- 肺水腫
大動脈弁の深刻な狭窄は、しばしば心不全に関連し、特徴的な症状を引き起こす可能性があります。たとえば、意識が失われる可能性があります(かすかな)そしてめまい発作。呼吸困難および胸部または下顎の痛みも、大動脈弁狭窄の存在の重要な指標です。
乾いた咳、呼吸時のカタカタ音、呼吸数の増加、水分貯留も、大動脈弁狭窄症の症状を表すことがあります。
私たちのトピックも読んでください: 大動脈弁狭窄症
めまい
めまいは、大動脈弁狭窄の初期兆候の1つである可能性があります。大動脈弁狭窄によって引き起こされる狭窄により、血流が減少します。その結果、とりわけ、脳は供給不足になり、めまい、時には失神、つまり短時間の意識喪失が起こります。これらの症状は、主に運動中に発生します。動脈が大きく開いて筋肉に十分な酸素が供給されると同時に、血圧が低下するためです。
狭心症
狭心症は突然の胸の痛みです。これらは、心臓への血流が減少するか、完全になくなると発生します。大動脈弁狭窄症では、十分な血液を排出するために、大動脈が狭くなるため、心臓はより強く収縮する必要があります。これにより、心筋が成長します(肥大)したがって、より多くの酸素を必要とし、したがってより高い血液供給を必要とします。これは、供給不足につながる可能性があり、健康な冠動脈でも狭心症を引き起こす可能性があります。
これについての詳細: 狭心症
心不全
心不全は心不全とも呼ばれ、体が必要とする1分あたりの血液量を心臓が循環に送り込むことができなくなります。その後、さまざまな症状が発生する可能性があります息切れ、めまい、眠気の増加、咳、肺水腫。大動脈弁狭窄症では心臓の機能不全が発生します。これは、心臓が狭窄を介して、より大きな抵抗に抗してポンプしなければならず、左心室の筋肉が成長するためです。これにより、より高い抵抗に対抗することができます。しばらくするとチャンバーが膨張します(膨張)ただし、高圧のため、ポンピングパワーが低下します。それから心不全になります。
心房細動
不整脈、すなわち心房細動などの心不整脈は、特に重度の大動脈弁狭窄症で発生する可能性があります。圧力の増加により、左心が成長して拡張します。左心室のこの一定のひずみは、心房細動を引き起こします。心房細動により、血栓形成のリスクが高まり、したがって脳卒中を患うリスクが高まります。治療は、大動脈弁狭窄を取り除くことによって行われます。さらに、脳卒中のリスクを軽減するために抗凝固薬が投与され、場合によってはペースメーカーが挿入されます。
また読む:心房細動の症状
肺水腫
肺水腫は大動脈弁狭窄症の合併症です。心臓内の圧力の増加は、左心室の拡大、そして最終的には心不全につながります。心臓は体に血液を効果的に供給することができなくなるため、体液貯留が発生します。したがって、体液が十分に排泄されないため、体液が組織や臓器に蓄積します。この体液の蓄積は浮腫と呼ばれます。一方では、これらは足や腹部に発生します。一方、肺にも。肺水腫の症状には、息切れ、咳、泡沫状の痰、心拍数の増加、青い皮膚(特に唇)、死の恐怖に至るまで落ち着きのなさなどがあります。肺水腫は生命を脅かす可能性があるため、できるだけ早く治療が必要です。
心の拡大
大動脈弁狭窄症は、左心室の流出領域の狭窄です。この狭窄は、血液を循環に送り込むことができるようにするために左心室が克服しなければならない圧力の増加をもたらす。時間の経過とともに、左心室の心筋が成長します。これにより、狭窄を補償することができます。ただし、長期的には、心臓にとって圧力の上昇が大きすぎて、左心室が拡張(拡大)することにより拡大します。その結果、心臓のポンプ能力が低下し、心不全につながります。心臓は体に効果的に供給するために必要な量の血液を排出できなくなります。浮腫、息切れ、疲労感などの症状が現れます。
これについての詳細: 心筋肥厚
治療
大動脈弁狭窄症の治療は、疾患の重症度、症状、付随する疾患、および患者の全身状態によって異なります。
症状のない軽度から中等度の大動脈弁狭窄症では、大動脈弁の外科的置換が正当化されるかどうかは議論の余地がありますが、中等度から重度の重大な大動脈弁狭窄には大動脈弁の置換術が推奨されます。非常に高齢の患者であっても弁置換により生活の質が大幅に向上することが示されているため、外科的介入も比較的高齢の患者で実施されています。
大動脈弁の置換には、人工大動脈弁と生物学的(ブタ)大動脈弁の両方を使用できます。新しい外科技術の助けを借りて、特定の条件下で、このキーホール技術を最小限に侵襲的に使用するカテーテルの助けを借りて、新しい大動脈弁を挿入することが可能です。
薬物療法は、特定の理由で外科的治療が不可能な場合にのみ推奨されます。
大動脈弁狭窄症の薬
現在、大動脈弁狭窄症の治療を成功させるための薬物療法はなく、現在の研究状況によれば、適切ではありません。研究は、病気の進行が薬物療法によって遅くされることができないことを示しました。
とりわけ、リスク要因を最小限に抑え、必要に応じてライフスタイルを変えることが重要です。しかし、診断が遅れているため、外科的治療がほとんどの患者がこの疾患をうまく治療する唯一の方法です。
例外は、他の危険因子または付随する疾患のために、大動脈弁置換術を受けられないか、または手順を待つ必要がある患者です。利尿薬、ACE阻害薬、ジゴキシン、いわゆる「サルタン」などの薬をここで使用できます。これらの薬は、一般的に心臓のポンプを容易にすることを目的としています。治療の成功を危うくしないために、これらのケースでは定期的な検査が行われるべきです。
大動脈弁狭窄症の手術
現在の研究によると、外科的介入は大動脈弁狭窄を正常に治療する唯一の方法です。患者の状態と病院の要件に応じて、さまざまな外科的処置を検討できます。随伴性の病気や全身状態により手術を受けることが予想される患者さんに対して、切開手術を行います。この開放手術では、古い大動脈弁が取り除かれ、人工心臓弁または生体心臓弁のいずれかが心臓に縫合されます。
カテーテルを使用して心臓弁を挿入することも可能です。これで、TAVI(経カテーテル大動脈弁移植手順では、新しい生体心臓弁は、カテーテルを使用して鼠径部の動脈を介して大動脈弁に導かれ、この時点で古い狭窄弁に押し込まれます。現在、この手順は、切開手術のリスクが高すぎる患者にのみ実行されます。
いつ手術が必要ですか?
大動脈弁狭窄手術中、弁はプロテーゼと交換されます。これは、症状、特に心不全が発生したときに示されます。苦情はありませんが、左心室と大動脈の間に50 mmHgを超える圧力差があります。生命を脅かす不整脈もここで発生する可能性があるためです。
このトピックにも興味があるかもしれません: 人工心臓弁
カテーテル検査はいつ行われますか?
外科的処置の代替は、いわゆるTAVI(経頭蓋弁移植)。交換用フラップは折りたたまれ、カテーテルを介して鼠径部に挿入されます。古い大動脈弁に到達すると、バルーンによって拡張され、新しい弁がその場所に押し込まれます。この手順は、胸腔を開く必要がなく、心臓を停止する必要がないため、手術よりもはるかに穏やかです。これは大動脈弁置換の比較的新しい方法であるため、手術ほど長期的な経験はありません。また、最新世代のバルブの耐久性に関する調査はまだ保留されているため、明確な説明はできません。
大動脈弁狭窄症の治療のためのガイドライン
大動脈弁狭窄症の治療と診断を特に扱う最後の有効なガイドラインは、「欧州循環器学会「書かれた。外科用大動脈弁置換の新しい方法の一部として、多くの専門家がこの新しいガイドラインに対処してきました。このガイドラインは2012年に公開されました。
ガイドラインの主な構成要素は、外科的介入または保存的療法が推奨される適応症、ならびに外科的介入を行うために与えられなければならないフレームワーク条件、およびそれぞれの療法が実施されるべきでない禁忌です。
ガイドラインには、個々の治療法の選択肢に関する試験結果の概要も記載されています。ドイツでは外科的介入の適応においてガイドラインが考慮されていますが、個々の逸脱が必要になる場合があります。
ガイドラインが発行されてから、TAVI(経カテーテル大動脈弁移植)ただし、特定の特別装備の病院でのみ可能です。
大動脈弁狭窄症の平均余命はどれくらいですか?
大動脈弁狭窄症は、心臓が順応するため、多くの場合偶発的な所見であり、重症の形態であっても不快感がほとんどないかまったくない可能性があります。バルブの狭小化は、年間を通じてごくわずかしか増加しないか、まったく増加しない可能性があります。したがって、病気の患者の平均余命は常に個別に考慮されなければなりません。しかし、症状を治療せずに放置すれば、平均寿命についての記述をすることができます。狭心症(胸の圧迫感)が発生した場合、それは約5年になります。失神(短期間の意識喪失)は平均寿命を約3年に短縮し、未治療の肺うっ血または肺水腫を伴う心不全の場合、平均2年が予想されます。一般に、治療を早く開始するほど、心臓へのダメージが少なくなり、平均余命が長くなります。
診断
大動脈弁狭窄症の症状はしばしば疾患の後期にのみ現れるので、大動脈弁狭窄症の診断はしばしば比較的遅れて行われます。患者への質問に加えて(anamnese)と身体診察、主治医は聴診器で心臓を聞いて診断を下すことができます。大動脈弁狭窄症、いわゆる心臓雑音を示す流れの変化は、しばしばここで聞くことができます。
大動脈弁狭窄を診断する最良の方法は、画像検査によるものです。特に、超音波装置による検査は、病気の診断にしばしば使用されます。この場合、心エコー検査について話します。
大動脈弁狭窄の結果を示すために使用できるECG検査とX線も関連します。
心臓エコー/心エコー検査
心臓の超音波過小評価は医師によって心エコー検査として使用され、 心臓エコー またはしばしば簡単に」エコー「大動脈弁狭窄症の診断に関しては、いわゆるゴールドスタンダードです。ゴールドスタンダードとは、検査がそれぞれの疾患に対する最良の診断方法であると一般に考えられていることを意味し、他のすべての方法はこれに対して測定する必要があります。
心臓のこの超音波検査は、食道を通して、または胸部を通して外部から心臓と心臓弁を見えるようにすることができ、したがって、疾患を確実に診断するのに役立ちます。
いわゆる「シュラッケチョ」(経食道心エコー検査, お茶)は、フレキシブルチューブの助けを借りて食道を通して行われますが、通常は軽い麻酔下で行われます。フラップの直径は、デバイスのモニターで測定できます。大動脈弁が狭くなると、直径が大幅に小さくなります。左心室の筋肉の厚さも測定できます。これは、大動脈弁狭窄症の場合、しばしば大幅に増加します。
これに関する私たちの記事も読んでください 心エコー検査
心の盗聴と心雑音
身体診察中、他の措置に加えて、医師は心臓の声に耳を傾けます。大動脈弁狭窄症は、特徴的な心臓の雑音でしばしば気づかれます。これは、弁の領域の狭窄によって引き起こされます。この心音は紡錘形の中収縮として説明され、特に第2肋骨と第3肋骨の間でよく聞こえます。スピンドル形状とは、音がやわらかく始まり、スピンドルの形状のように、最後に向かって音が大きく、静かになります。中胚葉性とは、収縮期の中央、つまり心腔が収縮し、血液が循環に送り出される段階で音が始まることを意味します。場合によっては、実際の心雑音が始まる前にクリック音が聞こえることがあります(排出クリック).
重症度の区分
大動脈弁狭窄を重症度に分類する方法は異なります。以下に示す分類は、ドイツで最も一般的な分類を表しています。
大動脈弁狭窄症の等級付けは、軽度から中程度、重度かつ重要な範囲です。これらの重大度を区別するために、3つの基準が一般的に使用されます。
最初の基準は、いわゆる 平均収縮期血圧勾配。大動脈弁の狭窄は左心室から大動脈への移行を減らすので、心室と大動脈弁の後ろの大動脈で発生する圧力は同じではありません。
狭窄の程度に応じて、圧力勾配が高くなります。圧力勾配はユニット内の血圧のようになります mmHg 指定。わずかな狭窄は最大25 mmHgの圧力勾配を持ちますが、中程度の狭窄では25〜40 mmHgです。重度の狭窄は、圧力勾配が40 mmHgを超える場合です。重大な大動脈弁狭窄は、圧力勾配が70 mmHgを超える場合です。
大動脈弁狭窄の等級付けに使用される2番目の基準は、測定された弁開口面積(KÖF)。これは通常、心臓エコーを使用して測定され、単位で表されます "cm²"述べました。
弁の開口面積が小さいほど、大動脈弁の狭窄は深刻になります。 1.5cm²を超えるバルブ開口面積は軽度の狭窄と呼ばれますが、中程度の狭窄の面積は1〜1.5cm²です。弁の開口面積が1.0cm²未満の場合は、重度の狭窄を示します。大動脈弁の非常に重要な狭窄は、弁の開口面積が0.6cm²未満の場合です。
重症度を評価するための3番目の基準は、患者の症状です。軽度の大動脈弁狭窄は常に症状がなく、中程度の狭窄は通常無症候性ですが、重度の大動脈弁狭窄は通常、疾患の典型的な症状を示します。非常に重大な狭窄はほとんど常に症状を示します。 (そう。)
よりよく理解するために、私たちの記事も読んでください
- 心臓の解剖学
- 大動脈弁の解剖学
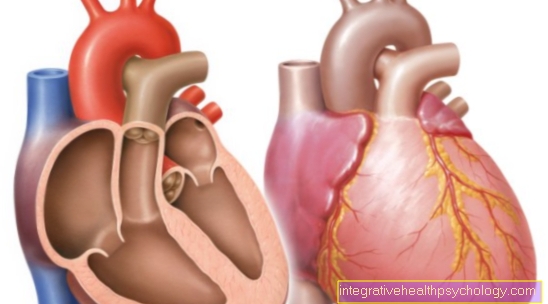
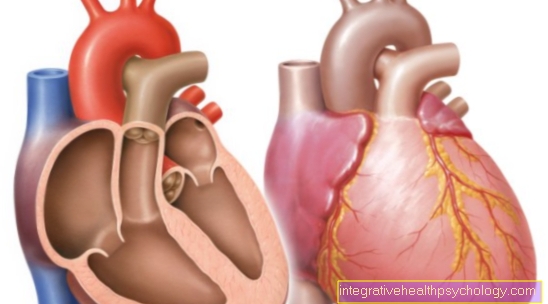
イラストハート
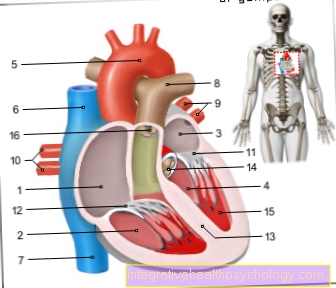
- 右心房-
アトリウム右利き - 右心室-
心室デクスター - 左心房 -
アトリウム洞 - 左心室 -
心室不吉 - 大動脈弓- アルカス大動脈
- 上大静脈-
上大静脈 - 下大静脈-
下大静脈 - 肺動脈幹-
肺幹 - 左肺静脈-
Venae pulmonales sinastrae - 右肺静脈-
Venae pulmonales dextrae - 僧帽弁- ヴァルヴァ・ミトラリス
- 三尖弁-
三尖弁 - チャンバーパーティション-
心室中隔 - 大動脈弁 - ヴァルヴァ大動脈
- 乳頭筋-
乳頭筋
すべてのDr-Gumpert画像の概要は、次の場所にあります。 医療イラスト
予報
大動脈弁狭窄症の症状は非常に遅く現れることが多いため、診断時に疾患がかなり進行しているため、弁の外科的置換なしの疾患の予後は比較的不良です。
個々の予後は、狭窄の重症度によって大きく影響されますが、一般的な状態および一般的な随伴する疾患によっても影響を受けます。大動脈弁を置換する能力は、疾患の予後を著しく改善しました。特に高齢の患者は、大動脈弁狭窄症のない年齢層の人々と弁置換後、ほぼ同じ年齢に達すると想定されています。