食道がん
ここに記載されているすべての情報は一般的な性質のものであり、腫瘍治療は常に経験豊富な腫瘍医の手に委ねられています!
同義語
食道癌、食道腫瘍、食道腫瘍、食道-Ca、ベレー癌
定義
食道がん(食道=食道)は、食道の内壁の細胞から発生する悪性で制御不能に急速に成長する腫瘍です。
80〜90%のケースでは、高耐性アルコールの長期消費(アルコール乱用)とタバコの消費の間には関連があります。食道癌は、逆流性疾患(慢性胸焼け)の結果であるベレー食道から発生することもあります。腫瘍がすでに進行している場合、腫瘍は後期に症状を引き起こします。診断が遅いため、このタイプの癌は患者の予後が非常に悪いです。

イラスト食道がん

腫瘍はすでに食道の直径の大部分を塞いでいます。
これは嚥下困難をもたらします。
時々、食品成分は狭窄(狭窄)を通過できなくなります。
疫学
食道腫瘍の発生率のピークは50歳から60歳の間にあり、女性よりも2〜3倍男性がこの疾患に冒される可能性が高くなります。
全体として、食道癌は比較的まれな癌であり、全体の発生率は人口10万人あたり10例です。
ヨーロッパでは、食道癌は癌による全死亡の中で代表され、男性で3.3%、女性で1.4%です。しかし、女性はより高い位置(口の近く)の食道癌に罹患することが多く、その結果、予後はさらに悪化します 胃 クローザー。
食道内の頻度分布:
- 首部分(子宮頸)食道にある腫瘍5-10%
- のフォークの上 気管 ある腫瘍(スープラビフルカル) 45-55%
- 気管分岐部の下にある腫瘍(インフラビカル)
- 40-50%
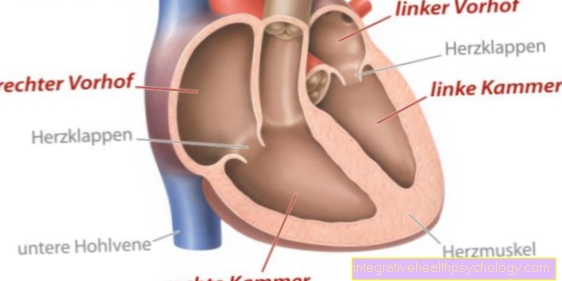
食道の解剖学

喉頭から横隔膜/胃までの食道のイラスト
- 輪状軟骨
- 大動脈狭窄(腹部動脈の終わり)
- ツヴェルフェレンゲ
- 甲状腺
- 頸動脈(頸動脈)
- 風管(気管)
- 右メイン気管支(気管支)
- 食道
- ダイヤフラム
私たちのトピックの下で解剖学の詳細をお読みください: 食道の解剖学

- 食道
(首部分)-
食道、子宮頸部 - 鼻腔 - カビタスナシ
- 口腔 - カビタスオリス
- 風管(約20 cm)- 気管
- 食道
(胸部)-
食道、胸郭 - 食道
(腹部)-
食道、腹部 - 胃の入り口-
カーディア - 胃体-
胃腸 - 喉-
咽頭 - 甲状腺 -
グランデュラ甲状腺
すべてのDr-Gumpert画像の概要は、次の場所にあります。 医療イラスト
フォームと原因
食道がんのさまざまな形態とその原因:
食道腫瘍は一般に、生理学的に存在する食道の狭窄に主に発生します。
まず第一に、この癌の2つの主要な形態が区別されます:
食道の上部では、粘膜の表面は主に扁平上皮(被覆組織)で覆われています。下部は主に腺組織で構成されています。
したがって、細胞型の由来にもよるが、扁平上皮がんは主に食道上部に発生し、下部に腺腫瘍(腺がん)が発生する。よりまれに、主に壁に沿って縦に成長するこのがんの特別な形態があります。食道の自律神経を破壊するため、蠕動運動がオフになり、食道が硬い構造になります。この形態は、硬性(硬性)食道癌と呼ばれます。
- 扁平上皮がんの主な危険因子(60%)は、高率のアルコール(アルコール乱用)の何年もの消費です。アルコールの発ガン性(発がん性)効果は、タバコを吸うことにより増加します。これらの2つの汚染物質は、ほとんどの場合一緒に消費されるため、食道癌に関連して同じ呼称でしばしば言及されます。
このトピックの詳細については、次のページをお勧めします。 扁平上皮がん-どのくらい危険ですか?
- ほとんどの場合、腺癌(40%)はベレー食道、つまり長期にわたる逆流疾患(慢性胸焼け)の後に発症する可能性がある粘膜の変化から発生します。したがって、「ベレー癌」とも呼ばれます。すべてのベレー食道が必ずしも腫瘍に成長するわけではないことに注意してください。過去数十年の間に、逆流性疾患に起因する二次疾患が増加し、したがって食道腺癌も増加しています。
食物からの他の汚染物質:
発がん性物質は食品にも含まれています。亜硝酸塩(saltpeter、硬化塩)と特定のタンパク質(アミン)からなる化学化合物、いわゆるニトロソアミンがあります。ニトロソアミンは、とりわけ、グリル、ローストの際に発生し、時には、次のような特に硝酸塩が豊富な食品から胃で発生しますほうれん草またはレタス。
アフラトキシンは、食品中の特定のカビによって形成される汚染物質です。これらは、食道に腫瘍を引き起こすだけでなく、他の臓器にも腫瘍を引き起こす可能性があります。肝臓で。
同様の影響は、乳製品に優先的に影響を与える乳カビによるものです。
カビの生えた食物は現在ヨーロッパではめったに消費されないので、この癌の原因は「第三世界の国々」でさらに広まっています。世界の一部の地域では、キンマは高級食品として人口の大部分によって噛まれています。この汚染物質は、特に口と食道に多種多様な癌を引き起こす可能性があります。
食道を酸またはアルカリで腐食させた後、粘膜への損傷の晩期の結果として食道癌が発生する可能性があります。
長期的には、温かい飲み物や辛い食べ物も同様に粘膜に刺激を与え、腫瘍の発生を促進します。たとえば、一部のアジア諸国では、温かい飲み物や食べ物の消費と食道がんの発生との関係が確立されています。
ビタミン欠乏症や衛生状態の悪さも地域差の原因として議論されています。
食道がんを引き起こす可能性のある疾患:
腫瘍発生の原因としての逆流症(慢性胸焼け)はすでに上記で報告されています。
食物通過の遅延は粘膜の炎症です。通過を遅らせる疾患では、食道腫瘍を発症するリスクが高まります。これらには、アカラシアや食道憩室などの疾患が含まれます。
アカラシアは、胃の入り口の前にある食道の広がりです。食道憩室の場合、食道壁の側方の膨らみがあります。
特に、腐食性の化学物質によるやけどによって引き起こされる粘膜の瘢痕は、食道を狭める(狭窄させる)可能性があり、その結果、何年も後にこの瘢痕に基づいて癌腫が発生する可能性があります。
ずっと前に食道に影響を与えた放射線被曝の後、放射線損傷のために食道癌を発症するリスクが増加します。
プラマー・ビンソン症候群は、口、喉、食道の領域における粘膜の変化(粘膜の萎縮)を説明します。
この症候群の原因は、長期にわたる慢性鉄欠乏症であり、高齢になると発生する傾向があります。この症候群は、食道腫瘍を発症するリスクを高めます。
場合によっては、このがんの家族歴をたどることができます。ここでは遺伝的継承が重要な役割を果たします。
症状
症状 たとえば、食道がんの患者さん 嚥下困難, 飲み込むときの痛み, しわがれ声、頻繁に発生 咳をする そして 減量 あります。
嚥下障害はこの疾患の最も典型的なものですが、通常は進行した段階でのみ現れます。
トピックの詳細を読む: 食道がんの症状
早期食道がんの症状
食道がんはほとんどの場合に発生する状態です 初期段階での苦情はありません 引き起こした。それはそれを非常に陰湿な病気にします。
残念ながら、これは一般的な癌のケースではまれではありません。早期診断は食道がんです ほとんど常に偶発的な発見。嚥下困難やしわがれなどの症状は、病気の非常に進行した段階でのみ現れることがよくあります。
食道がんの兆候
食道がん 多くの場合、進行した段階でのみ症状を引き起こす疾患です。これは、回復の可能性に関して特に壊滅的です。
食道がんの主な症状は 嚥下障害 (嚥下障害)。これはさまざまな方法で表示されます。たとえば、最初は 圧迫感 または 胸骨の後ろに火傷 食べたり、食べ物が詰まっていると感じたとき。
進行した段階では、腫瘍による食道の狭窄の増加により、液体物質の取り込みが問題になる可能性があります。しわがれは、食道癌の患者がより頻繁に訴える症状でもあります。
他の多くの癌と同様に、それは食道の癌にも役割を果たします 症状としての体重減少 重要ではない役割。
「B症状」として説明されている症状複合体には、癌の状況でしばしば発生する典型的な非特異的症状が含まれます。A 不要な減量 6ヶ月以内に元の体重の少なくとも10%の、それ以外の場合は説明できない 38°C以上の発熱 そして 大量の寝汗 着替えが必要になります。
これらのB症状は、がんだけでなく、結核などの感染症でも発生します。悪性腫瘍疾患に罹患しているすべての患者がこのような症状の複合体を示すことは決してありません;リンパ腺癌に罹患している患者では比較的頻繁に発生します。
診断
食道癌を診断するための最も重要な検査は、 食道の反射, 胃と十二指腸 (食道胃十二指腸鏡検査)。
ここでは、局所麻酔スプレーで喉を麻酔した後、または睡眠注射の投与後、チューブを口と喉から食道、胃、十二指腸に押し込みます。カメラはホースに取り付けられています。これの助けを借りて、臓器を見ることができます。
1つの領域が目立つ場合、これは 小さな組織サンプル (生検)。これは組織検査のために送信されます。この場合、布地は、たとえば、 顕微鏡 その後、病理学者は診断を下すことができます。悪性疾患が存在するという疑いは、反射の際に目立つ部分の外観に基づいて表現できることが多いですが、信頼できる診断は常に顕微鏡下でのみ可能です。
特に胃と十二指腸の領域では、単純な潰瘍は腫瘍と非常によく似ています。さらなる診断のために、 内視鏡検査、ミラーリングと超音波の混合が使用されます。これを利用して、例えば、周囲の組織への深さの分布を評価できます。これは多くの場合、どの治療オプションが可能かを決定するために重要です。
それも重要です 腫瘍沈着物の検索。これは通常、 コンピュータ断層撮影。 食道癌の考えられる転移部位は、主にリンパ節、肺、肝臓です。
治療
保存的治療は非侵襲的治療を意味するため、外科的介入はありません。
食道がんの最も保守的な治療オプションには、 放射線療法 (放射線療法)と 化学療法 または両方の組み合わせ。
どっち 使用される治療の種類に大きく依存します 腫瘍の病期 時々 古い患者 あり、特に 健康状態 彼はいる。
唯一のアプリケーション 放射線治療または化学療法の後で、または前の手術をせずに、多くの場合1回だけで行われます 緩和治療 の代わりに。
緩和とは、治療法がもはや不可能であることを意味します 苦情 しかし、できるだけ良い 含まれる する必要があります。放射線療法と化学療法を使用して、腫瘍の成長を抑制または減速させることができます。
新しい方法は、いわゆる 光線力学療法。ここで、患者には、腫瘍組織に比較的選択的に蓄積する物質が投与される。その後、腫瘍組織 光 特定の波長の 照射された。これはいわゆる光毒性反応につながり、腫瘍細胞の一部が破壊されます。これは、食道で使用され、たとえば、重度の狭窄をいくらか軽減し、それによって再び食物の通過を改善します。
あ 放射線療法と化学療法の併用しかし、いわゆる化学放射線療法は緩和的な状況でのみ使用されるわけではありません。場合によっては、手術の前に放射線療法と化学療法を組み合わせて使用して腫瘍を縮小すると、手術がより有望になることがあります。次にネオアジュバント放射線化学療法について話す。
別の保守的な治療オプションは 金属管の挿入 (ステント)食道に入ります。この療法はまたそれだけに役立ちます 症状からの救済 癒しではありません。ステントは腫瘍の塊を端に押しやることができるため、再び飲み込みが簡単になります。
食道がんの外科的治療
とき 手術後の食道がん がんの病期、患者の年齢、患者の全体的な状態によって異なります。
どちらに応じて 高さ 食道で 腫瘍 座って来て さまざまな操作 問題です。
食道は胸部を通って上腹部に達します。腫瘍は座ります はるか下なので、必要なのは 開いた腹腔 なる。ただし、いわゆる2腔手術が必要になることも珍しくありません。そのため、腫瘍を切除できるように胸部と腹腔を開く必要があります。
腫瘍はありますか 食道から胃への移行、できます 追加の部分距離 の 胃 必要です。食道の部分的または完全な除去が通常必要です。ほとんどの場合、いわゆる 胃高度 それぞれ。これは、名前が示すように、腹部から胃が引き上げられて一種の管になったことを意味します。その後、 食道置換。胃が食道の代用として使用できない場合、外科医は大腸または小腸の一部を使用し、胃と食道の残りの間に設置します。
それは珍しいことではありません 手術前の放射線療法と化学療法の組み合わせ化学放射線療法を適用した人。これにより、 腫瘍の縮小 手術で腫瘍を完全に切除できる可能性が高くなります。
数年前から、腫瘍は非常に初期の段階で、純粋な内視鏡手順を使用して、すなわち、 胃内視鏡、 削除する。こちらが 電気スネアを備えた腫瘍組織 粘膜を「こすり落とす」。
リスク 手術には、出血、細菌の感染、麻酔薬に対するアレルギー反応、手術器具の損傷、隣接臓器の損傷、神経の損傷などがあります。
合併症
腫瘍が非常に進行している場合、そのスペースを必要とする(侵襲的な)成長(浸潤) の中に 風管(気管) それに成長します。これにより、2つの中空器官の間に開いた接続、いわゆる食道気管瘻が形成されることがあります。この瘻孔を介して、食品成分が肺に入るなどの繰り返し(再発)重症肺炎 原因。特に1つの下 放射線療法 腫瘍は文字通り溶けて瘻孔を形成します。
食道caの場合は、それより小さくすることもできます 慢性出血 来て、そのうちのいくつかは気づかれずに関連する失血につながります 貧血 (貧血) 引き起こす可能性があります。腫瘍の出血が多すぎる場合は、血液を吐くことがあります(吐血)来る。
転移
の2つの形を持つことができます 転移(腫瘍の広がり) 説明:
- リンパ性転移:
リンパ管は排出します リンパ液 私たちの体のすべての部分から、したがって食道腫瘍からも。これがその成長を通じてリンパ管につながると、一部の腫瘍細胞が腫瘍細胞クラスターから離れ、リンパ流とともに運び去られることが起こります。リンパ節はリンパ管の中にあります。免疫防御の拠点として、細菌(細菌)を捕まえて戦う役割があります。腫瘍細胞は最も近いリンパ節に定着し、再び増殖します。
これによりリンパ節転移が生じます。このタイプの転移は、このタイプの癌で最も一般的な形態です。
- 造血性転移:
腫瘍が成長するにつれて血管に付着するようになると、細胞はリンパ性転移のように自分自身を引き裂き、血流を介して全身に分散する可能性があります。ほとんどの場合、腫瘍細胞は肝臓、肺、脳、肋骨に定着し、遠隔転移と呼ばれるものを形成します。
食道がんの平均余命
の 平均寿命 食道がん患者では通常短いです。これは特に癌が頻繁に発生するためです 遅く認められた になります。
全体として、 5年生存率、すなわち、診断から5年後にまだ生存している患者の数、 20%未満.
ウィル 早期診断 腫瘍を完全に取り除くことができれば、改善は 予報 晴れ。研究によると、診断後平均生存期間は9か月です。ただし、これは平均値であるため、最終段階を含むすべての段階がここに含まれます。早期食道癌の患者は、多くの場合、平均余命が大幅に長くなります。