輸血
定義
輸血は、静脈を介して血液または血液成分を投与することです。このために使用される血液は、献血時にドナーから採取されます。
血液は以前はその成分に分割することなく与えられていましたが、このいわゆる「全血」が最初に分離されます。これにより3つの部分が作成されます。 赤血球, 血小板 残りの液体は 血漿。分離により、患者に必要な血液成分のみを与えることが可能になります。とりわけ、これは副作用のリスクを減らします。
輸血の理由は何ですか?
輸血の投与は以下に示されています:
-
失血(急性または慢性)、例:手術または外傷から
-
貧血(貧血)
-
出血障害
-
血小板減少症 (血小板欠乏症)
貧血とは対照的に、血液凝固障害の場合、赤血球濃縮液は投与されませんが、凝固因子が代用されます。血小板減少症は血小板の欠乏です。この場合、血小板濃縮液が投与されます。いずれの場合でも、ドナーとレシピエントの血液型は適合している必要があります。
輸血の理由
人体は機能するために基本的に一定量の血液を必要とします。十分な血液がなくても 十分な酸素が供給されていない細胞 になる、追加で収集する 有毒分解製品 オン-これは最終的に死につながります。 大量の血を失う または特定の血液成分が使い果たされている場合、それらの一部を通過させる必要があります 輸血を交換 なる。
輸血の理由は非常に多様です。たとえば、貧血としても知られている貧血の場合、赤血球が投与されます。これは多くの場合、主要な操作(術後貧血)または重大な事故。また、消化管の疾患、 潰瘍性大腸炎 またはそのような様々な癌 白血病 貧血を引き起こす可能性があります。通貨の誤り、 腎臓病, 凝固障害、ならびに骨髄中の造血系の疾患も、しばしば貧血を引き起こす。
血小板濃縮液 通常、血小板も患者に投与されます 血小板 と呼ばれる、それは血がひどく出血する可能性があるほどに低下します。これは、1度の重度の失血で一般的です 事故、 白血病のコンテキストでの血液形成の障害で 薬物の副作用、 照射 または腎臓の病気を伴う。
血漿の投与の理由は通常、血液凝固障害です。これは、肝疾患、先天性疾患または自己免疫疾患で発生する可能性があります。
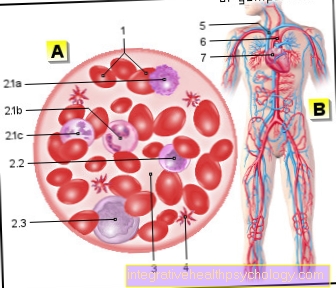
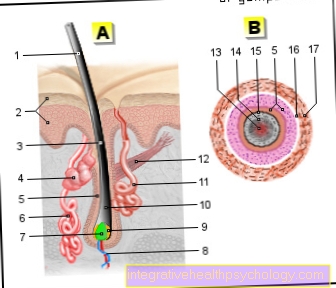
血液 - サンギス
- 赤血球
=赤血球-
赤血球 - 白血球
=白血球-
白血球
2.1-顆粒球
a- 好塩基球
b- 好酸球
c- 好中球
2.2-リンパ球
2.3-単球 - 血漿
- 血小板-
血小板 - 酸素化された血液
(青い) - 酸素化された血液
(赤) - ハート- Cor
すべてのDr-Gumpert画像の概要は、次の場所にあります。 医療イラスト
貧血のための輸血
貧血としても知られている貧血では、血中のヘモグロビンのレベルは低いです。ヘモグロビンは赤血球に含まれ、細胞に確実に酸素が供給されるようにするために必要です。濃度が低すぎると、パフォーマンスの低下、皮膚の青み、めまい、息切れなどの症状が現れます。貧血の原因と程度によっては、輸血による治療が必要になる場合があります。次に、赤血球濃縮液が投与されます。つまり、赤血球はヘモグロビンを含んでいるため、主に赤血球からなる血液製剤です。貧血を定期的な輸血で治療する必要がある場合、鉄過剰のリスクがあります。赤血球には鉄が含まれており、分解すると鉄が放出されます。輸血中、体はそれを大量に受け取りますが、少ししか保存できません。鉄は臓器に蓄積され、損傷を引き起こす可能性があります。これは、頻繁な輸血の場合には対処する必要があります。鉄キレート剤による。
鉄欠乏の場合の輸血
鉄欠乏性貧血は、世界で最も一般的な欠乏症の1つです。体内の鉄分が不足すると、ヘモグロビンレベルが低下し、貧血になります。鉄損失の最も一般的な原因は、慢性的な出血です。手術後、外傷、消化管からの出血、または月経出血。治療は通常、鉄サプリメントを経口投与し、出血の原因を止めることによって行われます。通常、輸血を行う必要はありません。ただし、出血がひどい場合は必要になることがあります。
白血病の輸血
私たちの血液の前駆細胞のがんは白血病と呼ばれています。人が苦しんでいる白血病のタイプに関係なく、血液形成は、輸血を実施しなければならない疾患の一部として非常に厳しく制限されることが多い。これの理由は通常、がん細胞が骨髄へと移動することであり、そこで骨髄が形成されます。がんが制御不能にここで成長すると、健康な造血細胞を置き換えて破壊し、貧血を引き起こします。 「慢性リンパ性白血病」などのいくつかの形態の白血病では、赤血球、血小板、または血漿の欠乏が発生するまでに通常数か月または数年かかります。しかし、他の形態では、事態は非常に迅速に発生する可能性があります。白血病の急性形態は、数日または数週間以内に輸血を必要とする場合があります。
トピックの詳細を読む: 白血病
さらに、白血病にはしばしば化学療法が必要です。ここで使用される薬は、急速に成長している細胞を破壊します-これには、癌細胞に加えて、血液を構成する骨髄の健康な細胞も含まれます。したがって、輸血も治療の一部として必要になる場合があります。輸血を行う必要があり、どの血液成分が必要かは、血液サンプルの値に基づいて病院で決定されます。
トピックの詳細を読む: 化学療法
がんの輸血
貧血 癌患者では珍しい副作用ではありません。特に、血液や造血系に影響を与える腫瘍、白血病はこれの原因です。ただし、他の種類の腫瘍も骨髄を攻撃し、赤血球の破壊または炎症性物質の放出を増加させることにより、貧血の一因となります。腫瘍疾患の治療も貧血につながる可能性があります。化学療法や放射線療法は、身体を痕跡なく残さない積極的な処置です。輸血は癌を治すことはできませんが、貧血の症状を患っている罹患した患者を助け、したがって生活の質を回復することができます。しかし、ここにもリスクがあります。輸血は免疫システムに対する追加の負担であり、すでに免疫力が低下しているがん患者では、感染に対する感受性が増加する可能性があります。したがって、輸血が患者にとって有用かどうかは、個々のケースで決定する必要があります。
化学療法後の輸血
化学療法は、腫瘍の細胞に加えて健康な細胞を殺す積極的な治療法です。腫瘍疾患と化学療法の両方が血液の形成を損ない、したがってヘモグロビンを減少させる可能性があるため、化学療法中および化学療法後の両方で輸血を行うことは有用です。 。輸血は治癒せず、貧血の症状を緩和するだけです。ただし、特に化学療法後の目標は、血液形成などの身体自体の機能を正常なレベルに戻すことです。したがって、輸血の有用性を個別に決定する必要があります。
新生児の輸血
新生児の貧血は呼ばれています 胎児貧血。この場合、子供たちはしばしば非常に青ざめに生まれます。ここでも、原因はヘモグロビンまたは赤血球の欠如です。この欠乏は、しばしば母と子の異なるアカゲザル因子によって引き起こされます。これは、母の免疫系が子供の血液細胞に対する抗体を形成することを意味します。アカゲザルの予防はこれを防ぐことができます。重症の場合、輸血も必要です。これは、臍帯血輸血によって子宮内で行うこともできます。胎児性貧血の致命的な経過は最近ではまれです。
この記事にも興味があるかもしれません:アカゲザルの不寛容
手術後の輸血
主要な手術中または手術後に輸血が必要になることが比較的多い。
これの理由は通常、手術中の失血または手術された体の一部の二次出血です。出血中には主に赤血球が失われるため、輸血には通常「赤血球濃縮液」(寄付された赤血球の濃縮液)が使用されます。
より大きな失血が予想される大手術の前には、通常、安全のために血液供給が事前に提供されます。ただし、輸血に伴うリスクがあるため、失われた血液を塩を含む液体(輸液と呼ばれる)に置き換える試みが最初に行われます。失血が非常に大きい場合にのみ、予備血液が使用されます。重要な決定要因はヘモグロビン値です。これは、血中の血液色素の量を示します。特定の限界値を下回った場合、患者に赤血球濃縮液を投与する必要があります。
手術後、外科的創傷内に出血がある場合は通常、輸血が必要です。これは多くの場合、包帯または下水管内の大量の血液によって目立ちますが、青白さや速い心拍などの貧血の症状が発生したときにのみ気付く場合もあります。
トピックの詳細を読む: 貧血の症状
輸血にはどれくらい時間がかかりますか?
輸血の期間はによって異なります 必要な血液量、患者の以前の病気と主治医の好みは長さが異なります。血液バッグは約含まれています。 250mlの液体。最初は、少量(約20 ml)が通常すぐに輸血されます。次に、内容物全体が血液に流れ込むまで、流量を減らします。これはおよそ缶あたりかかります 45分から1時間。通常、2パック以上の血液が投与されるため、輸血自体には約2週間かかります。 2時間.
血液は外来で投与されるべきですか?患者が病院または診療所に来て、輸血を受けた後、再び退院する-血液製剤の投与後の準備と監視を含め、それらはおよそ 500 mlの血液で4時間 計画されています。
輸血は、投与が早すぎると、心不全やその他の重篤な既存の状態のある人の全身状態を一時的に悪化させる可能性があります。この理由は、心臓血管系にストレスを与える可能性がある血液の突然の追加です。
どのくらいの量の血液が輸血されていますか?
輸血は、献血の形で行われます。血液供給には、約300 mlの赤血球濃縮液が含まれています。投与される血液の量は、患者のヘモグロビンレベルとそれがどのレベルまで増加されるかに依存します。大まかに言うと、血液の貯蔵量によってヘモグロビン値が約1〜1.5 g / dl増加する可能性があります。
輸血のリスクは何ですか?
輸血中または輸血後の深刻な副作用や合併症のリスクは、優れた制御システムと血液製剤の投与における豊富な経験により、今日では非常に低くなっています。最も一般的な副作用は次のとおりです 熱, アレルギー反応、 血液製剤の混乱 結果として生じる血球の分解 細菌またはウイルスによる感染 との外観 肺水呼吸が著しく悪化する可能性があります。
わずかな熱が患者の約0.1%に発生し、通常は危険ではありません。ドナー血液の成分に対するアレルギー反応は通常弱く、症例の約0.5%で発生します。ドイツでは、4万人に1人の割合で輸血の混乱が生じています。その結果、いわゆる「溶血性輸血反応」、つまり赤血球の分解が起こります。発熱、息切れ、背中や胸の痛みなどの症状、まれに、出血や臓器不全などの循環器系の問題が発生することがあります。
ウイルスが輸血によってレシピエントの血液に侵入するリスクは、 B型肝炎。, C型肝炎。 そして HIV 関連。しかし、厳格な管理により、これらのウイルスは100万分の1未満の輸血で感染しています。医師は、患者を頻繁に監視することで言及されるリスクを最小限に抑え、副作用にすばやく気づき、治療しようとします。その結果、輸血後の深刻な結果は非常にまれです。
輸血合併症
輸血中または輸血後の合併症は非常にまれです。この理由は、過去数十年にわたって、血液製剤を事前に非常に安全にするより優れた制御システムが開発されてきたことです。このようにして、30年前に発生した多くの合併症が最小限に抑えられています。
今日発生する最も一般的な深刻な合併症は「溶血性輸血反応」であり、通常、血液製剤が混合された後に発生します。間違った血液型の輸血後、患者の赤血球は死に、発熱、息切れ、吐き気と痛み、時には臓器不全と重度の出血を引き起こします。症状がすぐに認識されれば、通常、病気は十分に抑制されます。
高熱、血圧の低下、細菌に感染した血液製剤による臓器不全を伴う重篤な感染症は、ごくまれに発生します。別の深刻な合併症は、いわゆる「急性肺不全」であり、そこでは、液体が肺組織に入り、息切れを引き起こす可能性があります。
輸血の副作用
法的なガイドラインと検査のため、輸血による深刻な副作用と合併症はまれです。ドナーはさまざまな危険因子について尋ねられるだけでなく、血液はHIV、B型肝炎、梅毒などのさまざまな病原体についても検査されます。さらに、もちろん、血液型が決定されます。これらの予防策にもかかわらず、副作用が発生する可能性があります。正しい血液型であるにもかかわらず発生する可能性のあるわずかな合併症は、吐き気、発熱、悪寒で、しばらくすると自然に消えます。一方では、ドナーとレシピエントの血液型が互いに適合しない場合、深刻な副作用が発生します。レシピエントの免疫系は、血液の外来成分に反応し、アナフィラキシーショック、心血管合併症、場合によっては腎不全を引き起こします。この状況は生命を脅かすものであり、直ちに治療する必要があります。血液にHIVやB型肝炎ウイルスなどの病原体が含まれている場合、別の深刻な副作用が発生する可能性があります。これらの病原体の検査に基づくと、ドイツでは輸血による感染の可能性は非常に低いです。
輸血の長期的な影響は何ですか?
外来血を寄付した直後に副作用や合併症が発生するだけでなく、しばらくしてからレシピエントに危険が及ぶこともあります。一方では、検査にもかかわらず、後に病気につながる血液中の病原体があるかもしれません。すべての重要なテストが常にここで実行されるわけではないため、これは発展途上国では特に危険です。 HIVやB型肝炎ウイルスなどの病原体は深刻な病気を引き起こし、生命にかかわることさえあります。ドイツでは輸血に関する厳しい要件と法律があるため、これはこの国では非常にまれな合併症です。もう1つの長期的な結果は、感染に対する感受性の増加です。輸血中、体に外来組織が追加されます。血液型に互換性がある場合でも、最初は免疫系から異物と見なされ、追加の負担となり、感染のリスクが高まります。まれに、輸血により血液成分に対する抗体が形成されます。その後の輸血は、過敏症反応や輸血の有効性の低下を引き起こす可能性があります。
HIVに感染するリスクはどのくらい高いですか?
献血者に寄付する前に、血液が病原体に感染する可能性を高める可能性のある危険因子について尋ねられます。さらに、血液は次のようなさまざまな病原体について検査されますテストされたHIVまたはB型肝炎。それにもかかわらず、感染の可能性を完全に排除することはできません。輸血中にHIVに感染するリスクは非常に低く、1600万人に1人と推定されています。
エホバの証人と輸血
ほとんどのエホバの証人は輸血を拒否します。これの理由は、聖書のいくつかの詩の彼らの解釈です。ドナーの血液が必要となる緊急事態において、エホバの証人の間で輸血も禁止されています。この規則に違反すると、コミュニティからの追放につながることがよくあります。