子宮脱
定義
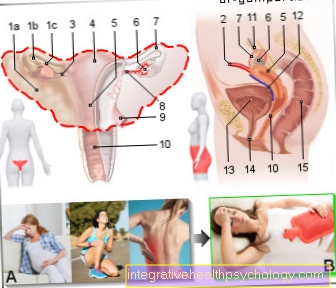
子宮脱(子宮脱とも呼ばれる)は、女性の生殖器の相互の位置関係の変化を表しており、通常は閉経後に発生します。通常、子宮は膣円蓋の端にあり、少し後ろに傾いています。
しかし、子宮が脱出すると、それは膣を通して裏返しになります。次に、外側に向いていて子宮の一部を含んでいる膣チューブを見ることができます。したがって、それは特に顕著な子宮の沈下(子宮底部)の形態を表します。
トピックの詳細については、こちらをご覧ください。 子宮沈下

症状
子宮脱の症状は女性によって異なります。それが完全なインシデント(子宮脱)であるか、子宮の低下(子宮子宮筋腫)であるかに応じて、反転した膣と子宮自体が見えるか、腹部の圧迫で婦人科医にのみ気付かせることができます。
両方の形で共通の一般的な症状は、腹部と背中の痛みです。冒された女性の多くは、膣の異物感についても説明しています。彼らはしばしば、何かが膣を通って腹部から出ているような感覚を持っています。その結果、多くの場合、脚が交差したり、互いに近くに配置されたりします。
トピックの詳細については、こちらをご覧ください。
- 子宮痛
- 子宮のたるみの症状は何ですか?
痛み
子宮脱の痛みは特に腹部と背中に限局しています。それらはしばしば引っ張ると患者によって説明されます。背中の痛みは、仙骨と尾骨の領域で発生します。
さらに、性交中に痛みが発生する可能性があり、これは困難な場合があります。子宮と膣による隣接構造の変位も、排尿または排便時に痛みを引き起こす可能性があります。
出産後の子宮脱
複数の自然分娩を経験した女性は、子宮脱のリスクが高くなります。
出産時には、骨盤底筋と保持装置が大きく伸ばされます。これは筋肉に直接損傷を与える可能性があります。さらに、伸ばすことによって神経の枝が損傷する可能性があります。多くの場合、これらの神経は出産後の最初の3か月で再生します。ただし、損傷が残ることもあり、それによって晩年の子宮脱につながる可能性があります。
外傷性の出産は通常さらに大きな損傷を引き起こします。その結果、筋肉は出生前のように収縮しなくなります。
トピックの詳細については、こちらをご覧ください。 出産後の子宮沈下
治療
保守的
子宮脱の治療は多くの要因に依存します。重要な点は、患者の年齢と、まだ子供が欲しいかどうかという問題です。さらに、低下の程度またはインシデントの程度が区別されます。
完全な脱出は、当然、子宮のわずかな無症候性の低下とは異なる治療法を必要とします。この時点で、もう1つの重要な側面が明らかになります。患者はうつ病または事件の結果として不満/症状を持っていますか?
これらのすべてのポイントが一緒になって、個々の治療選択の基礎を形成します。子宮沈下の治療の最初の段階には、骨盤底のトレーニングが含まれます。これらは、特に骨盤底筋と靭帯をトレーニングして強化する特定のエクササイズです。わずかな形態の子宮沈下の場合、これはすでに有望である可能性があります。重度のフォームまたは子宮の脱出症の場合、これらの演習は、治療と一緒に実行する必要があります。
さらに、ドラッグストアでは、女性が膣に挿入して骨盤底の筋肉だけをつかむことができる骨盤底トレーニング用の特別なコーンを提供しています。これは、それぞれの筋肉の強化にもつながります。多くの女性は、骨盤底の運動のためにどの筋肉を緊張しなければならないかさえ知りません。この場合、専門的に監督されたトレーニング(例:理学療法士と一緒に、明快さをもたらします。
すでに閉経期にある冒された女性のために、ホルモン治療による別の症状緩和オプションがあります。
トピックの詳細については、こちらをご覧ください。 閉経
エストロゲンを含むクリーム
経膣的に導入される特別なエストロゲン含有クリームまたは坐剤(エストロゲンは女性の性ホルモンです)も子宮沈下の治療に役立ちます。特定の量のエストロゲンを継続的に分泌する膣リングも使用できます。
高齢患者に特に適した別の非侵襲的治療オプションはペッサリーで、これは子宮、つまり骨盤底を機械的にサポートするものです。
ペッサリーに関するトピックも読んでください: GyneFix®銅チェーン
運用
子宮沈下または脱出症の特に重篤な症例では、手術が通常選択される方法です(も参照:子宮下降のOP)。約1時間かかり、全身麻酔下で行われます。医師は膣を通して手術を行うことができるため、外から見える瘢痕はありません。
ただし、腹部の切開が必要な場合があります。これは通常、長さが約5 cmで、下腹部にかけて行われます。手術の目的は、低くした、または裏返した腹部臓器を元の場所に戻し、そこに固定することです。
さまざまな可能性があります。いわゆる膣形成術(Kolporrhapie)が最も頻繁に使用されます。膀胱と膣のたるみには前部プラスチック、直腸と膣の低下には後部プラスチックが使用されます。ここでは、骨盤底筋が集められ、膀胱または直腸が引き上げられて縫合されます。
子どもをもう望まない女性にとって、子宮の摘出(子宮摘出術)はよく使われる治療法であり、この手術では子宮全体が膣から摘出されます。残っているのは、時には子宮頸部とともに、縫合された膣断端です。
新しいインシデントを防ぐために、特別な組織片(膣鏡検査)を使用して骨盤に固定されます。別の外科的方法は、外科医が骨盤底と膀胱の間にメッシュを埋め込むTVM(経膣メッシュ法)です。この手順は、経膣的に行うこともできるため、美容上の観点から子宮脱の治療に適した選択肢です。
しかしながら、一部の患者では、脱出は尿失禁(制御されない尿漏れ)も伴う。この場合、尿路の機能に着目した手術方法を選択する必要があります。言及された治療法のいずれについても、深刻な合併症は知られていない。原則として、患者は手術後の入院管理のために約3〜4日間入院します。
トピックの詳細については、こちらをご覧ください。 全身麻酔-手順、リスク、副作用
手術のリスク
前膣壁が集まったら、膀胱から取り除かれ、膀胱壁に接続されている個々の靭帯が集まります。
これにより、膀胱は手術後、以前よりも少し高くなります。この変化は、いわゆるストレス失禁につながる可能性があります。これは尿失禁です。膀胱と尿道がお互いに急すぎて、尿失禁が完全に保証されなくなったために発生します。
他の外科的処置と同様に、手術野の構造が損傷したり、さらに沈下したりするリスクがあります。
ペッサリーの使用
全身状態のために手術できない高齢患者は、ペッサリーを使用することがしばしば推奨されます。婦人科医が子宮頸部前の膣に挿入する医療用製品です。
今日、ほとんどのペッサリーはシリコーン、磁器、またはプラスチックでできており、リング、弓、立方体、またはボウルの形をしています。ただし、この治療法では、ペッサリーは子宮脱の原因を治療せず、骨盤底のさらなるたるみを打ち消すだけであることに注意してください。
膣内の炎症や褥瘡を防ぐために、ペッサリーを交換し、少なくとも8週間ごとに完全に掃除する必要があります。多くの場合、ペッサリーの使用中にエストロゲン性膣クリームまたは坐剤を適用することが有用であることがわかっています。ただし、ペッサリーを使用するための前提条件は、会陰の筋肉が無傷であることです。
少し若い患者のために、あなた自身を変えることができるペッサリーもあります。これらは日中のみ着用されるため、膣環境は夜に再生する機会があります。
ホメオパシー
ホメオパシー療法だけですでに沈んだ骨盤底や子宮脱を修復することは不可能です。しかし、ホメオパシーの分野は、事件の原因にプラスの影響を与える可能性のある救済策を提供しています。
子宮脱、例えば結合組織が弱い場合は、1日数回Silicea D3(それぞれ4つの小球)を服用すると、結合組織が再び強化されます。
一部の冒された女性はまた、ホメオパシーが症状を和らげると報告しています。
一部のホメオパスは、子宮の脱出に対して直接作用する治療法もあるという意見を持っています。 Aesculus、Aletris farinosa、Lilium tigrinum、Podophyllumがここで言及されています。
ただし、いずれの場合も、医師に相談する必要があります。医師は患者と一緒に、ホメオパシー療法が彼女にとってどの程度有用であるかを決定できます。
原因
基本的に、子宮脱の原因は骨盤底の弱体化です。これは靭帯と筋肉で構成されており、過負荷により機能と安定性を失う可能性があります。膣出産との関係は特に頻繁に見られます。
誕生プロセスと圧迫(腹部圧迫は腹腔内の圧力の増加を意味します)により、骨盤底に顕著な歪みが生じ、完全に再生することはほとんどありません。
常に膣が膨らんでいると、膣の環境も変化します。それ以外の場合は非常に湿った粘膜が乾燥し、炎症を引き起こす可能性があります。一部の女性はまた、部分的に増加したことに気づきます血まみれの膣分泌物ですら。子宮脱が膀胱に影響を与えるかどうかに応じて、排尿の問題も発生する可能性があります。
この場合、尿の流れが弱くなります。一部の女性では、頻尿として知られている排尿によって排尿も著しく困難になります。頻尿は、頻繁な排尿を意味しますが、尿の排泄量はごくわずかです。
膀胱内に常に尿が残っているという不快な感じがします。低下した子宮が直腸および直腸を押し戻す場合、排便の問題(便秘、痛み)も発生する可能性があります。
高出生体重
子供の出生体重が高いことも、出産後の子宮脱の危険因子となります。
また、経産婦は、膣の出産がない、または1つしかない女性よりも子宮の沈下を頻繁に観察することが観察されています。
しかし、骨盤底を弱める他の理由があります。例えば。何年にもわたって行われる激しい肉体的運動でさえ、靭帯と筋肉に過負荷をかける可能性があります。
肥満または慢性の咳はまた、腹部、したがって骨盤底の圧力の増加も意味します。
診断
ほとんどの場合、子宮脱は、医師との診察と骨盤診察によって迅速に診断できます。影響を受けた女性は、トイレに行った後、何かが膣から突き出ていることに気づくことがよくあります。膣からは指で簡単に押し戻すことができます。
ただし、腹部の圧力が高まると(たとえば、押す、くしゃみ、咳)、別の事件が発生します。この説明は通常、子宮脱の疑いがある診断のために医師に十分な情報を提供します。
次のステップは、婦人科の椅子での鏡面検査(鏡とは膣鏡)です。既存の子宮脱は、ここで明確に識別できます。いずれの場合も、医師は直腸の膣への突出の可能性を感じることができる、短い直腸触診検査も行われます。
最後に、膀胱を評価するために超音波検査が行われます。極端な場合には、子宮が膀胱に影響を与えることさえあります。
予報
子宮脱の治療は単に症状と闘うことを含みます。
原因、つまり骨盤底の弱さは、通常は治療されません。これは、別の臓器脱出を除外できないことを意味します。ただし、骨盤底のエクササイズを使用して、別のインシデントの可能性を減らす方法があります。
予防策として、腹部の圧力をできるだけ低く保つために、過度の身体的負担を避けることもお勧めします。太りすぎの患者の体重減少も、子宮の脱出を防ぐための重要な手段です。
トピックの詳細については、こちらをご覧ください。 骨盤底トレーニング














.jpg)