妊娠中の甲状腺機能低下症
定義
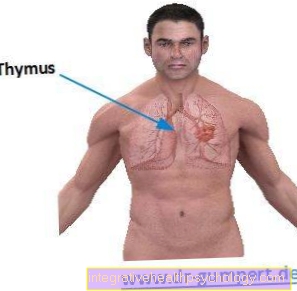
妊婦の約2.5%が甲状腺機能低下症(甲状腺機能低下症)影響を受けます。
これは、甲状腺が十分な甲状腺ホルモンを産生しないことを意味します(T3、T4)。
甲状腺機能低下症は、妊娠前にすでに発生しているか、妊娠中の需要の増加により発症する可能性があります。
母親の甲状腺ホルモンの不足は胎児に多くのリスクをもたらすため、できるだけ早く診断し、適切に治療する必要があります。
ただし、妊娠中の甲状腺機能低下症はうまく治療でき、子供に悪影響はありません。
次のメインページもお読みください。 甲状腺機能低下症

原因
甲状腺機能低下症では、妊娠中に甲状腺が分泌するホルモンの量が母と子の体の必要量よりも少なくなります。この供給不足は新陳代謝を遅らせ、その結果、胎児は精神的および身体的障害に苦しむ可能性があります。
妊娠中の甲状腺機能低下にはいくつかの原因があります。甲状腺機能低下症は、妊娠前に存在していたか、この時期に発症した可能性があります。
妊娠中、赤ちゃんは母親の世話をする必要があるため、甲状腺ホルモンの必要性は約50%増加します。
健康な甲状腺はこの増加した要件を簡単に補うことができますが、甲状腺機能低下症の妊婦は要件を満たすことができず、甲状腺ホルモンの代用が必要です。妊娠中にのみ発達する活動不全の機能は、出産後に完全に退縮する可能性があります。
既存の甲状腺機能低下症は、多くの場合、甲状腺の慢性的な炎症(橋本甲状腺炎)によって引き起こされます。これは、身体自身の免疫システムによって引き起こされます。甲状腺機能低下症は、投薬または過剰摂取後にも誘発されます。 抗甲状腺薬甲状腺機能を阻害することが発達します。
場合によっては、甲状腺機能低下症は良性または悪性の成長(腫瘍)甲状腺で。癌腫の後の甲状腺の外科的除去の後、甲状腺ホルモンの欠乏もあります。
ヨウ素は予防策として食卓塩に添加されているため、ヨウ素欠乏による機能不全は私たちの世界ではまれです。
診断
妊娠中の活動性の低い甲状腺は、ホルモン測定による血球計算を使用して医師が明確に診断できます。
甲状腺のサイズは、スキャンと超音波診断によって決定できますが、機能の評価は血液値に基づいてのみ可能です。
甲状腺機能が低下している場合、TSHレベルは上昇しますが、血中の遊離チロキシン(T4)の量は減少します。甲状腺機能低下症が診断されている場合、胎児への損傷を防ぐために、妊娠中の甲状腺ホルモンによる代用と定期的な血液検査が緊急に必要です。
これについてもっと読む: 甲状腺機能低下症の値
付随する症状
妊娠中の甲状腺機能低下症は、以下のような特徴のない症状として現れます
- 一般的な疲労と疲労
- 弱い気分
- 便秘
- そして原因不明の体重増加。
次のこともできます。
- 寒さの増加、
- 脱毛
- 乾燥肌が来て
- ときどき抑うつ気分も報告されます。
ただし、これらの症状はいずれも特定のものではなく、必ずしも発生する必要はありません。
さらに、症状によって重症度が異なる場合があり、一部の症状は単に妊娠自体によって引き起こされるため、甲状腺機能低下症は症状に基づいて認識するのが困難です。
甲状腺機能の正確な評価は、医師が血中ホルモン値を使用してのみ行うことができます。
体重の増加
原因不明の体重増加は甲状腺機能障害の症状である可能性があります。しかし、すべての妊婦は必然的に体重が増えるため、妊娠中の体重増加を甲状腺機能低下症に帰することは困難です。
甲状腺が十分な量のホルモンを生産できなくなると、代謝が遅くなります。これは、エネルギー消費量が少ないためです。
甲状腺ホルモンT3およびT4は、ヒトの代謝において中心的な役割を果たし、個々の臓器のエネルギーバランス、成長および機能に影響を与えます。
病気の前と同じ量のエネルギーが食物の形で消費され、エネルギー消費が減少すると、これにより体内のエネルギーが過剰になります。この過剰なエネルギーは使い果たすことができず、脂肪として体内に蓄積され、体重増加につながります。
甲状腺機能低下の状況における体重増加の量は、一般的な食習慣や患者が従事する身体活動の量など、いくつかの要因に依存します。
以下もお読みください: 妊娠中の体重増加
吐き気
甲状腺機能低下は、消化管にも影響を及ぼします。便秘や膨満感に加えて、吐き気も増加します。
多くの妊婦はすでに妊娠の最初の数週間で吐き気と嘔吐に苦しんでいるため、悪心の増加を甲状腺機能低下のせいにすることが難しいのはこのためです。
以下もお読みください: 妊娠中の吐き気
処理
甲状腺機能低下症の低いホルモンレベルを補うために、妊娠中の女性には錠剤の形で甲状腺ホルモンが与えられます。
この治療法は、妊娠中も安全であると考えられており、胎児には悪影響を及ぼしません。
ホルモン置換では、甲状腺ホルモンのレボチロキシン(Euthyrox®)が投与されます。これは天然のチオールキシン(T4)に対応する有効成分であり、成長中の胎児に必要なホルモンを供給します。
薬が正しい投与量で投与されれば、副作用はありません。甲状腺機能低下症に罹患し、錠剤を服用している女性の妊娠の進行は良好です。
妊娠中の甲状腺ホルモンの摂取は、医師の指示に従ってのみ行う必要があります。さらに、甲状腺と血液の値は、妊娠中に定期的にチェックして、最適に調整されていることを確認する必要があります。
タブレットを忘れた場合、どれくらい悪いですか?
機能低下の重症度と対応する服用する錠剤の用量に応じて、薬の不規則な摂取または時期尚早の中止により、子供の発達障害が発生する可能性があります。
あなたが一度薬を服用することを忘れた場合、これは通常深刻な結果をもたらすことはありません。
通常のリズムで服用し続け、さらに忘れた分は服用しないことをお勧めします。
活発でない妊娠の結果は何ですか?
甲状腺ホルモンの必要性は、母親と子供の両方に供給する必要があるため、妊娠中に増加します。母親の甲状腺機能低下症は、適切に投与された甲状腺ホルモンでバランスをとることができます。これらの薬は妊娠中は定期的に服用し、甲状腺の機能は医師が注意深く監視する必要があります。薬物療法が数回忘れられたり、医学的アドバイスに反して早期に中止されたりした場合、これは胎児に劇的な結果をもたらす可能性があります。
胎児への甲状腺ホルモンの不十分な供給は、精神遅滞と身体奇形につながる可能性があります。また、自然流産や早産のリスクも高まります。
胎盤が時期尚早に分離し、それによって子供に損傷を与えるリスクが高まります。
妊婦の甲状腺機能低下症も未治療です
- 低出生体重、
- 子癇前症のリスクの増加(妊娠中毒)
- 出産中の妊産婦死亡率の増加。
甲状腺機能低下により赤ちゃんが奇形を起こすことはありますか?
母親の甲状腺機能低下症が早期に認識され、それに応じて治療されれば、赤ちゃんの奇形のリスクはありません。
しかし、甲状腺機能低下症が治療されない場合、胎児の精神的発達を損なう可能性があります。研究によると、学齢期の未治療の甲状腺機能低下症の母親の子供は、他の子供に比べて知能指数(IQ)が大幅に低下しています。
さらに、未治療の甲状腺機能低下症の女性では、早産(妊娠34週目の前の出産)の割合が大幅に高くなっています。未熟児の臓器はまだ完全には発達しておらず、したがって、子供たちが身体的および精神的に障害を受けるリスクがあります。
これについてもっと読む: 早産
通常、母親は胎児の発達に不可欠な甲状腺ホルモンを産生します。胎児は、20週目からのみ甲状腺ホルモンを産生することができ、その前の母親のケアに依存しています。
しかし、甲状腺機能低下症の女性は、正常な妊娠を導き、健康な子供を産むこともあります。このため、できるだけ早く疾患を特定し、それに応じて治療し、甲状腺の機能を医師が定期的にチェックすることが重要です。
どの薬を使用できますか?
妊娠中の甲状腺機能低下症を治療するために、L-チロキシン(Euthyrox®)が選択薬として使用されます。この甲状腺薬は天然チロキシン(T4)に相当し、錠剤またはカプセルの形で服用されます。
正しい用量で胎児に危険はありません。
医師の診察を受け、彼の管理下にある場合にのみ服用してください。
妊娠中の赤ちゃんの甲状腺機能低下のリスクは何ですか?
妊娠中に甲状腺機能が低下すると、流産、早産、死産のリスクが高まります。胎児が胎盤を介して十分な母体甲状腺ホルモンを受け取らないという事実は、精神的および身体的発達を損なう可能性があります。
ただし、母体の甲状腺機能が十分に調整されている場合、適切な用量の甲状腺ホルモンによる薬物の代替によってこれらのリスクが発生するリスクはありません。
赤ちゃんにとって危険になるのはどの値(T3、T4、TSH)ですか?
甲状腺機能低下症は、血中のホルモンレベルの変化に基づいて診断されます。制御ホルモンTSHは脳で産生され、甲状腺からT3(トリヨードチロニン)とT4(チロキシン)が母体の血流に放出されます。そこから、甲状腺ホルモンは胎盤を介して赤ちゃんに運ばれ、そこで胎児の発育を調節します。
潜在性と顕性甲状腺機能低下症は区別されます。の中に 潜在性甲状腺機能低下症 遊離ホルモンT3およびT4の濃度が正常範囲内にある場合、TSH値のみが増加します。身体は最初に下垂体が甲状腺機能低下症自体を補おうとし、より多くのTSHを産生します。これにより、T3およびT4が放出されます。
病気のさらなる経過では、身体はある時点で機能不全を補償できなくなり、 明白な甲状腺機能低下症。 TSH値はまだ増加していますが、血清中の遊離T3およびT4の濃度も減少しています。甲状腺ホルモンのレベルが低下すると、胎児に発達障害が生じ、早産のリスクが高まります。
妊娠中の女性における甲状腺ホルモンの濃度の基準範囲は妊娠期に依存し、拘束的に決定することはできません。次の値を向きに使用できます。
- 最初の学期(妊娠の3番目)では、TSH値は0.1と2.5 mU / lの間でなければなりません、
- 0.2-3 mU / lの第2学期
- 0.3-3mU / lで妊娠第三期に。
TSHの濃度がこれらの値を超えて上昇する場合は、いずれの場合も、遊離T3およびT4も決定する必要があります。
血液の値の明確化と正確な解釈は常に婦人科医によって行われるべきです。ホルモン置換は、潜在性および明白な甲状腺機能低下症の両方で発生します。
以下もお読みください: 妊娠中の甲状腺レベル
甲状腺機能低下は流産のリスクを高めますか?
妊娠中に甲状腺機能低下症を治療せずに放置すると、早産や死産のリスクが高まります。流産のリスクは妊娠の最初の数週間で特に高いです。これは、潜在性および顕性甲状腺機能低下症の両方に当てはまります。






.jpg)