筋力低下
前書き
筋力低下(筋無力症または筋無力症)は、筋肉が実際の正常なパフォーマンス状態に対応していない状態です。つまり、一部の動作を実行できないか、完全な力で実行できない状態です。
筋力低下の程度はさまざまで、わずかな衰弱感から麻痺の発現までさまざまです。
筋力低下にはさまざまな理由がありますが、その最も一般的なものは、自然界では完全に無害です。ただし、筋力低下も深刻な病気の兆候である可能性があるため、医師に説明する必要があります。
ここでは、筋力低下の最も一般的な原因について簡単に説明します。

単純で疾患に依存しない筋力低下の原因
単純な筋力低下は、単独で発生する筋肉の弱さです。つまり、別の疾患の状況では発生しません。それは最も無害な形態であり、多くの場合運動不足に関連して、不適切な食事によって引き起こされます。食品に重要なミネラルやビタミンが不足している場合、これは弱い筋肉として顕著になり、一般的な疲労感を伴うことがよくあります。
筋肉が正しく機能するためには、鉄とマグネシウムが特に重要です。かなりの量の運動の後、短期的な筋力低下も起こり、それは完全に自然なことです。また、インフルエンザのような感染症の副作用として、筋肉の衰弱と痛みが発生する可能性があります。
筋力低下は、ストレスの多い状況の一部として、または過度の要求によっても発生する可能性があります。
心身の筋力低下は、非有機的な原因に基づいています。つまり、影響を受けた人は身体的には健康ですが、それでも不満に苦しんでいます。
特定の薬を服用することも筋肉を弱めることができます。
股関節の手術後、または人工股関節の挿入後、術後に一時的な筋力低下が生じることもあります。
ビタミン不足による筋力低下
ビタミン欠乏症は軽度の筋力低下を引き起こす可能性があり、しばしば疲労と組み合わされます。欠乏症が筋肉の衰弱につながる可能性のある関連ビタミンは、例えば、ビタミンB12、B1、C、D、Eです。
ビタミンB12は、医学では「コバラミン」または「外因性因子」とも呼ばれ、魚、肉、卵、乳製品などの食品に含まれています。
ビタミンDは、人間が自分で生産できる唯一のビタミンですが、生産も可能になるように、特定の前提条件を満たすか、適切な条件が存在する必要があります。たとえば、日光は皮膚を通して前駆体を変換することができます。したがって、特に冬季や紫外線への曝露が少ない国では、多くの人がビタミンD欠乏症を起こしています。
しかしながら、それぞれのビタミン欠乏症の正確で個々の原因は、非常に変わりやすいです。しかし、最も一般的な理由は、通常、ビタミンが少なく、不正確でアンバランスな食事です。
それにもかかわらず、リスクグループ、または妊娠やストレスなどの特定の状況では、影響を受けた人々がビタミン欠乏症にかかりやすくなり、筋肉の衰弱が起こりやすくなります。一般に、それぞれのビタミン欠乏症は、純粋な対症療法、すなわち欠けているビタミンの投与によって補うことができます。体はビタミン欠乏症から比較的迅速かつよく回復することができます。
ビタミンに加えて、2つの栄養素である鉄とマグネシウムも、筋力低下の発生に決定的な役割を果たします。したがって、バランスの取れた食事は常に予防策として守られるべきです。
運動後の筋力低下
運動後に発生する筋力低下は、筋肉が適切に使用された後は完全に正常であり、心配する必要はありません。
筋肉が機能すると、エネルギーが消費されます。
高レベルのストレスと強度により、体は嫌気性条件下、つまり酸素の存在なしでエネルギーに加えて乳酸を生成します。最後に述べた代謝産物が作業中の筋肉に蓄積すると、酸性になりすぎます。これは、もはや力がなくなった感覚が生じ、一時的に筋力が低下する瞬間です。運動後、再び酸素の助けを借りて乳酸が代謝されるとすぐに、筋力低下はなくなります。
さらに、強度と動きのパターンに関する新しいトレーニング要件は、最初の数回の後に、ストレスを受けた筋肉の筋肉のけいれんを引き起こし、その後、筋力低下の感覚をもたらします。筋肉が頑固に痛くない限り、筋力の低下は比較的早く消えます。
治療的には、筋肉のけいれんおよび関連する筋力低下または運動後の筋力低下のみを軽減する簡単なアプローチがあります。マグネシウムの十分な供給、さまざまなトレーニングプログラム、効果的なウォームアップとストレッチ運動を含む、バランスの取れたビタミン豊富な食事も、筋肉のけいれんや脱力に対する予防策として役立ちます。
代謝産物の乳酸塩に関しては、正確な乳酸塩分析を実施してパフォーマンスを最適化することができ、それによって、自分自身の個々のパフォーマンス限界を決定することができます。
どの薬が筋力低下を引き起こすのですか?
実際、医学には筋肉の衰弱を引き起こす可能性のあるいくつかの薬物があります。
そのような薬物誘発性筋力低下は、薬物D-ペニシラミンとクロロキンを服用することによって引き起こされます。
D-ペニシラミンはリウマチの治療と重金属中毒の治療に役割を果たし、クロロキンはリウマチ性疾患の治療にも、マラリアの予防と治療にも役割を果たします。
筋力低下が発生した場合は、医師と相談して投薬を中止する必要があります。長期のコルチゾン療法の文脈では、筋力低下も発症することがあり、しばしば他の症状を伴います。
コルチゾンによる筋力低下
筋力低下は、長期の薬物コルチゾン療法のコンテキストで考えられる副作用の1つです。極端な場合、筋力低下は筋萎縮、すなわち筋肉の消耗に発展する可能性があります。
一般に、筋力低下は、コルチゾン療法中に孤立して発生するのではなく、他の症状を伴います。これらには、例えば、免疫系の衰弱、皮膚の出血、浮腫およびうつ病エピソードが含まれます。コルチゾンの使用にはいくつかの禁忌があります。これらの禁忌は服用前に明確にする必要があります。
ただし、筋力低下などのコルチゾンの服用時に副作用がある場合は、処方医師に相談してから服用を中止してください。
心身の筋力低下
心身症とは、筋力低下の発生には臓器関連の引き金がないことを意味しますが、苦情は精神的な問題やストレスに基づいています。
自分の健康や自然のレベルを超えた自分の病気の詳細な検査は、心身の筋力低下の発生を引き起こす可能性があります。心身医学的理由に基づく筋力低下は、ストレスにも起因する筋力低下と密接に関連しています。これもストレスの多い状況です。うつ病はまた、心身の筋肉麻痺のリスクを高めます。有機的なつながりがなければ、影響を受けた人々は、筋力低下などのいわゆる「偽神経」症状だけでなく、麻痺や異常な感覚の症状も訴えます。
心身症の筋肉麻痺の診断は、多くの場合非常に難しく、時間がかかります。考えられるすべての器質的な原因を最初に除外する必要があり、影響を受ける人は病気に対する洞察を示さないか、精神麻痺が筋肉麻痺に起因することを受け入れないことが多いためです。
ストレスによる筋力低下
筋肉の衰弱の引き金としてストレスが言及されている場合、それは苦痛、すなわち負のストレスと呼ばれます。
肉体的、感情的、または病気に関連した肉体的ストレスの形でのストレスは、ビタミン欠乏症につながる可能性があります。これは順番に筋力低下をもたらします。この理由は、ストレスの多い状態ではビタミンがより必要とされるため、体内でのビタミンの分解が増えるためです。
たとえば、ビタミンCとカルニチンの場合、ストレス、ビタミン欠乏、筋力低下の間には非常に特別な関係があります。ビタミンCは、2つのアミノ酸の化合物であるカルニチンの合成に関与しています。ビタミン欠乏による不十分な生産は、次に筋肉代謝の障害、すなわち筋肉の衰弱につながる可能性があります。
股関節置換術後の筋力低下
人工股関節置換手術直後、つまり人工股関節全体が股関節に挿入された直後は、股関節領域の筋力低下は完全に正常で無害です。結局のところ、手術は侵襲的な手技であり、外科医が手術する股関節に簡単に到達できるように、筋肉は巨大な張力と張力にさらされています。
したがって、筋力低下は一種の再生段階を反映しています。初期の筋力低下は、手術された関節の創傷によって引き起こされる痛みを伴うことが多い。
筋力低下は通常、短時間で退行します。筋肉を強化するために、理学療法は通常術後に命じられます。ただし、その後の治癒過程で筋力低下が大幅に改善しない場合は、外科手術中に神経構造が損傷したことを除外する必要があります。これは、特別な診断手段を使用して確認でき、必要に応じて適切に処理できます。
脚の筋力低下の原因は何ですか?
筋力低下は一般的に、主に四肢、すなわち脚にも現れ、後の時点で呼吸または嚥下の筋肉にのみ影響を与えます。
脚の筋肉を弱める筋肉固有の疾患がいくつかあります。
これらには、重症筋無力症、多発性硬化症、ボツリヌス中毒症、脊髄性筋萎縮症、小児期のデュシェンヌ型筋ジストロフィー、および老齢期の筋萎縮性側索硬化症が含まれます。
脚の筋力低下のもう1つの原因は椎間板ヘルニアです。腰椎または仙骨部の重症度と位置によっては、脚の特定の筋肉グループが影響を受けることがあります。神経圧迫の場合、例えば椎間板ヘルニアの状況では、しびれやうずき感覚などの初期の不快感に加えて、筋力低下、さらには筋麻痺が発生する可能性があります。
椎骨L4、L5、S1の間の椎間板が影響を受けることがよくあります。
L4症候群の場合、L5およびS1症候群の場合、足のリフトと足の落下の減少により、膝の伸展の減少により筋力低下が認められます。
上記のトリガーに加えて、脚の筋肉に直接関係のない一般的な病気も、そこに筋力低下を引き起こす可能性があります。
これらには、例えば、鬱病、甲状腺機能低下などの代謝障害、貧血または感染症が含まれる。深刻な病気を除外できるようにするために、影響を受けた人々が長期的な筋力低下の場合に神経学的に検査されることが重要です。
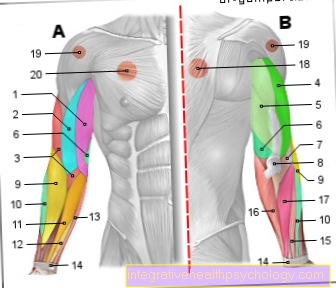
腕の筋力低下の原因は何ですか?
脚の筋力低下と同様に、四肢の一部としての腕は、症状の一般的な場所です。
脊椎によって引き起こされる腕の筋肉の衰弱は、椎間板ヘルニアC5-C8の椎間板ヘルニアに起因する可能性があります。ここでは、例えば、上腕二頭筋は、C6症候群の状況ではもはや適切に神経支配できず、C6症候群が弱まり、腕の屈曲が弱まります。
それ以外の場合は、甲状腺機能低下、ビタミン欠乏症、ストレスなどのさまざまな一般的な疾患が筋力低下を引き起こす可能性があります。
ここでは、脊髄性筋萎縮症、重症筋無力症、多発性硬化症、筋萎縮性側索硬化症など、筋肉に特に影響を与える疾患についても言及する必要があります。
腕の筋肉が弱まる理由としての新しい側面は、脳卒中です。脳出血または血液供給血管の閉塞、すなわち血栓症または塞栓症の場合、特定の脳領域への酸素の供給が不十分なため、様々な機能および構造が影響を受ける可能性があります。腕を表す領域で脳卒中が発生すると、腕の筋肉が弱まったり、麻痺したりすることがあります。一般に、腕の筋力低下が長く続く場合は、明確にする必要があります。
筋力低下の原因としての基礎疾患
以下を含むさまざまな病気が筋力低下と関連している可能性があります:
- 椎間板ヘルニア
- 筋肉の炎症(筋炎)
- 循環器障害
- 自己免疫疾患重症筋無力症
- 神経の炎症
- ボツリヌス中毒
ボツリヌス毒素による中毒。これは、腐った食物などを通じて体内に入り込む可能性があります。 - 動脈疾患
- 糖尿病
- 代謝性疾患(特に甲状腺疾患)
- 悪性がん
- パーキンソン病
- 脳卒中
- 筋萎縮性側索硬化症(ALS)
筋力低下の原因としての甲状腺機能不全
一見したところ、あなた自身の筋力低下の理由が甲状腺である場合、それは一般の人には驚くほどに見えるかもしれません。
しかし、甲状腺は多くの代謝制御をひねり、私たちの体の成長を担っている器官です。
したがって、甲状腺の機能が過剰または不足すると、体のバランスが崩れ、さまざまな症状が引き起こされます。
甲状腺機能低下症、すなわち甲状腺機能低下症の場合、これには他の多くの症状に加えて筋力低下が含まれます。したがって、症候性甲状腺機能低下症は常に治療する必要があります。
トピックについてもっと読む:甲状腺機能低下症の症状
甲状腺機能の破壊は、新生児にも非常に関連があります。いわゆる「先天性甲状腺機能低下症」、すなわち先天性活動低下甲状腺は、新生児スクリーニングの一部として明確にされなければなりません。出産直後、体温の低下(低体温症)、筋力低下(筋肉低緊張症)、飲酒遅延、便秘などにつながる可能性があります。認識されておらず、治療もされていないため、子供のこのような機能不全は、筋力低下に加えて精神遅滞などの深刻な結果をもたらす可能性があります。
一般に、甲状腺値は、疲労や筋肉の衰弱の一般的な症状が発生した場合に確認する必要があります。甲状腺機能低下症および関連する筋力低下は、甲状腺ホルモンの欠乏を摂取するだけで非常に簡単に治療できます。
筋ジストロフィー
筋肉消耗(筋ジストロフィー)は遺伝性疾患です。筋ジストロフィーにはさまざまな種類があります。彼らが共通して持っているのは、適切な筋肉機能にとって非常に重要であるジストロフィンと呼ばれるタンパク質の欠乏が徐々に筋肉を消耗させることです。
デュシェンヌ型では、このタンパク質は完全に存在しませんが、ベッカー型では、十分に利用可能ではありません。したがって、デュシェンヌ型はより重篤な臨床像に関連しており、病気はより早く顕著になり、麻痺のより急速な進行を特徴とし、冒された人を早期に車椅子に閉じ込めます。筋ジストロフィーの患者は通常、ある時点で呼吸筋の不全により死亡します。
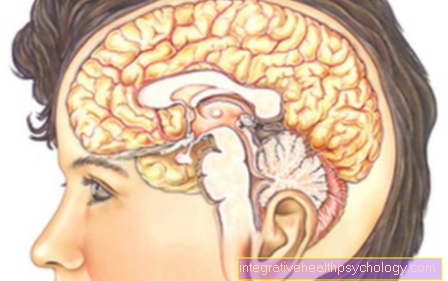
脳卒中
脳卒中は、脳の特定の領域に酸素が十分に供給されなくなったために正常に機能しなくなったときに発生します。これは、脳出血または脳血管の閉塞(血栓症、塞栓症)の一部として発生する可能性があります。筋肉の制御に関与する脳の領域が影響を受けている場合、脳卒中は筋力低下または完全な麻痺の形で現れることがあります。これらの症状は、影響を受けた半球の反対側に現れます。
この件について詳しくは、次をご覧ください。 脳卒中の兆候
多発性硬化症(MS)
多発性硬化症は神経系の慢性炎症性疾患です。この疾患の最初の症状は主に青年期であり、明らかな原因はありません。それは神経線維の髄鞘が死ぬという事実によって特徴付けられます。ただし、これらは神経線維に沿ったインパルスの迅速な伝達を可能にするために絶対に必要です。髄鞘の収縮によって影響を受ける神経線維に応じて、患者は運動障害または感受性障害を起こす可能性があります。
付随する症状
孤立した筋力低下はまれです。多くの場合、筋肉の衰弱に加えて、筋肉のけいれんおよびその結果としての意識障害、歩行、嚥下、視覚障害、言語障害が発生します。
マグネシウム欠乏症などのささいな原因の場合、筋肉の衰弱には筋肉のけいれんも伴います。
一般に、筋力低下に伴う症状は、常に実際の病気や引き金と関連しています。したがって、非常に広範囲の付随する症状が発生する可能性があります。
最初の例は、甲状腺機能低下症(=甲状腺機能低下症)です。筋力低下は、ここにある多くの症状の1つにすぎません。体重増加、便秘、遅い心拍数(徐脈)、落ち着きのなさなどの症状も一般的です。体は、いわば、多くの面でその活動とパフォーマンスが遅くなり、スロットルされています。
さらに、「新生児筋無力症」として知られているもの、つまり自己免疫疾患による新生児の筋力低下も、弱い吸引、まぶたの垂れおよび不十分な呼吸につながる可能性があります。
最後に、長期のコルチゾン療法のコンテキストで付随する症状が例として挙げられています。コルチゾンは多くの副作用がある薬です。そのため、筋力低下に加えて、緑内障(=緑の星形)、動悸、子供の成長阻害などの症状が発生する可能性があります。免疫系はまた、対応する結果をもたらすコルチゾンによって弱められます。高齢者では、コルチゾンは筋肉だけでなく骨の安定性にも影響を及ぼし、骨粗しょう症を起こしやすくします。
筋力低下とけいれん
すべての筋肉のけいれんが同じというわけではありません。それらは、時には無害なけいれんだけでなく、深刻な病気にもさまざまな原因を提供します。
決定的な要素は、筋肉のけいれんの強さだけでなく、頻度、つまり筋肉のけいれんが定期的に発生するか、散発的に発生するかです。けいれんに関与する筋肉組織の量によっては、影響を受ける人だけでなく、部外者の動きとして認識されます。
良性の筋肉のけいれんは、例えば、低血糖症、マグネシウム欠乏症、または薬物療法の副作用として、ストレスの多い人生の局面でしばしば発生します。そのような筋肉のけいれんは、一瞬だけ不快であり、誘発因子が減少または排除されるとすぐに消えます。この状況では筋力低下は起こりません。
筋肉のけいれんと衰弱、またはけいれん後の特定の筋肉の衰弱の組み合わせは、深刻な病気の一部になる可能性があります。 1つの例は筋萎縮性側索硬化症で、最初は筋肉のけいれんが発生する変性神経疾患です。病気のその後の経過では、主に筋肉の消耗によって引き起こされる筋肉の衰弱があり、それは麻痺まで続く可能性があります。筋肉のけいれんは、ストレスや極端な緊張などの平凡なつながりがない状態で長期間持続する場合は、医師に説明する必要があります。
診断

へ 筋力低下の原因 決定できることは、最初は医者のためのものです 病歴の詳細な調査 (鎮痛)重要。診断に役立つ可能性のある質問には、次のようなものがあります。 筋肉 筋力低下の直前にある特定のイベント(事故など)があったかどうか、他の不満があるかどうか(たとえば、 感覚障害)、それかどうか 投薬 それらは定期的に取られ、患者が既知の既存の状態(など)を持っているかどうか 糖尿病, 多発性硬化症 またはその他)。
既往症に続いて、医師は 疑惑に応じてさらなる検査 実施する。一つは一つです 身体検査 非常に重要です。これがまさに 既存の力 既存の筋肉をチェックイン 感覚障害 欲しかったと 反射神経 チェックされています。さらに、血液検査は多くの人にとって有用です。より具体的な検査方法は、特定の疾患の正当化された仮定で正当化を見つけます。一方で、これには次のようなイメージング手順が含まれます コンピュータ断層撮影 (CT)または 磁気共鳴画像 (MRI)、それは筋肉組織(筋肉生検)を取ること 筋電図 (EMG)、脳水の検査(CSF穿刺を使用)、エレクトロノグラフィ(ENG)または 脳波 (EEG)。さらに、遺伝子検査を実施したり、専門家、例えば 耳鼻咽喉科の医者 または1つ 眼科医.
治療
の 筋力低下の治療 その原因に依存します。両方とも シンプルなフォーム 通常は1つに行くのに十分です 健康的な食事 必要に応じてこれに注意を払う ビタミン-または栄養サプリメント(通常はマグネシウムまたは鉄)を強化します。単純な感染症の一部として筋力低下が発生した場合、感染症が治まるとすぐに治療なしで治癒します。
ただし、 神経疾患 引き起こされる筋肉の弱さ、それでしばしば1つです 広範囲にわたる、時には生涯にわたる治療 必要。そのような病気のいくつかで 多発性硬化症 筋力低下は 完全に治らない、しかし少なくとも症状に関しては改善する。手元の病気に基づく特定の対策に加えて、病気によって引き起こされる筋力低下があります 一般的な治療 として 理学療法, 理学療法 そして 理学療法 (マッサージ、電気治療、交互風呂と運動浴、熱処理)が使用されます。
防ぐ 残念ながら、筋力低下が 単純な形でのみ。それをクリックするだけで十分です 健康的なバランスの取れた食事 ミネラルとビタミンが豊富で 定期的な運動 ドリフトする。原因がわかっていないか、遺伝的エラーが筋力低下に関連する疾患の原因であるため、 残念ながらそれらを防ぐために何もしません.
筋力低下の期間
筋力低下の期間は、原因によって個々に異なるため、一般的には定義できません。
ビタミン欠乏症がある場合、または深刻な肉体的および心理的ストレスがある場合は、筋力低下を最も早く治療できます。しかし、他の多くの引き金も、一時的なだけの筋力低下を引き起こします。
適切な治療を行うと、筋力低下は数日から数週間後に消えます。悪化し、部分的に遺伝性の疾患が筋力低下の原因である可能性がない限り、この筋力低下は通常可逆的であり、したがって比較的無害です。
さもなければ、筋力低下は一生続き、時間の経過とともにさらに悪化し、最終的には死の原因となります。
予報
筋力低下の予後は、その重症度と原因によってのみ行うことができます。ビタミン欠乏症、ストレス、特定の薬物などの可逆的な原因は予後が良好です。
たとえば、薬物によって引き起こされる筋力低下は非常に無害であり、通常、薬物を中止するとすぐに減少します。ただし、予後がかなり悪い疾患もいくつかあります。
たとえば、筋萎縮性側索硬化症(= ALS)の特定のケースでは、この変性神経疾患が、弱った呼吸筋によって引き起こされる不十分な呼吸運動により患者が最終的に呼吸できなくなるため、予後は非常に不良です。診断時の平均生存期間は通常2〜5年です。例外的なケースでは、10%のみが10年以上長生きします。
したがって、筋力低下の明確な臨床像が診断されている場合にのみ、正確な予後を立てることができます。時々悪い予報のため、時期尚早の予報は行われるべきではありません。
赤ちゃんの筋力低下
赤ちゃんの筋力低下を認識して正しく診断することは非常に困難です。生後6か月になる前に、関連する筋力低下を認識することはほとんど不可能です。
最初の手がかりは、赤ちゃんが胃の上で寝返りをとることができないか、乳房を吸うように緊張していることです。
クロールの学習の遅れも最初の兆候と見なすことができます。遺伝したり、若くして発症したりする筋肉や神経の疾患があるため、筋力低下の医学的評価はここで非常に重要です。
「ゆるい」子供を意味する「フロッピー幼児」という用語は、筋肉の衰弱に自動的に関連付けられる全身の弛緩した筋緊張の現象を定義します。このような筋緊張低下の原因は非常に多様です。したがって、治療が必要な多くの原因が問題となるため、顕著な筋力低下の発生を明らかにする必要があります。
赤ちゃんでは、「新生児筋無力症」または「先天性甲状腺機能低下症」として知られているものが筋力低下の引き金となることがあります。最初に述べた疾患は自己抗体の形成に関連する自己免疫疾患であり、それが筋肉活動に必要な興奮の伝達を妨げます。
「先天性甲状腺機能低下症」、すなわち甲状腺機能は、最悪の場合、精神遅滞につながる可能性があるため、幼児期の深刻な病気です。最初に現れる筋力低下は比較的無害な症状ですが、注意を引く最初の兆候であるはずです。
さらに、筋力低下の症状を伴う遺伝性疾患は、すでに赤ちゃんに現れています。ここでは、プラダー・ウィリー症候群や、よく知られているダウン症候群、21トリソミーなどを取り上げます。
原則として、筋力低下の早期の理学療法的治療は、幼い年齢の場合に非常に有用で効果的な場合があります。疾患によっては、さらなる治療法が指示される場合があります。
子供の筋力低下
医学では、小児期に筋力低下が発生する理由はいくつかあります。
原因は、ビタミン欠乏症、薬物誘発性筋力低下、または低血糖症を引き起こす不均衡な食事です。
深刻な疾患は、その一部は遺伝性であり、筋力低下の原因にもなります。先天性筋無力症はすでに赤ちゃんに発生する可能性がありますが、子供の発達の過程で発症することもあります。
同じことが活動性の低い甲状腺にも当てはまります。言及する価値があるのは、遺伝性筋疾患である、いわゆる「先天性筋ジストロフィー」です。
筋ジストロフィーのグループからのデュシェンヌ型は、通常、生後3〜5年で現れ、筋肉タンパク質の変異に基づいています。筋力低下は、筋肉の悪化によって説明できます。最初は麻痺とわずかな筋肉の消耗の症状が、特に骨盤領域に見られますが、対応する筋肉の衰弱を伴う肩や四肢にも見られます。
さらに、さまざまな年齢での脊髄性筋萎縮症の形態は、筋力低下の原因となります。初期型、いわゆる「乳児型」または「Werding-Hoffmann」は、生後1年の前に発生し、予後は非常に悪く、平均生存期間は1.5年です。これとは対照的に、後に出現する「幼年期の形態」(「Kugelberg Welander」とも呼ばれます)は、平均余命をほとんど制限しません。
赤ちゃんと同様に、子供の筋力低下は、治療可能な病気の可能性がある場合に適切な措置を講じることができるように、医師によって明確に明らかにされるべきです。