胃癌
同義語
医療:胃がん
胃腫瘍、胃Ca、胃腺癌、心臓腫瘍
定義
の 胃がん(胃がん))は女性で5番目に多い癌であり、男性で4番目に多い癌です。胃癌は悪性の、制御不能に成長している腫瘍であり、 胃粘膜 下降します。胃がんの原因はとりわけ ニトロソアミン 食べ物から ニコチン そして ヘリコバクター・ピロリ 議論した。ほとんどの場合、腫瘍はすでに十分に進行している場合、後期に症状を引き起こします。診断が遅いため、胃がんの治療が遅れることが多いため、この種のがんの予後は非常に不良です。
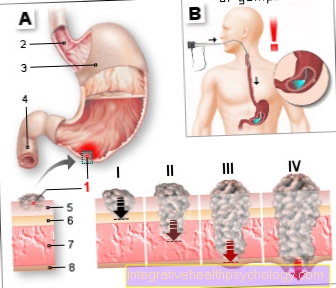
胃癌
胃癌
- 腫瘍(胃がん)
- 食道- 食道
- 胃体-
胃腸 - 十二指腸-
十二指腸 - 粘膜-
チュニカ粘膜 - 粘膜下膜-
テラ粘膜下組織 - 筋肉壁-
筋膜筋膜 - セロサ層-
チュニカセロサ
5年生存率:
腫瘍ステージI(90-100%)
腫瘍ステージII(80-100%)
腫瘍ステージIII(10%)
IV期の腫瘍(5%)
重要:胃鏡検査
すべてのDr-Gumpert画像の概要は、次の場所にあります。 医療イラスト
周波数
胃がんの発生率のピークは50歳を超えており、男性は女性よりも2倍胃がんを発症する可能性が高くなります。胃がんの発生率は世界中で低下しています。ただし、男性では4番目に多く、女性では5番目に多い腫瘍です。噴門部(=胃入口、解剖学も参照)の癌腫を支持する傾向も高まっています。 胃).
罹患率はドイツの10万人中約10人です。他の国では、例えば日本では、胃がんは2倍の頻度で見られます。これは、アメリカに移住し、アメリカ人の食生活を取り入れている日本人の間では発生率が高くならないため、食生活の違いが原因であると考えられています。
病気の場合の最良の栄養について読む: がんの食事療法
胃の解剖学
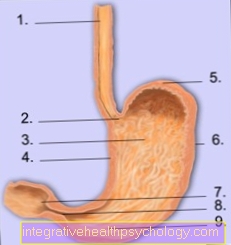
- 食道(食道)
- カーディア
- 体
- 小さな曲率
- 眼底
- 大曲率
- 十二指腸(duodenum)
- 幽門
- アントルム
症状と徴候
胃がんは通常、いわゆる「サイレント」腫瘍です。つまり、初期段階ではまったく感じられないか、非常に非特異的な症状しかありません。これは、多くの場合、がんが時間とともに成長し、最初の兆候の多くが敏感な胃またはストレスのせいであることを意味します。胃癌の症状は進行した段階でのみ現れ、通常は非常に特異的ではありません。
ほとんどすべての癌疾患には特徴的な症状、いわゆるB症状があります。これには、再発する熱が含まれます-多くの場合、ほんのわずかに温度が上昇します-短時間での不要な体重減少と寝汗の出現。その他の一般的な腫瘍の症状は、集中力の低下、疲労、パフォーマンスの低下、疲労感です。
多くの胃がん患者は、消化器系の不満も報告しています。上腹部の痛みは、特に食事後または食事中に発生することがあり、胸やけ、吐き気、胃からの口臭、上腹部圧迫を伴うことがよくあります。特に腫瘍が胃の入り口(心臓)または胃の出口(幽門)にある場合は、嘔吐が起こります。
食欲不振についての不満や、わずかな食事の後でさえも不快な膨満感の報告が頻繁にあり、胃とガスの膨張を伴うことがよくあります。胃腸管の他の無害な疾患との関連で、または深刻なストレス下でしばしば発生するのは、まさにこれらの兆候であり、したがって、しばしば深刻な癌に関連していません。
したがって、再発する胸焼けや頻繁な激しい鼓腸がある場合でも、かかりつけの医師に相談して、原因を診断して適切に治療できるようにすることが重要です。
胃がんの別の兆候は食欲低下です。患者はしばしば特定の食物(主に肉)を突然嫌悪し、突然他の食物を容認しなくなります。この現象は、他の胃の疾患や他の種類の癌(例:大腸癌)でも発生する可能性があります。
病気の後期には胃出血が発生する可能性があり、これは血液または黒い便の嘔吐によって顕著になります。
続きを読む: 便中の血-これらが原因です!
病気が進行するにつれて、特に胃の入口の領域に腫瘍がある場合、嚥下困難(嚥下障害)と上腹部の痛みが増加します。
ほとんどすべての腫瘍疾患と同様に、体重減少(腫瘍悪液質)、体温の上昇(腫瘍熱)、およびパフォーマンスの低下が後期に起こります。腹部にがんが転移(転移)している場合は、体液(腹水)の蓄積と腹部の腫れがある可能性があります。まれに、腹部に腫瘍が感じられることもあります。
肝臓に存在する娘腫瘍(肝臓転移)は、皮膚の黄変(黄疸)に伴い、肝臓の腫れと機能喪失を引き起こす可能性があります。骨格に転移(娘腫瘍)が発生すると、骨の痛みが発生する可能性があり、これは特に深刻で壊滅的なものです。
腫瘍によって大量の骨組織が破壊されると、無事故で病的骨折(椎体骨折、大腿骨頸部骨折など)が発生する可能性があります。肺への転移は、息切れ(呼吸困難)や血の咳(吐血)を引き起こすことがあります。
胃がんは特に初期の段階では治療が簡単なので、一般的な非特異的な症状があっても、自分の体に耳を傾け、医師の診察を恐れないでください。
原因
胃癌の原因は非常に多様であり、それが発生するメカニズムはまだほとんど理解されていません。胃粘膜がヘリコバクターピロリ菌に感染している場合、胃癌を発症するリスクは4〜5倍増加します。すべての胃がん患者の半数にもこの細菌が定着しています。しかし、この細菌は蔓延しており、感染したすべての人が一生のうちに胃がんを発症するとは限りません。
彼らはまた、食品に含まれています 発がん性(発がん性)汚染物質 原因としてしばしば議論されます。例えば ニトロソアミン、 これは、たとえば、燻製、塩漬け、グリル、またはたたきの肉製品で発生します。別の汚染物質は アフラトキシン食品の特定のカビによって形成され、また腫瘍を含む 食道 そして 肝臓 原因。
の 煙 たばこの量と固い酒の消費 アルコール 胃癌発症の危険因子とも考えられています。
特定のビタミンの欠如は、癌のリスクの一因と考えられます。重要な ビタミン になります ビタミンA、C、E 説明。
あるもの 遺伝的リスク も重要です。 1度の家族(例:両親)が胃がんに罹患している人は、胃腫瘍を発症するリスクが約3〜4倍高くなります。
には特別な意味があります 血液型Aこの血液型の保因者は胃の腫瘍をより頻繁に発症する傾向があるので、
いくつかあります 胃の障害 胃がんを発症しやすい人。
の 萎縮性自己免疫性胃炎(タイプA-胃炎) またはその メネトリエ症候群 (巨大胃炎)、胃粘膜の両方の慢性炎症は、胃癌を発症するリスクを大幅に高めます。
胃ポリープ (胃粘膜の成長)は、最初は良性ですが、時間の経過とともに変性して悪性になる可能性があります。このプロセスは、胃ポリープの症例の20%で記録できるため、適時にポリープを除去することをお勧めします。
間の接続 胃潰瘍 (胃潰瘍)そして胃がん/胃がんはまだ不明です。
誤診された潰瘍の5-10%は胃癌であることが判明しますが、回顧すると、それが胃潰瘍で変性したのか、腫瘍が胃潰瘍の外観を模倣しているかだけではわかりません。
しかし、事実は、十二指腸潰瘍(潰瘍性十二指腸)がほとんど変性しないことです。
胃の一部は、何年経っても、残りの胃と上向きの胃の接合部から取り除くことができます 腸 癌(肛門吻合)を発症し、胃鏡検査による定期検査が定期的に行われるようにします。
この腫瘍は、「肛門吻合癌」とも呼ばれます。
胃がんは遺伝性ですか?
胃がんの原因は、主に喫煙や頻繁な胃潰瘍などの危険因子によるものです。 ほんの数例 胃がんは家族性リスクの増加によるものです。
しかし、第1度の家族がこの病気にかかっていると、胃がんになる可能性は約2〜3倍高いと言われています。しかし、多くの場合、これを引き起こすのは遺伝的素因だけでなく、次のような家族の危険因子でもあります。食べる行動。
ただし、原則として、親族には次のような健康診断は行われません。胃内視鏡は助言した。しかし、数人の家族が胃がんにかかっている場合、またはがんが若い年齢で発生した場合は、遺伝カウンセリングまたは検査の増加を考慮することができます。
診断
すべての診断の結果は、患者の面接です(Anamnese)。特に上記の症状を探し、家族内で頻繁に発生する胃がんについて質問する必要があります。次のような既存のリスク要因 ニコチン そしてアルコール消費は常に尋ねられるべきです。
身体診察中、まれに腹部に腫瘍が感じられることがあります。時折、鎖骨内のバーコウ腺(リンパ節)を感じることがあります。
血液を分析するとき(検査値)特定の血液値は腫瘍疾患を示す可能性があります。たとえば、 血液色素含有量(ヘモグロビン)血中は、腫瘍性出血による慢性失血を示します。とともに 血液検査 便中の血液が検索されます。これは、慢性的な失血の場合に発生します。 消化管 発生する。いわゆる 腫瘍マーカー ある種のがんによく見られる血中の物質であり、がんを示す可能性があります。
胃がんの信頼できる腫瘍マーカーがないため、胃がんの初期診断では重要な役割を果たしません。ただし、特定の腫瘍マーカー値が手術前に上昇しており、手術後に消えてしまった場合は、このマーカーを腫瘍の再発を防ぐための対照マーカーとして使用できます(腫瘍再発) 血液検査で迅速に診断します。
胃がんの診断を下せるようにするために、 胃内視鏡 実行されます。
イラスト胃がん
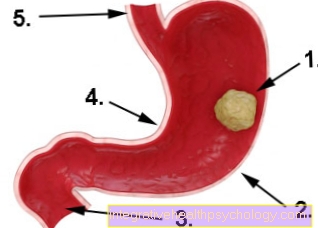
- 胃癌
- 大曲率
- 十二指腸(duodenum)
- 小さな曲率
- 食道
胃内視鏡
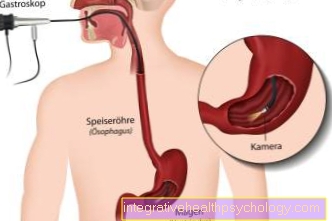
「ミラーリング」(内視鏡検査)胃の損傷は、粘膜の損傷を直接評価および分類するための最適な方法であり、胃の腫瘍が疑われる場合はできるだけ早く実行する必要があります。この検査中に、患者が「飲み込む」必要があるチューブカメラ(内視鏡)からの画像が撮られます 食道 とモニターで胃に転送されます。内視鏡検査中、組織サンプル(生検)疑わしい粘膜領域および潰瘍から。悪性(悪性)組織の変化を見逃さないために、疑わしい領域からいくつかのサンプル(5〜10)を採取する必要があります。
下の組織評価 顕微鏡(組織学的所見)は、肉眼で記録された(巨視的)結果よりもはるかに意味があります。
腫瘍の疑いを証明できるのは、微細組織(組織学的検査)だけです。 腫瘍の種類 決断される。胃壁の層への腫瘍の広がりも測定できます。
X線ツバメ
この非侵襲的な画像検査では、患者がX線造影剤を飲み込みながら、食道がX線撮影されます。造影剤は胃と腸壁に付着し、評価のためにアクセス可能になります。
胃がんの典型的な所見は、胃の内側に突出する腫瘍のしこりです。しかし、潰瘍(胃潰瘍)に似た画像になることも珍しくなく、明確な診断ができません。この検査は、腫瘍によって引き起こされる狭窄(狭窄)の程度を評価するためにも使用できます。
胃鏡検査と比較して、粘膜の変化の評価は限られています。特に、良性(良性)と悪性(悪性)の変化の評価はできません。これには、組織サンプリング(PE)とのミラーリングによる胃の内部の直接評価が必要です。
腫瘍の病期分類
- 腫瘍の病期の決定(腫瘍の病期分類):
胃癌の診断が確認されると、腫瘍の病期が決定され、さらなる治療アプローチが計画されます。腫瘍の広がり、リンパ節の浸潤、遠隔転移の可能性を評価するために、さまざまな方法が使用されています。
- X線-胸部(胸部のX線):
胸部の概要X線(胸部X線)は、中層(縦隔)にある肺および影響を受けたリンパ節の病変に関する情報を提供します。
トピックの詳細を読む: 胸部X線(胸部X線)
- 超音波(超音波検査(管腔内超音波)):
内視鏡超音波では、胃鏡検査と同様に、患者は最初に軽い麻酔中にチューブを「飲み込む」必要があります。
ただし、この検査では、カメラの代わりに超音波ヘッドがホースの端に取り付けられています。この方法では、トランスデューサーを腫瘍に配置することにより、その深さ(浸潤)、つまり胃壁への広がりを可視化でき、胃の領域にある(領域の)リンパ節も評価できます。 - コンピュータ断層撮影(CT):
スパイラルコンピューター断層撮影(スパイラルCT)は、腫瘍の範囲、隣接臓器との空間的関係、リンパ節の関与、および遠隔転移に関する情報を提供します。すべての転移経路を評価できるようにするには、胸部(胸部)と腹部(腹部)の両方のCTが必要です。磁気共鳴画像法(MRI)でも同様の結果が得られます。病気の過程では、脳転移を診断するために頭蓋骨のCTまたはMRIが必要になる場合があります。
トピックの詳細を読む: コンピュータ断層撮影
- 超音波検査:
超音波検査(超音波)を使用すると、腹部臓器が非侵襲的かつ放射線被曝なしで評価されます。たとえば、腹部(腹部)の超音波検査では、肝臓または影響を受けたリンパ節の転移を明らかにすることができます。この方法は使いやすく、患者に負担をかけないので、ためらうことなく何度も繰り返すことができ、フォローアップおよびフォローアップケアに使用できます。
- 骨格シンチグラフィー:
骨格シンチグラフィーは核医学画像検査であり、骨格の遠隔転移を検出するための腫瘍病期分類の一部として使用されます。この目的のために、患者に静脈内に放射性物質が与えられ、それから骨の中の放射性物質の分布が特別なカメラ(ガンマカメラ)で可視化されます。放射性物質は骨に蓄積し、骨のリモデリングおよび修復プロセスが進行している場所で増加しています。たとえば、骨転移の領域では、放射性物質の蓄積の増加が見られます。
- 腹腔鏡検査(腹腔鏡検査):
進行した腫瘍の病期では、腹膜(腹膜がん)と肝臓(転移)の局所的な範囲と考えられる関与を正しく評価するために、腹腔鏡検査を行う必要がある場合があります。全身麻酔下で行われるこの手順では、腹部の皮膚の小さな切開部からさまざまな器具とカメラを挿入して、腫瘍の広がりを直接観察できます。
胃がんは治療可能ですか?
胃がんが治るかどうかはさまざまな要因によって異なります。ここでの決定的な要素は何よりも 診断の時期 -胃癌が早期に診断されるほど、回復の可能性が高くなります。
ステージ1のいわゆる5年生存率(腫瘍はまだ娘腫瘍やリンパ節に影響を与えていません)は90%を超えています。最終段階4では、わずか5%未満です。
これは、胃癌の治療において、胃の患部の除去が選択される方法であるためです-おそらく以前のもので 化学療法。腫瘍を完全に捕捉して取り除くことができれば、回復の可能性は非常に高くなります。ただし、腫瘍組織が持続すると、がんが再び拡大する可能性があります。
手術が不可能な場合、または他の臓器にすでに娘腫瘍が形成されている場合は、原則として、がんが永久に治癒することはないと考えなければなりません。しかし、腫瘍をより長い期間「抑制」状態に保ち、患者の寿命を延ばす可能性があります。
数年後の腫瘍形成の再燃(いわゆる再発)も可能です。回復の可能性は、腫瘍の種類と診断の時期によって異なります。
コース
がんの経過はさまざまな病期に分かれています。ここでの決定的な要因は、腫瘍の広がりと、リンパ節または他の臓器に影響を与えたかどうかです。
胃がんが初期段階にある場合、それは比較的小さく、胃粘膜の表層にのみ見られます。腫瘍が成長し始めると、腫瘍は胃に広がり、胃粘膜のより深い組織層にも浸透します。
最後に、彼はまた、 腹膜 または、周囲のリンパ節を貫通して、たとえば血流を介して他の臓器に到達します-これは遠隔転移(娘腫瘍)と呼ばれます。
I〜III期では、遠隔転移はなく、孤立したリンパ節転移のみです。娘腫瘍が出現するとすぐに、最終ステージIVが現れます。
病気の経過は患者ごとに異なり、治療がいかに早く開始され、どれだけうまく機能するかに大きく依存します。娘腫瘍がある場合、これらは影響を受ける臓器に応じて異なる合併症を引き起こします。したがって、影響を受けるすべての患者は、彼らの病気の起こりそうな経過について、彼らを治療している医師に直接話しかける必要があります。
末期胃がん
残念ながら、今日ではあらゆる形態の胃がんを治療することはまだ不可能です。終末期といえば、がんを完全に治すことができないということです。これにはいくつかの原因が考えられます。
胃がんは一般的です 遅すぎる認識 そして、いわゆる転移をすでに形成しました-つまり、腫瘍細胞は定着し、現在他の臓器に娘腫瘍を形成しています。一部の腫瘍は 動作しない なぜなら、それらは大きな血管に近すぎるため、またはそれらと一緒に成長するためであり、そのような除去はもはや不可能です。
また、一部の患者はもう1人ではありません 体調たとえば、深刻な併存症に苦しんでいたり、高齢のために手術が危険すぎるため、手術を許可する人。
患者がこのような末期の胃がんにかかっている場合、治療はがんを一度も打ち負かすことに集中するのではなく、罹患した人ができるだけ長く痛みのない生活を送ることを可能にすることに集中します。このアプローチは、 緩和療法.
緩和療法にはいくつかの柱があります。一方では、癌の成長を制限しようとするため、罹患した人は できるだけ多くの時間 与えるために、一方、発生しようとします 付随する苦情を可能な限り軽減する。後者は、主に胃がんとして個々の痛みの治療を含みますが、その可能性のある娘腫瘍も激しい痛みを引き起こす可能性があります。
胸やけや過膨張などの付随する症状も軽減されます。の形成などの合併症 腹水 または急性のもの 胃出血 これらも治療できます-多くの場合、入院患者として。
次のコースでは、患者も食物摂取の助けを必要としています。たとえば、腫瘍は胃にくびれを形成し、食物が通過できなくなることがあります。これにはいくつかの治療オプションもあり、医師、患者、親戚の間で緊密に協力して話し合い、決定する必要があります。そうすることで、患者はそれとともに長期的に生きることができます。多くの場合、親族や患者へのトレーニングや看護サービスの委託が必要になります。
腫瘍をできる限り小さく保つために、主治医と個別に話し合って選択できるさまざまなオプションがあります。胃がんの種類は、治療法の選択肢が機能するかどうかに決定的な役割を果たします。
そうすることができます 化学療法 または 照射 役立ちます。いくつかの腫瘍では、特定の抗体で機能する薬物も存在するため、腫瘍を直接「攻撃」することができます。
最後に、病気によって引き起こされる感情的な負担を無視してはなりません。病院もしばしば提供しています 心理的助け さらに、ケアや関連する問題をさらに整理することで、患者や親族を支援できる社会サービス。そのような場所はまた、緩和医療病棟に編成することもできます。そこでは、患者は専門家の助けを借りて、可能な限り最も快適な時間を与えることができます。