大腸がんの経過
前書き
結腸がんは女性で2番目に多いがんであり、男性で3番目に多いがんです。他のほとんどの癌と同様に、結腸癌はさまざまな病期に分けられます。これは、いわゆるTNM分類に従って行われます。病気の経過は腫瘍の病期に大きく依存します。非常に早い段階で発見された腸の腫瘍は、治癒の可能性が非常に高いですが、非常に遅い段階で発見され、すでに広がっている腫瘍で発生することがあります転移した)違って見える必要があります。
したがって、結腸がんの経過は大きく異なります。結腸癌の合計5年生存率は50%強です。これは、患者の半数以上が診断から5年経ってもまだ生存していることを意味します。平均余命は腫瘍の病期に強く依存しています。病気の初期段階、つまりステージIでは、病人の約95%が5年後もまだ生きています。最も進んだステージであるステージIVでは、5年生存率は約5%にすぎません。

これが大腸がんの発見方法です
結腸癌では、腫瘍は大腸の領域(結腸癌)または直腸/直腸(直腸癌)の領域で増殖します。ほとんどの場合、結腸癌は前癌状態、いわゆる結腸ポリープから発生します。良性のままのポリープが悪性腫瘍になるまでには通常数年かかります。これが予防が結腸癌において重要な役割を果たす理由です。この目的のために、55歳から法定健康保険で財政的にカバーされている結腸がん検診があります。専門家は、この年齢から結腸癌を発症するリスクが大幅に増加するため、このような結腸癌のスクリーニング検査を50歳から始めることを実際に推奨しています。
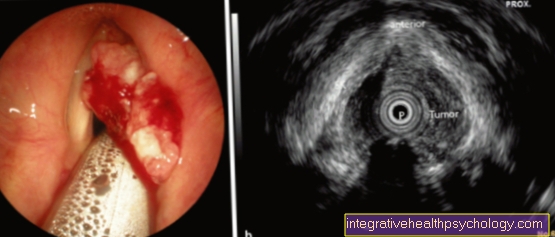
大腸内視鏡検査は、大腸がんのスクリーニング中に行われます。最後に、カメラ付きの長くて柔軟なチューブを肛門から腸に挿入し、小腸から大腸への移行部まで注意深く押し込みます。腸全体をカメラで検査します。粘膜の目立つ部分が発見された場合、ペンチを使用して少量の組織サンプルを採取できます。
しかし、大腸内視鏡検査のスクリーニング中にポリープが発見されることははるかに一般的です。ポリープが非常に多いか非常に大きい場合を除いて、これらは大腸内視鏡検査中に削除されます。その後、組織病理学研究所に送られ、顕微鏡で検査されます。病理医は、腫瘍が良性であるかどうか、または悪性細胞がすでに発見されているかどうかを判断できます。彼はまた、悪性細胞の場合、腫瘍が完全に切除されているのか、あるいは新しい切除(再切除)必要です。結腸がんのスクリーニング検査として、予防的結腸内視鏡検査に加えて、50歳から年に1回の直腸指診、つまり家庭医の指が肛門管に触れていること、および2年ごとの便の血液検査が推奨されます。
この記事に興味があるかもしれません: 大腸がん検診
診断
大腸内視鏡検査で異常な粘膜所見が発見され、組織病理学的検査によりそれが腸癌であることが確認された場合、さらにいくつかの検査が行われます。これらには、腹部の超音波検査、肺のX線検査、腹部と胸部のCTまたはMRI検査、および腫瘍マーカーの決定が含まれます。腫瘍の位置によっては、超音波検査も使用されることがあります。
腫瘍の拡がりをよりよく評価するために、超音波装置が肛門に挿入されます。言及されたすべての検査は、いわゆる腫瘍病期分類と呼ばれます。正確な腫瘍の病期は、すべての検査結果が得られたときにのみ決定できます。治療戦略はまた、腫瘍の病期に基づいています。 I〜III期では、患者の全身状態が許せば、手術で腫瘍を切除します。
トピックの詳細を読む: 大腸がんの病期とその予後
II期以降、化学療法は通常手術後に行われます。腫瘍ステージIVの治療戦略は、散乱した病巣(転移)を外科的に除去できるかどうかによって異なります。結腸癌の治療が成功裏に完了すると、フォローアップケアが続きます。この目的のために、検査は5年の期間にわたって一定の間隔で行われ、結腸癌の再発(再発)を適時に検出できるはずです。これらには、身体検査、腫瘍マーカーの決定、腹部の超音波検査、腹部または胸部のCT検査、および別の結腸鏡検査が含まれます。
この詳細:大腸がんはどのように診断されますか
大腸がんの治療法
腫瘍の病期によっては、腫瘍の外科的切除のみ、または外科的腫瘍切除と化学療法の組み合わせにより治癒が起こります。腫瘍ステージIVでは、散在した病巣の追加の外科的切除(転移)必要になる。上記の治療法の選択肢を通じて治療法を達成できるかどうかは、常に予測できるとは限りません。腫瘍が早期に発見されるほど、腫瘍が小さいほど、回復の可能性が高くなります。また、腫瘍細胞によって影響を受けるリンパ節の数と数、および腫瘍がすでに転移しているかどうかも重要な役割を果たします。腫瘍が完全に除去された場合、最初の5年以内に再発のリスクがあるため、5年のフォローアップが続く(再発)が最高です。
この件について詳しくは、次をご覧ください。 結腸がんは治療可能ですか?
手術不可能な大腸がんの経過
結腸がんの手術不能にはさまざまな理由があります。それは非常に大きくなり、完全な除去が不可能である重要な構造に浸透した可能性があります。しかし、結腸癌の場合、これは通常決定的なポイントではありません。ほとんどの場合、腫瘍は(少なくとも理論的には)根本的に切除することができます。ただし、これは結腸または直腸のより大きな部分も除去する必要があることを意味する場合があります。まれではありませんが、これは人工肛門の作成を意味することもあります。
しかしながら、腫瘍がすべての腫瘍細胞の完全な外科的除去が不可能であるような程度まで広がっている場合、腫瘍はまた手術不能であり得る。腫瘍の病期が低い腫瘍も手術不能になることがあります。つまり、患者の全身状態が悪く、麻酔や手術のリスクが高すぎる場合です。いわゆる緩和療法は、これらすべてのケースで使用されます。緩和とは、治療の目的が治癒ではなく、症状の緩和と延命であることを意味します。結腸直腸癌の緩和療法の例は、腫瘍または転移が部分的なものである場合、それらの部分的な切除である。これは、例えば、腫瘍が腸管腔を閉塞し、その結果食物が詰まった場合に起こります(腸閉塞)。その後、緩和療法の一部として、腸の通過を少なくとも一時的に回復できる程度に腫瘍を切除する試みを行うことができます。手術を行わない化学療法も症状を緩和したり、寿命を延ばしたりできるため、緩和的です。さらに、疼痛治療は緩和療法において重要な役割を果たします。
さらに詳しい情報:
- 大腸がんの化学療法
- 大腸がんの放射線療法
治療なしのコース
大腸がんは、他のほとんどのがんと同様に、治療せずに致命的に終わる腫瘍疾患です。ただし、腫瘍の進行速度は大きく異なります。治療が利用できない場合、最大のリスクの1つは、遅かれ早かれ腸管腔内の腫瘍の成長が腸閉塞を引き起こすことです(イレウス) やってくる。これは、治療せずに放置すると、数時間以内に致命的になることが多い臨床像です。未治療の結腸癌の場合、転移も起こる可能性があります。つまり、腫瘍細胞は腸から全身に広がる可能性があります。治療されていない大腸がんの平均余命は、一般的に言えません。これは人によって大きく異なり、多くの異なる要因に依存します。
また読む: 大腸がんの平均余命
終了段階の兆候
末期結腸癌は、その段階に特有の症状を特徴としない。進行した結腸がんでは、多くの不満が生じることがあります。これらには、便中の血液、激しい腹痛、腸閉塞、著しい体重減少、腫瘍領域の出血による蒼白の増加が含まれます。さらに、転移した場合、娘腫瘍は症状を引き起こす可能性があります。これらはローカリゼーションに依存します。ただし、上記の症状はすべて腫瘍の初期段階で発生する可能性があり、特定の段階の結腸癌の特定の兆候ではありません。
また読む:
- 末期結腸がん
- 結腸がんの症状



















.jpg)