心臓発作の治療
治療の順序
の 一連の治療的介入 急性心臓発作(心筋梗塞)の場合は、次の手順に従ってください。
- 一般的な対策(生命の確保)
- 再灌流療法(再開、閉鎖 冠状動脈)
- 冠状動脈再血栓症の予防
- 合併症の治療
の対策はさらに区別されます 入院前段階つまり患者が病院に到着するまでの時間、および 病院段階患者が入院している場所。
一般的な対策は、理想的には入院前の段階、つまり病院の前で行われます。

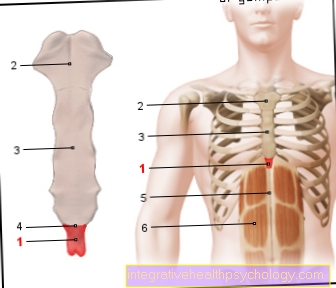
心臓発作のイラスト
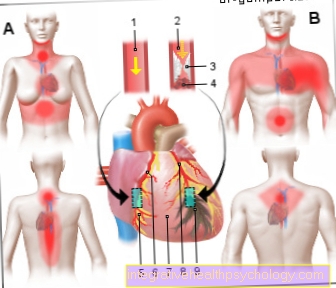
心臓発作(HI)
心筋梗塞(MI)
- 健康な冠動脈
(冠状動脈)
冠状動脈 - 閉塞した動脈
動脈硬化性プラーク
血栓あり(血栓) - 脂肪沈着(プラーク)
- 血栓 -
血栓 - 健康な筋肉組織
- 冠動脈右-
冠動脈右旋 - 心膜 -
心膜 - 左冠動脈-
左冠動脈 - 破壊された筋肉組織
(細胞死を伴う梗塞領域)
心臓発作の痛みの典型的な領域:
女性-胸、上腹部、首、
下あご、脊椎、背中、
NANルール(鼻-腕-おへそ)
男-胸、胃、
腕と肩の発散、
下あご、背中
すべての概要Dr-Gumpertによる彼の画像は、次の場所にあります。 医療イラスト
心臓発作後の治療
心筋梗塞の急性の状況では、血管拡張薬(例えば、ニトロスプレー)と酸素が最初に投与されます。その結果、心筋細胞はよりよく供給されます。鎮痛剤も与えられるべきです。次に、冠状血管の狭くなった部分を取り除くか広げることが重要です。これは通常、ステントまたはバイパスを介して行われます。その後、長期的な結果に応じて、異なる薬剤が投与されます。抗凝血剤は、心不整脈の際に血栓が形成されるのを防ぐように設計されています。これらの不整脈を防ぐ薬もあります。ペースメーカーを使用することも役立ちます。心臓が損傷してそれ自体で停止する可能性がある場合は、除細動器を設置することは理にかなっています。心臓発作の結果として心不全が発生した場合、強心配糖体(ジギタリス)が通常処方されます。利尿薬(水錠剤)も心臓を和らげるので役立ちます。梗塞の根底にある疾患に応じて、これも治療することができます。血圧値が高すぎる場合、降圧薬は理にかなっています。スタチンは血中脂質のバランスを取り戻します。
即時療法/急性療法
心臓発作のわずかな疑いで1つです クリニックへの即時入院 医療下の緊急救急車で 入院 必要。病院への即時輸送の目的は、 再灌流療法 梗塞の発症から12時間以内に、 心筋の損傷 梗塞によりできるだけ封じ込めることができます。
ロックが速いほど 冠状動脈 再開され、血液循環が回復され、少ない 心筋組織 死亡し、心臓発作から生じる合併症は少なくなります。急性心臓発作療法のモットーは次のとおりです。 「時は筋肉」 (時は筋肉細胞).
特定の初期対策を直ちに講じる必要があります。関係者は 上げられた上半身 保管され、 酸素 損傷した心臓に酸素を供給するために経鼻胃管を通して栄養補給する必要があります。の一貫した監視 心拍数、の 心臓のリズム、の 酸素飽和度 そしてdes 血圧 モニターまたは 心電図 (EKG)が必要です。電気サージを使用する必要があるかもしれません(除細動)生命を脅かすこと 心不整脈 または心室細動を治療する。
ほとんどの場合、心臓発作は重症です 痛み鎮痛剤によって引き起こされた(鎮痛剤)また、急性期治療として母乳で育てる必要があります。これは主に 麻薬 関して 静脈 与えられた。また 鎮静剤例えば興奮状態(例:恐怖、落ち着きのなさ)を弱めるベンゾジアゼピン(鎮静剤)の投与。 硝酸塩 (例えば。 ニトログリセリン)は心臓を和らげるために与えられ、それらはまた心臓発作の痛みに有益な効果をもたらします。ベータ遮断薬(エスモロールなど)を早期に投与すると、不整脈や左心不全(心臓発作後の最も一般的な合併症)を防ぐことができます。加えて ハートワーク (心拍数) ベータ遮断薬 遅くなった。これにより、心臓の酸素必要量が減少し、心臓発作によって心筋が損傷する程度が減少します。のインスタントギフト アセチルサリチル酸 (お尻)心臓発作が疑われたときにも示されました私 調査によると、死亡率は20%以上減少しています。だけでなく アセチルサリチル酸 の再形成を防ぐために使用されます 血栓 (血栓)、しかし薬物ヘパリンとプラスグレルまたはチカグレロルも。
患者の不快感を引き起こしている既存の血栓の成長は、 ヘパリン 含まれています。それは血中に存在するものの効果を高めます アンチトロンビンIII溶解を防ぐことにより血液凝固を阻害します(線溶)血小板凝集体の。
もし 血圧 あなたが心臓発作を起こした場合 低い または1つの疑い 右心臓発作 静脈を介した輸液の投与も急性療法の一部です。場合によっては、薬を服用する必要があります 吐き気 そして 嘔吐 (制吐薬)(例えば、メトクロプラミド)。
溶解のための薬物療法(溶解)血栓の急性心臓発作では、できるだけ早く開始する必要があります。溶血療法は、心臓発作が発生する前に効果が低くなります。この 溶解薬 体自身を阻害する 血液凝固 体全体に及ぶため、大量の出血を引き起こす可能性があります(以前は認識されていなかった出血など) 胃潰瘍)。したがって、後に 溶解療法 注意深く監視されます。
再灌流療法
心臓発作が確実で、患者を病院に運ぶのに長い時間がかかる場合、 血栓溶解療法 救急医が開始すること(血栓溶解療法については下記を参照)。病院への輸送中に発生する合併症を治療し、診療所でさらに対策を講じることも重要です。
患者が入院すると、彼らは始まります 病院段階の介入.
すでに始まっている一般的な対策は、集中的な医療循環モニタリングの下で行われています 蘇生の準備 (蘇生の準備)継続。
あ 急速再灌流療法 船を再開することは最優先事項です:
心臓発作に対する保守的な治療アプローチは、 血栓溶解療法 ここでは、線溶の活性化因子が注入によって与えられます:
の 投薬
- ストレプトキナーゼ
- アルテプラーゼ(r-t-PA)または
- レテプラーゼ(r-PA)
血栓を溶解させます(血栓溶解)。必要な薬物療法が終わったので、全身溶解について話します 静脈 投与され、血管系を介して冠状動脈に到達する。
この療法の要件は次のとおりです。
- 6時間以内に始まった最近の心臓発作
- の目に見える変化 EKG といった
- 治療に対する禁忌(禁忌)がないこと。
付随する ヘパリン療法血栓を溶解する働きもあり、溶解の結果を改善します。
治療された症例の約70〜85%では、注入後90分以内に血管の再開が観察されます。線維素溶解は、急性梗塞後の最初の35日以内の死亡率を50%減らすことができます。
血行再建術を成功させるための物理的(臨床)基準は、胸痛の消失と正常化です。 ECGのSTセグメント以前は梗塞によって増加した。これらの臨床徴候は、治療の成功を監視するための間接的な基準です。冠動脈造影(冠動脈の開存性の視覚化)は、治療の成功の直接の証拠を提供します。
症例の20-25%では、溶解療法後に冠状血管が再び閉鎖されます。したがって、この治療が完了したら、すべての患者を心臓病センターに移送し、そこで心臓血管造影を行って血管の状態を確認する必要があります。必要に応じて、再封された血管のおそらく必要な再開が直ちに接続されます。
溶解療法に反対する禁忌は:
- 胃潰瘍 そして 腸潰瘍(潰瘍)
- 眼底出血
- 激しい頭痛
- 出血性疾患の病歴
- 6か月以内の脳卒中(アポプレックス)および
- 1〜2週間前の手術または事故。
これらの疾患または状態が存在する場合、生命にかかわる出血の合併症を予想する必要があるため、線溶療法を実施すべきではありません。
心臓発作後の薬
心臓発作の後、別の心臓発作を防ぐために薬物療法を開始する必要があります。治療の基本的な薬剤は、いわゆる血小板凝集阻害剤で、血小板の凝集を防ぎます(血小板)そして新しい血栓が別の心臓発作を引き起こすのを防ぎます。このグループの薬物のよく知られた代表は、例えば、アセチルサリチル酸(お尻)、クロピドグレル、プラスグレル、チカグレロル、アブシキシマブまたはチロフィバン。これらの薬の副作用は、継続的に服用した場合に消化管内の出血のリスクが高まり、軽度の怪我からさえ大量の出血が発生する可能性があることです。
抗凝固薬と呼ばれる別のグループの薬(抗凝固剤)心臓発作の治療に使用され、特に左心室が影響を受けている場合や心房細動が残っている場合に使用されます。フェンプロクモンなどの抗凝固剤 (マルクマー®)、ワルファリン、ダビガトランまたはリバロキサバンは、血液が凝固する能力を低下させます。抗凝固剤による治療中は、定期的な血液検査を実施して、血液凝固因子が理想的であることを確認する必要があります。副作用は鼻や歯茎からの出血であり、継続的に服用すると骨粗しょう症(骨量減少)のリスクがあります。
血圧を下げる薬は心臓発作療法にも使用されます。これらには、ベータ遮断薬、ACE阻害剤、およびアンジオテンシン受容体遮断薬が含まれます。ベータ遮断薬は、別の心臓発作や心室細動の発生を防ぐために使用されます。アテノロール、ビソプロロール、メトプロロール、プロパノロールなどのベータ遮断薬は、脈拍を遅くします。これは、心臓が使用する酸素と血圧降下が少ないことを意味します。ベータ遮断薬はまた、心臓の伝導の妨害などの望ましくない副作用を引き起こす可能性があり、心臓の伝導が著しく低下する可能性があり、ベータ遮断薬は気管支に狭窄効果を及ぼす可能性があります。このため、重度の心不全やアレルギー性気管支喘息の人は、ベータ遮断薬で治療すべきではありません。また、ACE阻害剤は血圧を下げ、心臓発作後の血管壁と心筋細胞の成長にも良い影響を与えます。心臓発作に加えて、糖尿病または心不全がある場合、カプトプリル、エナラプリル、またはラミプリルなどのACE阻害薬が第一選択薬です。 ACE阻害剤の最も一般的な副作用は、咳への耐え難い衝動です。これは、場合によっては投薬の中止またはアンジオテンシン受容体遮断薬への切り替えにつながります(ACE阻害剤と非常によく似た効果)。
スタチンは、心筋梗塞の治療にも役割を果たします。スタチンは、肝臓でのコレステロールの生成を阻害し、したがって、血管壁に沈着し、それらをブロックする体内の過剰なコレステロールの濃度を低下させます。このメカニズムが心臓発作の主な原因であると考えられています。スタチンの副作用には、消化器系の愁訴、肝臓の損傷、筋肉の痛み、心理的な副作用(攻撃性、記憶喪失、集中力の欠如など)が含まれます。そのため、スタチンを服用するときは、慎重な医学的監督が必要です。
次のトピックにも興味がある可能性があります。 高血圧の薬
心臓カテーテル
心筋梗塞治療のゴールドスタンダードは、経皮経管冠動脈造影(PTCA)/経皮的冠動脈インターベンション(PCI)、カテーテルによる治療。
研究によると、この治療法の選択肢は、心筋梗塞からの患者の回復と心臓発作後の生存率に関して、純粋な血栓溶解療法(冠状動脈を閉じる栓を溶解する)よりも優れているため、溶解よりもPTCAの方が適しています。
ただし、現場でカテーテル介入を実施する技術的可能性(心臓カテーテル検査室)が利用できず、患者を最寄りの心臓センターに輸送するのに非常に長い時間がかかる場合は、即時溶解療法が最適な治療法です。
ECG変化の有無にかかわらず心臓発作を起こした患者、および不安定狭心症の患者には、ステント留置の有無にかかわらず急性PTCAが適応となります。 3つのグループはすべて、冠動脈インターベンションの恩恵を受けています。
すべての患者の20%は、それ以上の侵襲的対策なしに血栓溶解療法で首尾よく治療されたため、溶解療法の後でもPTCAを実行することが絶対に必要です。 PTCAなしで、4〜8週間にわたってもう一度心臓発作を起こします。
このトピックの詳細は、次の場所にあります。 心臓カテーテル
ステント
急性心筋梗塞の場合、心臓発作後最初の60〜90分以内に関係者の心臓カテーテル検査を受けることが望ましい。主な経皮的冠動脈インターベンション(PCI)は診断を行うのに役立つだけでなく、詰まった冠状動脈を再び取り除くことにより、心筋梗塞の治療にも使用されます。
局所麻酔後、鼠径部または腕の小さな穿刺部位を介して、非常に細いプラスチック製のチューブを動脈から心臓に向かって押します。血管が再び閉じられるのを防ぐために、このカテーテルでステント(通常は金属製の格子構造の小さなチューブ)を血管に挿入できます。カテーテルの先端には、ステントがしっかりと折りたたまれている外部から膨張可能なバルーンがあります。カテーテルが冠状動脈の狭窄点まで前進するとすぐに、バルーンが膨張し、それによって狭窄点が拡大します。同時に、ステントの金属メッシュが開きます。バルーンの圧力により、ステントが血管壁に押し付けられ、拡張した血管壁の安定化要素としてそこに留まります。生体によってステントが異物として認識され、それによって動脈の新たな閉塞が促進されるのを防ぐために、薬剤を継続的に放出して血液中に送達するステント(いわゆる 「薬物溶出ステント」)。その結果、ステントで拡大された血管セクションが再び閉じて成長するリスクは、10%未満に減少しました。ステントの留置は症例の95%で成功しており、新たな閉鎖の可能性は特に最初の6か月以内に示されます。ただし、この場合は通常、新しいステントを挿入できます。
このトピックにも興味があるかもしれません: 心臓発作後のステント留置
バイパス手術
バイパス手術では、閉塞した冠状動脈に対して、いわば迂回が組み込まれています。このために、人は通常、体自身の血管を使用します(たとえば、下肢から)。これは主動脈に接続され、狭窄の後ろの冠状動脈に接続されます。これにより、血液が遮断された領域を通過して流れ、背後の組織に栄養素が供給されます。バイパス手術は通常、胸を開いた状態で行われます。皮膚を切開し、骨の胸を開き、外科医が心臓に到達できるようにします。手術はしばしば人工心肺で行われます。この場合、マシンは一定期間心臓のポンプ機能を引き継ぐことができます。心臓自体は非常に長い間、薬物で固定することができます。これにより、操作がはるかに簡単になり、精度が向上します。人工心肺装置がない場合、バイパスは最初に罹患した冠状動脈に取り付けられます。次に、身体の主動脈をクランプで部分的に閉じます。このようにして、バイパスは、心拍ごとに穴から血液が滲み出すことなく、主動脈に接続できます。船がうまく縫い付けられた後、クランプは再び取り外されます。手術手技にもよりますが、バイパス手術には3〜8時間かかります。常に全身麻酔下で行われます。
このトピックにも興味があるかもしれません: 心臓バイパス
長期療法
付随する 長期抗凝固療法 血小板凝集を妨げるようにすべきです。適切な薬は アセチルサリチル酸(例:アスピリン®) といった クロピドグレル(例:Plavix®)、 これは、血小板凝集阻害剤のグループに属します。つまり、血小板の凝集を防止する凝集です。心臓発作後の最初の年の患者の死亡率は、これらの治療法の下で15%減少し、新しい心臓発作のリスクは30%減少します。
心エコー検査(心臓エコー/心臓超音波検査)によって確認された左心室の血栓(血栓)がある場合は、血漿中の凝固促進物質に対する拮抗薬として作用する薬物療法が適応となります。これを出す クマリン (抗凝固剤(抗凝固剤)のグループ、 マルクマー®)、少なくとも3か月間使用されます。心室から血栓が弛緩し、その後脳卒中を伴う大脳動脈に浮遊するリスクは、クマリンを服用することで軽減されます。
治療期間
心臓発作を治療する多くの異なる方法があります。梗塞の種類、サイズ、合併症に応じて、さまざまな治療法が組み合わされます。通常救急車で行われる急性治療は、酸素、血管拡張薬、鎮痛剤で構成されています。その後、心臓発作の原因を病院でできるだけ早く排除する必要があります。これは通常、閉塞した冠動脈内にあります。以前に妨げられていた血流は、バイパス手術またはステント(血管を開いた状態に保つための金網)の挿入によって再び確保されます。これらの手術は現在、通常の治療であり、通常は30分(ステント手術)から8時間(バイパス手術)しか持続しません。発生する長期的な合併症に応じて、これはその後何年も続く薬物治療が続く可能性があります。不整脈の場合は、通常、血液希釈剤と正しいリズムを維持する薬を一生服用します。あるいは、ペースメーカーを使用することができます。これにより、電気インパルスによって心臓に一定の心拍数が与えられます。心不全が発生した場合、これも一生薬で治療する必要があります。
サイレント心臓発作の治療
サイレント心臓発作は、通常の心臓発作と同様に扱われます。サイレント心臓発作は他の点では典型的な痛みがないことを特徴とするため、鎮痛剤の投与のみが通常救われることができます。心臓発作が起こっている間とその直後に、治療は最初に酸素を投与して上半身を持ち上げることで構成されます。上半身が盛り上がっているため、心臓に血液が逆流しすぎないので、多少の安心が得られます。硝酸塩、または血管拡張薬は、静脈内または舌へのスプレーとして投与されます。抗凝血剤も投与する必要があります。 「通常の」心臓発作と同様に、血管の狭窄は次の病院で取り除く必要があります。これは通常、ステントで行われます。または、バイパス手術を検討することもできます。サイレント心臓発作は、糖尿病(糖尿病)などの非心臓性(心臓に由来しない)疾患に基づくことが多いため、主に治療する必要があります。これにより、さらなる長期的な損傷や新たな心臓発作を防ぐことができます。また、不整脈などの合併症や 心不全 (心不全)薬物で治療し、次の年に注意深く監視する必要があります。
次のトピックにも興味がある可能性があります。 サイレント心臓発作
別の心臓発作を防ぐにはどうすればよいですか?
別の心臓発作を防ぐために、何よりも既存の基礎疾患を治療する必要があります。これらはしばしば心臓の状態ですが、高血圧も 糖尿病 (「糖尿病」)または血中脂質レベルの不均衡。これらの病気はすべて、薬で調整できます。また、心臓発作後のリハビリテーションプログラムに参加することをお勧めします。心臓血管の健康のすべての側面に関するトレーニングコースはここで行われます。さらに、心臓発作の後、ゆっくりと慎重に自分の体を和らげることを学びます。特に身体活動とトレーニングは長期的に別の心臓発作を防ぎます。バランスの取れた食事も役立ちます。
私たちのトピックも読んでください: どのようにして心臓発作を防ぐことができますか?
ガイドライン
医療ガイドライン 体系的に開発されている 意思決定支援 特別な健康問題のための適切な医療処置について、そして提供します ガイダンス の面で 病気の治療 現在のガイドラインは、 ドイツ社会 心臓病学-、Heart and Circulatory Research e.V. 発表されており、治療法の1つを区別します 心臓発作 心電図上の特定の特性を持つ梗塞間(と STセグメント標高、 STEMI)およびなし(ST上昇なしで、 NSTEMI)。変化を伴う心臓発作 EKG (STEMI)は、通常、完全な閉鎖によって引き起こされるため、より深刻なイベントです。 冠状動脈 引き起こされます。
ガイドラインは、このタイプの心臓発作の最初の治療目標が最も可能であると述べています 早期再開 密閉容器の機械的 カテーテル または 薬用 (線溶)。急性STEMIの選択方法はこれです 血液循環の回復 心筋の意味 心臓カテーテル (PCI、経皮的冠動脈インターベンション)。いわゆるの使用 薬剤溶出ステント (薬物溶出ステント)患者が他の病状からの出血のリスクが高い場合を除いて推奨されます。この場合、純粋な金属製のステントが引き続き好まれます。ガイドラインによると、この治療が早いほど、その可能性が高くなります ハート の 心臓発作 少しのダメージで生き残ります。心筋梗塞に関するガイドラインはまた、さまざまな カテーテル治療の種類。経由のカテーテルアクセス 腕動脈 主治医がこのアプローチについて十分な経験を持っている場合にのみ、推奨されます。の割合 合併症と 出血 入り口にいます で 腕を下げた 経由のカテーテルアクセスと比較して 脚動脈.
一つの方法 心臓発作療法 特別なカテーテルについてもガイドラインに記載されています。の 血栓 (心臓発作につながる、血管を閉じる血液栓)特殊なカテーテルを介してすぐに吸引できます。成功した後 復活 の後 心停止 ガイドラインの推奨です 影響を受ける人を冷やすために (治療的低体温)。ガイドラインに新たに含まれる 投薬 二人です 抗血小板薬 (プラスグレルとチカグレロル)、これらは血小板の凝集を阻害し、しばしば「抗凝血剤「2つの新薬は古い薬を与えることを目的としています 薬物クロピドグレル 将来的に優先される。
に関する推奨事項 ライフスタイルの変化 ガイドラインで見つけることができます。特に 煙 心臓発作のリスクが高い人はすぐに断念すべきです。