脳卒中
同義語
脳卒中、虚血性脳梗塞、脳循環障害、アポトーシス障害
前書き
脳卒中の場合(医療: 脳卒中)それは酸素が豊富な血液による脳組織の不十分な供給についてであり-供給不足の期間に応じて-関連する組織の死。

ストロークとは
脳卒中は、脳への酸素供給が不十分なために脳組織が損傷することです。この制限された脳領域の供給不足は循環障害に基づいています。
症例の80%では、脳卒中は動脈壁の動脈硬化変化(「血管石灰化」)、動脈血栓症または塞栓症によって引き起こされます。 3つのケースすべてで、脳血管の部分的または完全な閉塞があるため、脳組織に到達する血液が少なくなり、組織が利用できる酸素が少なくなります。
治療
脳卒中は絶対的な緊急事態です。神経学と脳神経外科では、簡潔なモットー "時は脳です"、 いう"時間は脳です」影響を受ける脳領域の酸素に富んだ血液による灌流不足が脳細胞の不可逆的な死につながるため、毎分がカウントされます。筋肉や肝臓の細胞とは異なり、脳の細胞は再生することができません。
脳卒中の兆候に気づいた場合、これは絶対的な救急医の適応症です。これは、影響を受ける人が救急車で病院にできるだけ早く運ばれなければならず、そこで治療が開始されることを意味します。
原則として、脳卒中の2つの形態を区別します。虚血性脳卒中(貧血)、および出血性脳卒中(血まみれ)。症例のほぼ90%で、それは虚血性脳卒中、つまり脳領域への不十分な血液供給です。ほとんどの場合、これらは塞栓症、つまり組織栓によって引き起こされます。たとえば、プラグは頸動脈から脳へと移動し、そこで血管を遮断します。プラグが大きくなるほど、より細かい血管に入りにくくなり、血液供給から遮断される領域が大きくなります。この場合、神経科医または脳神経外科医は血管系にアクセスし、プラグまで進みます。次に、これを取り外して身体から取り外します。このため、さまざまなテクニックを利用できます。 「ストッパー」が取り除かれ、血管とその末端枝が再び灌流され、脳領域に再び酸素が供給されます。
出血性脳卒中では状況が異なります。このフォームは10%の症例でのみ責任がありますが、根本的に異なる方法で治療する必要があります。ここでの原因は脳内の出血です。これは頭蓋内圧を高めるだけでなく(ご参照ください: 頭蓋内圧の上昇)、ますます多くの(血液)容量が頭蓋骨に送り込まれるため、血管系を介して再び流出することはありません。
供給エリアには、酸素が豊富な新鮮な血液が十分に供給されなくなります。ここでの目標は、破裂した血管に「パッチをあてて」、血流を回復することです。
これは、血管系にアクセスすることによって、または-頭蓋内圧がすでに大幅に上昇している場合-頭蓋骨の上部を開いて外側から治療することによっても行われます。
要約すると、庭のホースに結び目があるかのように虚血性脳卒中を想像することができます。これにより、最後に水が出なくなることが保証されます。
出血性脳卒中は、庭のホースの穴になり、そこからすべての水が漏れます。したがって、2種類の脳卒中の治療は異なります。
トピックの詳細を読む:
- 脳卒中対策
- 脳卒中治療
予後と経過
予後は、脳組織の損失の程度に大きく依存します。
脳卒中のために病院に来る患者の患者の20%は、脳の不十分な供給の結果として診療所で死亡しています。生存している脳卒中患者の場合、
1/3ルールを作成します。
病気の1/3は脳卒中後も長期のケアが必要であり、患者の1/3は脳卒中および適切なリハビリテーション対策後に再び自分自身の面倒を見ることができ、患者の3分の1は症状のほぼ完全な解決を経験します。
ストロークの結果
脳卒中の結果は、循環障害の重症度と局在に大きく依存しますが、イベントと病院での治療またはケアとの間の時間枠にも依存します。
最終的に残る損傷には、言語障害、視覚障害、麻痺、身体の特定領域の感覚障害など、あらゆる種類の神経障害が含まれます。
脳卒中後早期にリハビリテーションプログラムを開始することが重要です。これには、理学療法と、損傷に応じて作業療法と言語療法が含まれます。脳卒中によって損傷を受けた脳細胞間の接続を積極的に回復する試みが行われます。リハビリが早期に開始されない場合、これらの接続は永久に失われる可能性があります。この場合、特定の能力や身体機能を取り戻すことはできません。したがって、早期のリハビリテーションを強調する必要があります。
このトピックの詳細については、次をご覧ください。 これらは脳卒中の結果です!
症状
脳卒中が発生すると、脳内の血管閉塞の場所に応じて、深刻な身体的制限が突然発生します。
次の症状は脳卒中の表現である可能性があるため、直ちに医学的に解明する必要があります。
患者は話すのが難しい、または発話が不明瞭になる。脳卒中は通常、体の半分に影響を与えます。そのため、患者は影響を受けた体の半分を動かしたり感じたりすることができません。感度、感覚、運動能力は制限されているか、オフになっています。したがって、患者はもはや確信することができません。口の隅が垂れ下がることが多く、食べづらい場合があります。咀嚼障害や嚥下障害も起こります。
脳卒中の他の兆候には、失禁(=尿の不必要な喪失)または体の半分の変化した知覚。
記事も読んでください: 脳卒中の症状 そして 言語センターのストローク。
脳卒中の兆候
脳卒中の典型的な前兆は、いわゆる一過性虚血発作(TIA)です。非常に簡単に言うと、TIAは「脳卒中」であり、脳組織は破壊されず、すべての症状が1時間以内に完全に退行します(以前の定義:24時間後に症状が完全に退行)。 TIAは、脳卒中、および脳卒中の後発の典型的な前兆と密接に関連していると考えられています。
トピックの詳細を読む: 一過性虚血発作
脳卒中の場合と同様に、TIAの典型的な症状は片側が麻痺し、患側の筋力が低下することです。ストロークは通常、厳密に片側です。
これは、通常、脳の片側が孤立して影響を受けるためです。右半球の供給が不十分な場合、半球の神経経路が頭蓋骨を離れた後に互いに交差するため、麻痺の症状が体の左側に現れます。 TIAの症状は脳卒中の症状に似ていますが、後退するという違いがあります。他の兆候としては、たとえば、発話の不明瞭が挙げられます-患者はしばしば酔って間違えられます。さらに、それはまた、混乱状態や歩行障害、バランス障害(ご参照ください 足の麻痺)が来ます。
弱いハンドシェイクも典型的な例です。患者は、健康な側よりも弱い力で患部の手を振って握ります。
古典的な兆候は、顔の片側の顔面筋の麻痺です。顔はしわくちゃでかさばっていますが、健康な顔の半分は問題なく機能しています。舌を突き出すと、患側への逸脱がしばしば見られます。口の中の口蓋垂もこの現象に従います。視野の喪失も、脳卒中の典型的な兆候の1つです。
視野の喪失は、多くの神経学的疾患に基づく可能性がありますが、脳卒中に典型的な他の症状と組み合わせて突然発生することがトレンドを設定します。視野欠損は、患者が視野の片側で何も見ることができなくなるという形で現れます。患者は必ずしも失敗に気づいているわけではありません。通常は、患者が距離を誤って計算したために、患者がコーナーや家具に目立って「スタック」している場合にのみ発見されます。
トピックの詳細を読む: 脳卒中の兆候
ストロークを認識する方法は?
ストロークを認識することは必ずしも簡単ではありません。脳の循環障害の場所に応じて、さまざまな症状が発生する可能性があります。時々、これらは非常に貧弱で、脳卒中はそのように認識されません。
一部のストロークの早期検出につながった実証済みのスキームは、いわゆる「ほぼ」英語圏からのこのスキームは、迅速な識別と正しい行動のための記憶の助けとして機能します。 「F」は顔を表し、急性脳卒中の場合、顔の片側がしばしば麻痺することを意味します。人に笑顔を頼むと、これは特に見やすいです。 「A」は武器を表しています。影響を受ける人に腕をまっすぐ伸ばしてもらいます。片方の腕をそれだけで直立させることができない場合、これは麻痺を意味します。 「S」はスピーチの略で、簡単な文章を話すことで確認できます。言語が理解しにくい場合、それは急性言語障害です。 「T」は時間を表します。最初の3文字が正の場合、緊急コールはすぐにダイヤルする必要があります。
詳細は:脳の循環障害の症状は何ですか?
脳組織への酸素の供給不足により引き起こされる脳卒中の症状
動脈には脳の特定の供給領域があり、したがって身体の関連する機能領域があります。脳卒中に存在する症状パターンに基づいて、影響を受けた血管または供給不足の領域について結論を出すことができます。
脳の前部は、内頸動脈と中大脳動脈から供給されます。内頸動脈の閉塞には次のような影響があります。
- 患者の片麻痺は主に腕と顔に影響します。罹患した体の半分も感度の低下を示します。感覚障害。
筋緊張の低下を伴う最初は弛緩性の麻痺は、痙性麻痺に変わる可能性があります。 - 脳の音声制御側が十分に供給されていない場合、音声障害が発生する可能性があります(ほとんどの右利きの人では、左半球が音声制御の場所です。利き手が必ずしも支配的な半球の場所を決定するわけではありません)。
- 一時的な視覚的な問題は、内頸動脈、より正確には前頸動脈から生じる眼動脈の領域での塞栓性血管閉塞の考えられる症状です。
脳の背部は2つの脳底動脈から供給されます。部分的または完全な血管閉塞で起こりうる障害の症状は次のとおりです。
- めまいは、脳卒中を示す可能性のある症状です。
- 患者は嚥下困難を訴える場合があります。
- 耳のノイズ、聴覚障害(聴力損失)、または複視(=複視)の発生については、脳卒中の有無を調べる必要があります。
- いわゆる「落下攻撃」は、脳底動脈の領域での血管供給の制限に典型的です。患者は予告なしに突然倒れます。
- 両方の動脈が閉塞している場合、症状が激しくなり、意識が失われる可能性があります(=昏睡状態)。 トピックの詳細を読む: 脳出血後の昏睡
脳卒中では、以下の2つの血管が最も頻繁に狭窄または閉塞の影響を受けます。
- 内頸動脈(症例の約50%)
- 椎骨動脈(症例の約15%)
- Arteria cerebriメディア(症例の約25%)
脳卒中の危険因子
以下の以前の病気または要因は脳卒中の発症を促進するため、オフにする必要があります。
- 高血圧(=動脈性高血圧)
- 煙
- アルコール
- 肥満
- 体を動かさない生活
- 脂質代謝障害
- コレステロールの増加(=高コレステロール血症)
- 糖尿病(=糖尿病)
- 心不整脈(心房細動など)
- 66歳未満の1度近親者の脳卒中
これらの要因は、とりわけ、動脈硬化(動脈の硬化)の発症を引き起こします。血管壁の変化は、血管系における血栓および塞栓症の形成、したがって脳卒中の起こり得る原因の主な理由です。耳介に加えて、頸動脈はこれらの閉塞血栓の最も一般的な原因です。
人口の病気の頻度:
脳卒中を発症する可能性は年齢に依存し、西側の先進国では55歳から64歳の年齢層で年間100,000人あたり300人です。
65〜74歳の場合、脳卒中のリスクは2倍以上に上昇します。年間10万人あたり800人が脳卒中の影響を受けます。
脳卒中の経過
脳卒中の経過は、循環障害の場所と程度によって異なります。
脳卒中は、TIAとしても知られている、いわゆる一過性虚血発作がしばしば先行します。これは一種の前兆であり、脳卒中自体の症状に似ています。ただし、現在の定義によれば、これらは1時間以上持続しません。 TIA後の翌日に脳卒中になるリスクは約10%です。
脳卒中の場合、血流障害は細胞の死につながります。これはしばしば回復不能な損傷をもたらしますが、脳卒中の周辺領域には依然として部分的に酸素が供給されているため、死亡するまでの時間枠が長くなります。したがって、脳卒中のイベントでの迅速な治療が重要です。
脳卒中が血栓によって引き起こされる場合、いわゆる溶解療法を開始することができます。ここで、効果的で成功した治療の時間枠は4.5時間です。
このトピックにも興味があるかもしれません: 脳卒中後の治癒
脳卒中の原因/発症
血管閉塞は脳組織の不十分な供給につながる可能性があり、そのためそれは死ぬ。血管の閉塞の原因は、血管壁の動脈硬化性変化です(血管石灰化)、血栓による血管内腔の閉塞(= 血栓)または、巻き込まれた血栓による血管の閉塞(= 塞栓)呼び出します。大脳動脈からの出血も組織の損傷を引き起こす可能性があります。
静脈血栓症(= 血の塊)頭蓋内静脈または低酸素血症(= 血中酸素濃度が低い)脳物質障害の原因。
これについてもっと読む:脳卒中の原因
脳の循環障害
脳卒中は、脳内の血流の問題によって引き起こされます。これは、脳の特定の領域への血液供給の減少または出血のいずれかがあることを意味します。血液供給が減少すると、脳虚血と呼ばれるものが発生します。つまり、脳組織への酸素の供給が不十分になります。これにより、生存するために酸素を必要とする細胞が死に至ります。一方、出血は細胞への機械的圧力の増加につながり、最終的には細胞の破壊も引き起こします。
約80%の場合、血流の低下がすべての脳卒中の原因となります。
次のようなさまざまな要因によって引き起こされます
- 動脈硬化
- 心不整脈
そして - 血管の炎症
昇進した。出血(通常は くも膜下出血)は、例えば、血管の膨らみ、いわゆる動脈瘤によって支持されている。
この件について詳しくは、次をご覧ください。 脳の循環障害
虚血性循環障害
症例の約80%では、脳卒中は脳組織への血液の供給(虚血)。供給容器は狭くなっている、または完全に閉じています。最も一般的なのは、通常は主血管の分岐点にある内頸動脈です(総頸動脈)狭窄または閉塞の影響を受けた内頸動脈および外頸動脈。
虚血によって引き起こされる脳卒中の3分の2は、動脈硬化に基づく血管壁の変化によって引き起こされます。血栓症または塞栓症は、通常、血栓が頸動脈分岐部から分離され、血管が狭くなり、その結果、特定の脳領域が不足する原因になります。
3分の1は、心臓に形成される血栓によって引き起こされ、そこから塞栓として脳血管系に入ります。
脳出血
脳の循環障害は、血液が脳組織に15%の頻度で流入する出血によって引き起こされます。ほとんどの場合、動脈壁は長年の高血圧と既存の動脈硬化のために脆弱です。出血の他の原因は、血管奇形または血管の膨らみであり、その壁はすぐに裂ける可能性があります(動脈瘤).
トピックの詳細を読む: 脳動脈瘤
脳出血は、激しい頭痛、吐き気、嘔吐、意識障害を引き起こします。神経障害は数分から数時間以内に現れます。画像診断が必要です:コンピューター断層撮影(CT)検査で出血が見られる場合があります。
このトピックについて詳しくは、以下のトピックをご覧ください。 脳出血
くも膜下出血(SAB)
クモ膜下腔は、3枚のシートで構成される髄膜のシートの下にあります。クモ膜下腔は、葉、脳にしっかりと付着しているいわゆる軟膜とくも膜の間にあります。彼は神経水(= お酒)が満たされ、そこを通過する船があります。
多くの場合、冒された患者では頭蓋底に血管の膨らみがあり、この膨らみが突然裂けて、血液が神経の水に入ります。
SABの症状は次のとおりです。
- 激しい発砲頭痛
- 首の硬さ(= 髄膜炎)
国連 - 意識障害。
CTまたは神経水穿刺(= 腰椎穿刺)くも膜下出血を診断することができます。
この件について詳しくは、次をご覧ください。 くも膜下出血
頭蓋内静脈血栓症
血栓症は、脳卒中のまれな原因です。それらは、血栓症の傾向を伴う凝固障害を有する患者に起こり、1%では一般的ではありません。
ここでも、頭痛は血管閉塞の初期症状であり、その後に神経学的機能障害が続き、軽度の発作も起こり得ます。
診断
まず、症状とその時間経過の正確な説明が必要です。
- 症状はいつ始まりましたか?
- 苦情はどのように表現されますか?
- 彼らが現れて以来、彼らは悪化しているのか?
- 最初の症状の過程で他の症状を経験しましたか?
病歴の一部として、主治医は喫煙、高血圧、座りがちな生活習慣、肥満などの動脈硬化の危険因子があるかどうかを尋ねます。彼はまた、彼の包括的な画像を取得するために、患者の既存の心臓病または他の以前の病気について尋ねます。
神経学的検査は、機能不全の種類と場所に特に注意を払いながら行われます。この情報は、検査担当医師に、供給不足によって影響を受ける脳領域の兆候を示すことができるためです。
12の脳神経の機能は、以下のような様々なテストでチェックされます目の相互瞳孔反射、舌の可動性または顔面筋の運動機能。体の2つの半分の間の違いに特に注意を払いながら、腕と脚の反射をチェックします。
脳卒中の原因を調査するには、内科医による検査が使用されます。塞栓症の可能性のある原因を見つけるために、心臓と血管の検査に特に注意が払われます。血栓は心臓で形成され、分離して頭の血管に運ばれ、心房細動または心臓発作の後に発生します。心臓の超音波スキャン(= 心エコー検査)は心臓、心臓弁、心臓壁の内部を示し、血栓を明らかにすることができます。
首の血管は血栓症によって狭くなる可能性があるため、首の血管を両側で聴き、超音波検査を行って血管壁と血管内の血流を視覚化する必要があります。
頭蓋骨のコンピュータ断層撮影画像は、脳組織と骨の頭蓋骨の表現を提供します。組織内の灰色の濃淡は、出血または血液の供給不足を示している可能性があります。脳卒中の初期段階では、影響を受けた組織は健康な環境(= CTの密度増加)、24時間後は暗くなります(= CT画像の密度低下)。出血は一般的に周囲の健康な組織よりも暗いです。
磁気共鳴画像法(MRI)も可能です。これは血管を非常によく表しています。そのため、血管奇形はこの手法で簡単に診断でき、追加情報を提供できます。
以下も参照してください。 脳のMRI
目のストローク
目は他のどの臓器よりも敏感に反応し、血圧の変動や循環障害に反応します。 「目の中のストローク」は、いわゆる「一過性黒内障「、短期間の失明。
数分以内に片眼の視力が突然低下し、患者はすりガラスの窓越しに見える。その後、完全な障害が数分間発生し、その後すぐに元に戻ります。多くの場合、それ以上の症状はないため、多くの患者はこの現象をあまり重視しません。
ただし、これはTIA、つまり一時的な虚血発作の兆候です。これは脳卒中の前兆と考えられており、神経学的および眼科学的に早急に解明されるべきです。
トピックの詳細を読む: 目のストローク
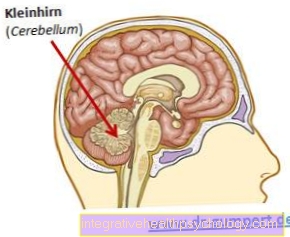
小脳の脳卒中
脳卒中は小脳でも起こります。ここでは、脳のこの領域の機能障害に特徴的なさまざまな症状が発生する可能性があります。したがって、多くの小脳梗塞は大脳の脳卒中と区別することができます。
脊髄の脳卒中
脳卒中は脊髄でも起こります。脊髄には、いくつかの動脈から血液が供給されています。脊髄の発作は、この血管系に循環障害が発生し、その結果、神経細胞の喪失を伴う脊髄の供給不足が発生したことを意味します。一般的に、感覚障害、痛み、麻痺があり、さまざまな原因が考えられます。
このトピックの詳細については、次の記事を参照してください:脊髄の脳卒中
循環障害の段階
ステージI.
偶然に決定されるこの段階では、症状を引き起こさない血管の狭窄があります。
ステージII
ステージIIは2つの異なるタイプに分けられます。
a)一過性の虚血性攻撃、つまりTIA
患者は、麻痺、感覚障害、言語障害などの神経障害(=神経系に影響を与える)の障害症状を訴え、24時間以内に完全に後退しました。
失敗は、血液の供給不足の影響を受ける供給エリアに現れます。
b)PRIND
PRINDは「長期にわたる可逆的虚血性神経障害」の略で、脳卒中の症状は24時間以上続くが、7日以内に完全に解消することを意味します。 24時間よりも長いTIAについても話すことができます(上記を参照)。
ステージIII
III期は、通常数週間続く症状を伴う脳卒中を特徴づけます。元に戻せないダメージは通常永久的です。
ただし、麻痺、感覚障害、筋力低下などの神経障害の部分的な退行の可能性があります。
ステージIV
脳卒中が発生し、神経障害が長期にわたる場合、これは残余病期または病期IVと呼ばれます。
脳に供給する血管の解剖学
脳は、いわゆる頭蓋外血管によって供給されます。これらは分裂し、その過程で頭蓋底を通過した場合に頭蓋内血管と呼ばれます。頭蓋骨の外にある頭蓋外の手段とこれらの血管には、主動脈から伸びる脳に供給する枝が含まれます(= 大動脈)分岐:頭を供給するこれらの動脈はペアで配置されます。左と右の動脈があります。動脈は、心臓から離れる血管です。
大動脈からの脳の血管供給は、次のような流れをたどります。
- 鎖骨下動脈は大動脈から発生し、そこから総頸動脈が両側に分岐します 頚動脈)から。総頸動脈は、外の頭を供給する外頸動脈と、頭蓋骨まで伸びて脳に血液を供給する内頸動脈に分かれています。
- 内頸動脈と脳底動脈は、脳に血液を供給する2つの主要な血管です。
- 脳底動脈は脊椎動脈から出て、脊椎動脈に沿って頭まで上昇します。
- 脳内では、供給血管はいわゆるCirculus Wilisiで分岐し、そこから3つの大脳動脈前(前)、中(中)、後(後)の3つの大脳動脈が両側から現れます。脳の半分は反対側の血管からも供給できるため、血液供給は脳血管回路によって確保されます。これは担保サイクルと呼ばれます。