リンパ節がん
前書き
リンパ節がん-リンパ腺がんまたはリンパ腫として知られている-は、リンパ細胞が変性する悪性腫瘍であり、一部の白血球( リンパ球)、通常は 免疫防御 関係者が大きく変わったため、 元の機能を失う そしてあなた自身 未チェックで乗算.
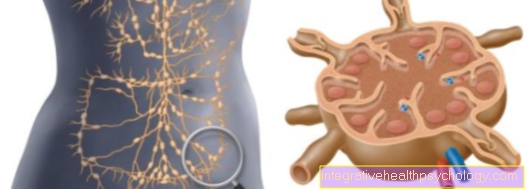
変性したリンパ細胞は通常1つ以上のリンパ節でのみ発見され、最初は空間的に制限された状態で持続するため、疾患の初期、初期段階では、通常は局所的な発生です。進行した段階でのみ、すなわち病気の経過中に、身体の他の領域も影響を受けます:拡大または拡大(転移)変性した細胞がリンパ系および/または血管系に到達する 罹患したリンパ節から他の臓器へ 局所腫瘍疾患は悪性全身性疾患になります。皮膚、肝臓、骨髄、腎臓などの臓器が影響を受けます。原則として、リンパ腺がんは、定義、根本的な原因、臨床像、および予後の点で互いに異なる2つのグループに分類できます。
25% すべてのリンパ腫のうち、いわゆる ホジキンリンパ腫 (ホジキン病)、 残り 75% 置く 非ホジキンリンパ腫 表す。
ステージ分類
リンパ節がんまたはリンパ腫は、いわゆる アナーバー分類 に 4つの異なる段階 整理:
- ステージ1:1つのリンパ節領域 感染しているか、1 節外 焦点(リンパ節に影響を及ぼさない変性細胞の定着)は検出可能です。
- ステージ2: 2以上 リンパ節領域 の片側に 横隔膜が冒されているか、横隔膜の片側の1つの節外焦点+ 1つのリンパ節領域を検出できます。
- ステージ3: 2以上 リンパ節領域 両側に 横隔膜の一部が影響を受けているか、横隔膜の両側に複数の節外病巣+複数のリンパ節領域が検出されている。
- ステージ4: に 全身 リンパ節の関与の有無にかかわらず、分散した臓器の関与
リンパ節がんの原因
両方とも ホジキンリンパ腫 それは B細胞の変性 リンパ球の原因ですが、根本的な原因はほとんどの場合不明です。 Epstein-Barrウイルスの既存の感染との関連が疑われます(EBV)。既存のものは危険因子として来る 免疫不全 問題のある(例: 免疫抑制療法 またはHIV感染)。
ホジキンリンパ腫から 女性より男性が多い 影響を受けた 症状の主な年齢としての人生の3番目と50番目の10 考慮されます。
両方とも 非ホジキンリンパ腫 しかし、それは退化についてです リンパ球のB細胞とT細胞の両方から 出かけることができます。こちらも より多くの男性 影響を受ける、病気になる可能性がある 加齢 増加します。非ホジキンリンパ腫の誘因もしばしば不明であり、異なる危険因子のみが明確に知られています。 家族の歴史 そして一つ 既存の遺伝子組み換え (染色体異常)、またカウント 電離線 (X線など)、 化学毒, 免疫系障害 (例えば。 HIV)そして特定の 感染症 (例えば。 EBV、HTLV-1)は、非ホジキンリンパ節がんを促進する可能性のある要因の1つです。
リンパ節がんの症状

リンパ節がんの発症時でさえ、影響を受けたリンパ節はホジキン病と非ホジキンリンパ腫の両方で顕著です: 通常拡大 だが 圧力をかけない そして サブサーフェスに対して相対的に移動できなくなりました (リンパ節の拡大 一方、風邪や感染症は通常、痛みを伴い変化します。).
ホジキン病で最も一般的なリンパ節は、 頭頸部 影響を受けた(60% 首に)、しかしそれほど頻繁ではない のリンパ節 脇の下 (20%)または 鼠径部 (10%).
非ホジキンリンパ腫の患部はやや限定的ではありません。
両方のタイプのリンパ節がんは、ほとんどの場合、 B症状 を伴う 不可解 熱 38°C以上, 寝ている間に大量の発汗 そして一つ 不要な減量 過去6か月間に体重の10%以上が特徴です。
存在感も強い 枯渇 そして 倦怠感 追加されるだけでなく ケースの25%の皮膚のかゆみ 全身に。
影響を受けたリンパ節領域の痛みはまれですが、ホジキン病では特に重要です 飲酒後 そして、いわゆる ペルエプスタイン熱 (発熱は3〜7日間続き、発熱のない間隔で交互に発生します)。
トピックの詳細情報を読む: ペルエプスタイン熱
両方のタイプの1つもあります 感染症への感受性の増加 攻撃された免疫系のため。
進行した段階では、リンパ節の外側の臓器系も影響を受ける可能性があるため、 a。に 拡大 肝臓と脾臓および骨髄の関与、血液形成と神経学的症状の変化。
リンパ節がんの診断

両方のタイプのリンパ腫では、冒されたリンパ節がしばしば拡大して硬化し、触知できるため、身体診察が最初の兆候となります。
正確な血液検査は、さらに明確にするために不可欠です。多くの場合、貧血(貧血)、リンパ球の欠如(リンパ球減少症;注意:場合によっては、過剰なリンパ球が存在する可能性があります!)そして血小板の不足(血小板減少症)証明する。さらに、沈降速度はしばしばBSG) そしてその LDH値 増加、血液タンパク質の値(血清アルブミン)しかし下げられました。
身体診察と血球数に基づいて、それがリンパ節癌である可能性があるという疑いがある場合、罹患したリンパ節領域のリンパ節生検は、組織学的にリンパ節の変性組織を検査し、診断を確認するために手配されますできる。
この件について詳しくは、次をご覧ください。 リンパ節生検
ここでは、サンプルは、リンパ節組織から(生検針またはパンチを使用して)採取されるか、局所または全身麻酔下の皮膚切開を介してリンパ節全体から採取されます。
診断が最終的に確認されたら、腫瘍の病期、最良の治療法、および予後を決定するために、体内の腫瘍の完全な範囲を決定する必要があります。
この目的のために、いわゆる ステージング試験 これらには、脇の下、首、鼠径部の腹部とリンパ節の超音波スキャン、胸部X線とCTスキャン、骨格シンチグラフィー、骨髄と肝生検が含まれます。
リンパ節がんの治療
ホジキン病の治療と非ホジキンリンパ腫の治療の両方における目標は、 病気を治すまたは封じ込める 上記の4つの段階すべて。
一般に、化学療法と放射線療法は療法の形態として利用可能であり、放射線療法は通常化学療法の後に行われます。
スタジアムで アナーバー分類の1および2 最初は 化学療法の2サイクル これは通常、いくつかの化学療法剤の組み合わせです(ABVD: アドリアマイシン, ブレオマイシン, ビンブラスチン, ダカルバジン)。これは、いわゆる 関与するフィールド照射放射線は、周囲の健康な組織を保護するために、患部に厳しく制限されます。
の中に ステージ3および4 になります 通常8サイクル 実施された長期化学療法(化学療法剤の組み合わせ: ブレオマイシン, エトポシド, アドリアマイシン, シクロホスファミド, ビンクリスチン, プロカルバジン, プレドニゾロン (BEACOPP))、これも次に置き換えられます 関与するフィールド照射 化学療法後に残存腫瘍組織を検出できる場合は補足。
非ホジキンリンパ腫の治療は、 悪性度。重度の悪性非ホジキンリンパ腫は通常、病期に関係なく化学療法によく反応します(CHOP療法レジメン: シクロホスファミド, ヒドロキシダウノルビシン, オンコビン (ビンクリスチン), プレドニゾロン)。残存腫瘍組織の証拠がある場合、これもここで行われます ポスト照射。一方、非ホジキンリンパ腫は悪性度が低く、成長が遅いため、化学療法への反応が非常によくありません。
ステージ1および2では、治癒の見込みがあるため、放射線照射は単独で行われるか、場合によっては観察されないまま放置されることもあります。
ステージ3および4では、通常、治癒は不可能ですが、症状が非常に顕著である場合は、CHOPスキームによる化学療法が試みられます。
リンパ節がんの予後と経過
ホジキンリンパ腫の予後は、非ホジキンリンパ腫の予後とは大きく異なります。ただし、予後は 既存ステージと時間の両方のケース適切な治療が開始されます。
近年の治療の拡大と改善により、既存のリンパ節がんの予後は大幅に改善されており、多くの場合、回復の機会は良好です。
いわゆる 5年生存率 で ホジキン病 現在含まれています 約80〜90%これは、影響を受けた患者の80-90%が5年後もまだ生存していることを意味します。 5年生存率が初期段階では90%を超えているが、進行段階では依然として80%であるという事実は、ホジキン病がその後の経過で回復する可能性が高いことを示しています。
しかし、それは比較的高いです 再発率なので、 確率それ ホジキン病は一定時間後に再発する.
また、 10-20%の確率 秒の可能性、 別のがん 長期にわたる化学療法と放射線療法に苦しむこと。
両方とも 非ホジキンリンパ腫 予後はまた、 悪性度 (悪意の程度)から。非ホジキンリンパ腫は、悪性度が低く、老年期に発生する傾向がありますが、治癒は困難または不可能ですが、通常は 遅い成長 の期間にわたって 最大10年間十分に制御 なる。
ただし、非ホジキンリンパ腫のタイプ 非常に悪性 持っている 最大50〜60%の長期治癒予後 (しかし、治療せずに放置すると、彼らはすぐに死に至ります)。