心の機能
同義語
心臓の音、心臓の兆候、心拍数、
医療: Cor
英語: ハート
前書き
一定の収縮と弛緩により、心臓は全身への血流を確保し、すべての臓器に酸素が供給され、栄養素と分解生成物が除去されます。心臓のポンプ動作はいくつかの段階で行われます。
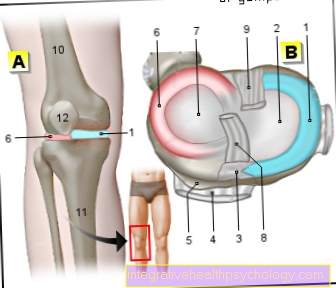
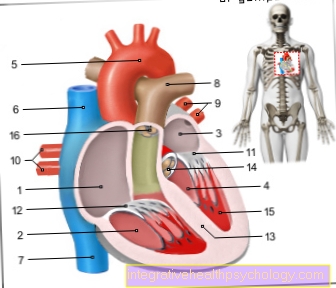
イラストハート

- 右心房-
アトリウム右利き - 右心室-
心室デクスター - 左心房 -
アトリウム洞 - 左心室 -
心室不吉 - 大動脈弓- アルカス大動脈
- 上大静脈-
上大静脈 - 下大静脈-
下大静脈 - 肺動脈幹-
肺幹 - 左肺静脈-
Venae pulmonales sinastrae - 右肺静脈-
Venae pulmonales dextrae - 僧帽弁- ヴァルヴァ・ミトラリス
- 三尖弁-
三尖弁 - チャンバーパーティション-
心室中隔 - 大動脈弁 - ヴァルヴァ大動脈
- 乳頭筋-
乳頭筋
すべてのDr-Gumpert画像の概要は、次の場所にあります。 医療イラスト
ハートアクション
そのため ハート 血液が効果的にポンピングして全身に流れる場合、すべての心筋細胞が心周期のフレームワーク内で協調して機能するようにする必要があります。基本的に、この制御は心臓自体で発生する電気インパルスを介して機能し、次に筋肉を介して広がり、筋肉細胞の秩序ある行動(収縮)につながります。これは、すべてのセルが導電性で互いに接続されているためにのみ可能です。
作業サイクル/心臓機能(心臓を血液で満たし、血液を循環に排出する)は、 4段階次々と定期的に実行されます: 緩和と充填段階(一緒:拡張期) といった 緊張と排除段階 (一緒: シストール)。
安静時は 心周期の拡張期2/3の期間 (約0.6秒)、収縮期1/3(約0.3秒)。もし 心拍数 増加すると(したがって、心周期の長さが減少します)、これは拡張期の短縮を増加させることによって行われます。個々のフェーズの用語は、心臓の働きのより重要な部分を扱うため、心腔の状態を指します。彼らは同時に右と左に走ります。
個々のフェーズの詳細:
- 緊張期:心臓が血液で満たされると、心腔の筋肉細胞が緊張し始め、心腔内の圧力が増加します(等容性仕事)が、すべての心臓弁が閉じているため収縮しません。チャンバー内の圧力は心房内よりも高いため、リーフレットバルブは閉じています。また、執行船(右: 肺動脈 =プルンカリナス、左 主動脈=大動脈)血圧が内圧よりも高い 心室、ポケットフラップも閉じています。
- 排出フェーズ:心室筋は、チャンバー内の圧力を着実に(緊張させて)上昇させる 血圧 実行中の船の。この時点でポケットのフラップが開き、血液がチャンバーから実行中の血管に流れ込みます。現在普及している圧力は、 収縮期血圧 (血圧測定時の高い値、約120mmHg)。血液がチャンバーから排出されると、体積が減少し、圧力が低下します。このプロセスは、チャンバー内の圧力が実行中の容器(拡張期血圧 -2つの測定値のうち小さい方、約80mmHg)。この時点に達すると、ポケット弁は受動的に再び閉じられ(血流が明らかに逆転することにより)、収縮期は終了します。合計60〜70 mlが心臓から排出されました。これは、心腔内の全血液の50〜60%の駆出率(駆出率)に相当します。
- 緩和フェーズ: このフェーズでは、心筋細胞が弛緩し、流入経路(心房)と排出経路への圧力差により、すべての心臓弁が閉じます。
- 充填段階: 弁尖が閉じているため、心房からの血液がチャンバーに流入できなくなり、より多くの血液がここに集まりました。心房内の圧力が(比較的空の)チャンバーの圧力を超えた時点から、充填段階が始まり、血液が再びチャンバー内に流入します。心室筋の弛緩により充填が促進されます。チャンバーはリラックスし、開始位置に戻ります。心臓の血液はもはやその位置を変えないので、弁尖弁は今や、以前に閉鎖した弁尖弁に集められていた血液を文字通りひっくり返す。このメカニズムはバルブレベルメカニズムと呼ばれ、充填フェーズの最初の3分の1の後でチャンバー充填の¾に達している理由を説明します。そのため、効果を大きく損なうことなく充填フェーズを短縮できます。充填段階の終わりに、残りの血液量をチャンバー内に押し込むために、心房筋の支持収縮があります。
覚醒および伝導システム
心臓の働き/心臓の機能は、電気インパルスによって引き起こされ、制御されます。これには、衝動がどこかで発生して伝えられることが含まれます。これら2つの機能は、覚醒および伝導システムによって引き継がれます。
の 洞結節 (Nodus sinuatrialis) 電気インパルスの起源です。それは自発的かつ定期的に電気的励起を生成することができ、したがって、 心臓の筋肉。
洞結節の機能が阻害された場合 心不整脈。 洞結節からの信号は、筋細胞の細胞間接続を介して電気的興奮の形で生成されます(神経がない!)。一部の筋細胞には特別な装置があり、そのため特に速くまたはゆっくりと伝導することができます。心臓の兆候の興奮は主にこれらの経路を介して広がります。したがって、次のように呼ばれます 伝導システム。 興奮は洞から心房に行きます AVノード、次にさらに定義されたセクションを介して心腔に到達し、そこで束は最終的にプルキンエ線維に分岐します。これらから、興奮は心室筋全体に広がります。
心臓興奮の起点としての洞結節は右心房の筋肉壁にあり、外部の影響なしに電気的興奮を生成できる特殊な筋細胞で構成されています。これらの興奮は心房に広がり、次に房室近くの細胞の集まりである房室結節に到達します。 アトリウム心室境界。伝導速度が最も遅い心房の細胞で構成されています。 AV結節の細胞もこの点で特別な心筋細胞です。洞結節のように、それらは自律的に興奮(心臓の兆候として測定される電気インパルス)を生成することができます-しかし、それらの半分でのみ 周波数。 AV結節の機能は、心房と心室の間の唯一の導電性接続としてAV肢がここから出現するという事実によって説明されます- AVノード 重要で敏感な心室筋を保護する一種のフィルターステーションです。興奮のその遅い伝導は、興奮が心房収縮の後にのみチャンバーに渡されることを保証するのに役立ち、したがって、心房収縮は依然として心室筋の拡張期に落ちる。何らかの理由で洞結節からの電気インパルスが欠落している場合は、それ自体で励起を生成する機能が必要です。次に、AVノードが副鼻洞ノードのタスクを少なくとも部分的に引き継ぎます。
洞結節
の 洞結節まれに キースフラックノット 呼ばれ、専門の 心筋細胞 そして、 電位の伝達 心臓の収縮、したがって心拍の時計に責任があります。
洞結節はあります 右心房 口の真下 右大静脈 (大静脈)。サイズは通常含まれています インチ未満。特殊な細胞は 神経細胞なしただし、アトリウムで伝導されると収縮する原因となる電位が発生します。組織学的観点から、それらは 特化した心筋細胞脱分極する能力があり、健康な患者の1つになる 60〜80ビートの心拍数 リードする。洞結節への血流は右のものを通して発生します 冠状動脈.
洞結節はこれを心臓で引き継ぐ 時計の機能。人から健康な心臓を取り出した場合、それが続くと鼓動します 血液 が提供されますが、続行します。これは、正常な心拍数が変化していないためです 脳ですが、洞結節から制御されます。しかし、他の神経を介して(思いやりのある そして 副交感神経系)心臓につながるそれは心臓が鼓動する速度に影響を与えます。だからできる 速く打つ (思いやりのある)、興奮したときなど ゆっくり打つ (副交感神経系).
洞結節は 異なるイオンチャネル細胞の脱分極を引き起こします。これは、電気信号が渡されて渡されることを意味します。この信号はアトリウムを通って流れ、別のノードに到達します。いわゆる 房室結節、短い AVノード。 AVノードの名前は、その間にあるため、場所に由来します。 前庭 (アトリウム)および チャンバー (心室)嘘。入力正弦波信号のフィルターとして機能します。
短いもの 洞結節の障害 AVノードも最初から気付かない 自発活動電位 形成し、したがって刺激の伝達に貢献することができます。ただし、AVノードは洞結節と同じ周波数ではないため、これらのアクションは不十分です。 脱分極1つだけに 心拍数約40拍 分が可能です。このしこりも失敗すると、心停止が発生します。ただし、これはまれなケースです。
洞結節が完全に機能しなくなった場合、これは洞停止と呼ばれます。洞結節に影響を与える病気が含まれています 洞不全症候群 まとめました。
心臓の行動の制御
このプロセス全体は自動的に機能しますが、体の神経系に接続していなければ、心臓は生物全体の変化する要件(=酸素需要の変化)に適応する可能性がほとんどありません。この適応は、中枢神経系(CNS)からの心臓神経を介して行われます。
心臓は交感神経(体幹を介して)と副交感神経(迷走神経を介して)の神経によって供給されます。彼らは心臓のパフォーマンスが増加または減少する必要があるかどうかの信号を与えます。交感神経および迷走神経は自律神経系の神経であり、自発的に活動を制御することはできず、必要に応じて様々な臓器機能(呼吸、心臓の働き、消化、排泄など)を調節する働きがあります。
心拍出量を増加させる場合-駆出出力を5 l /分から最大25 l /分に増加させることができます-これを達成するには、さまざまな方法があります。
- 心拍数/心機能(洞結節内)が増加します(正の変時性)。より多くの心拍数は、同時により多くの駆出パフォーマンスを意味します。パルスが立ち上がる。
- 衝撃力(および放出される血液の割合)が増加します。
- 筋細胞の興奮性が高まります。筋肉細胞が電気刺激に速く反応する場合、心周期はより簡単かつ効果的に実行できます(肯定的なバストロピック)。
- 房室結節における興奮伝導の遅延が減少します(陽性変伝導性)。
全体として、交感神経系による活性化の後、単位時間あたりにより多くの血液が放出され、体により多くの酸素が送り出されます。ただし、心臓は仕事を増やすためにより多くの酸素を必要とします。そのため、弱体化または損傷した心臓(心不全=心不全)または血管が不足していることがわかっている場合(冠状動脈性心臓病= CHD)、厳密な休息が処方されます。
神経からの情報は、細胞壁の特殊なタンパク質(いわゆるベータ受容体)を介して筋肉細胞に転送されます。これは、治療に広く使用されているベータ遮断薬の攻撃点です。これらは、心臓の働きの増加を制限します。このようにして、それらは心臓の酸素消費量(狭心症/心筋梗塞での使用)を低下させ、したがって間接的に血圧(高血圧での使用)を低下させます。
体が心臓の働きを抑制したい場合、副交感神経迷走神経からの制動神経線維は心房の境界までの心房にしか到達しないので、自由に使えるメカニズムは少なくなります。したがって、可能性はアトリウムに限定されます。
- 心拍数/心臓の兆候(負の変時性)および
- AV伝導時間の増加(負の変伝導性)。
極端なケースでは、迷走神経の影響がいわゆるアスリートの心臓に見られます。たとえば、サイクリストのパフォーマンスは非常に優れているため、休憩時に必要なのはほんのわずかです。あなたは40以下の安静時脈拍数を見つけることができます。これは副交感神経系によって制御されます。
心拍数の計算
個別に最適な心拍数の範囲でトレーニングしたい場合は、最適なものを使用する必要があります 心拍数 計算することができます。
計算は、いわゆる カルボネン式、安静時の周波数が最大心拍数から差し引かれ、結果に0.6が掛けられ(高強度トレーニングでは0.75)、安静時の心拍数に加算されます。最大心拍数は、アスリートの年齢を220から差し引いて計算されます。あなたは自分で安静頻度を測定することができます。これを行うには、静かに10分間横になってから、心拍数を測定します。
に 訓練されていない 値は 1分あたり60および80ビート 嘘 競技アスリート 安静時の心拍数 35ストローク 持てる。中程度の強度(0.6倍)と高強度(0.75倍)の露出の計算値は、単なるガイドラインです。
持久力メソッドを使用した持久力トレーニングは、たとえば中程度の強度範囲で行う必要があります。