子宮頸癌
広義の同義語
広義の同義語:子宮入口の癌、子宮癌
英語: 子宮頸がん/子宮頸がん
定義
この腫瘍/がんは、乳がんに次いで女性で2番目に多い腫瘍です。新しいがんの20%は子宮頸がん(子宮頸癌).
子宮頸がんの原因は、いぼウイルス(ヒトパピローマウイルス)がトリガーされます。
トピックの詳細については、こちらをご覧ください。 ヒトパピローマウイルス(HPV)

HPVウイルス
HPVウイルスは、Papillomaviridaeファミリーに属しています。これらの非エンベロープDNAウイルスは決して同じではありません。それは存在します 100種類異なる臨床像を引き起こす可能性があります。考えられる疾患の範囲は、良性のいぼから子宮頸がんや陰茎がんなどの悪性がんにまで及びます。
いわゆる リスクが低い-タイプ、これにはHPVタイプが含まれます 11と6、の リスクが高い-ウイルス、たとえばタイプ 16、18、33 属する。ハイリスクウイルスは、子宮頸がん、陰茎/外陰がん、肛門がんなど、生殖器領域の悪性疾患の発症につながる可能性があります。しかし、これらのウイルスは口と喉の癌を引き起こす可能性もあります。
低リスクのウイルスは、良性のいぼの発生を支持します。
の 伝染;感染 主にを通じて行われます 性交 の代わりに。皮膚接触は感染に十分であるため、コンドームは感染から確実に保護することはできません。ウイルスは感染後も体内に残り、数年後には病気につながる可能性があります。ただし、感染症は特に若い女性では治癒することもあります。
人口の発生(疫学)
の 子宮頸がん(子宮頸がん) パワー 20% 女性における悪性癌の。かつて最も一般的な癌の一つでした。
今日、世界中で約50万人の女性がいます 癌 オン 悪性腫瘍の2番目に多い部位.
毎年、ドイツ連邦共和国に居住する10万人未満の10〜20の新しいケースが追加されます。発生頻度は35歳から60歳の間で最大です。予備段階は若い年齢で発生する可能性があります。
解剖学と組織学

- 子宮-
子宮 - 子宮の先端-
子宮底 - 子宮内膜 -
チュニカ粘膜 - 子宮腔-
カビタス子宮 - 腹膜カバー-
チュニカセロサ - 頸部 -
子宮口 - 子宮体-
子宮筋 - 子宮収縮-
峡部子宮 - シース- 膣
- 頸部 - 子宮頸
- 卵巣- 卵巣
- 卵管- ツバ子宮
すべてのDr-Gumpert画像の概要は、次の場所にあります。 医療イラスト

- 子宮- 子宮
- 子宮の先端- 子宮底
- 子宮内膜 -
チュニカ粘膜 - 子宮腔- カビタス子宮
- 腹膜カバー- チュニカセロサ
- 頸部 - 子宮口
- 子宮体- 子宮筋
- 子宮収縮- 峡部子宮
- シース- 膣
- 恥骨結合-
恥骨結合 - 膀胱- ベシカ・ウリナリア
- 直腸- 直腸
の 頸部 膣から出ます(膣)子宮の体につながる子宮の部分。膣に突き出る子宮頸部の部分(つまり、子宮の体からさらに離れた部分は、ポルチオと呼ばれ、最も一般的な起源の場所です。 子宮頸癌.
性的成熟時の子宮頸部粘膜の自然な変化が原因です。ホルモンの制御下では、子宮頸部粘膜(抗菌効果のある粘液を形成する小さな腺を含む)が膣に向かって外側に向かって感染の上昇を防ぎます。
思春期前は、膣は平らな積み重なった表面細胞(いわゆる扁平上皮)によってのみ覆われていました。これによると 改造プロセス それは 粘膜 前頸部(門脈、上記参照)の、特にに敏感 バクテリア, 機械的、つまり 刺激.
したがって、頻繁な炎症は、以前に損傷を受けた細胞に基づいて腫瘍の発生を促進します。
以前のさまざまな損傷(子宮頸部上皮内腫瘍、略してCIN、つまり表在性細胞構造に限定され、細胞の変化の程度に応じてIからIIIのレベルに分けられる子宮頸部の新たな形成として要約される)は、最初は周囲の組織に成長しません( =侵襲性の成長)、しかし塗抹検査とコルポスコピーによって検出することができます(以下を参照)
根本的な原因

子宮頸がんの正確な原因は詳細にはわかっていません。しかし、現在の知識によれば、病気はウイルスによって引き起こされる癌の例です。
広範な研究により、ヒトパピローマウイルス(HPV)の感染が疾患の必須条件であることが示されています。ウイルスは性交を通じて感染します。約200種類のヒトパピローマウイルス(HPV)のうち2つは、特に高いリスクを示します(タイプ16および18);他のタイプのウイルス(タイプ6および11)は生殖器のいぼ(いわゆる。 尖圭コンジローム)。
ヒトパピローマウイルスは、最も広い意味で、皮膚にいぼを引き起こすウイルスです。
ヒトパピローマウイルスの感染は、必ずしも子宮頸がんに関連しているわけではありません。体の自己治癒力は、ウイルスに感染したすべての人の約80%で病気の発生を防ぎます。
悪い衛生状態と頻繁なパートナーの変化は病気の可能性を高め、男性の割礼と子供がいないことはリスクを下げます。
これについてもっと読む:性器いぼは伝染性ですか?
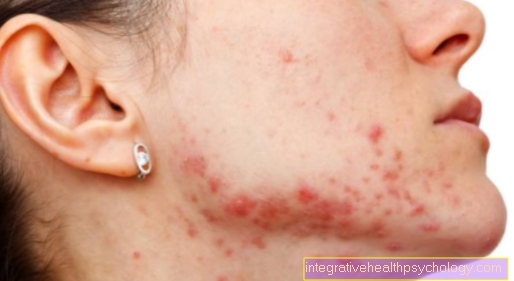
子宮頸がんの症状と徴候
最初に症状が発生することはほとんどありません。時には甘い香りがする放電 スポッティング (特に性的接触後)の最初の兆候 子宮頸癌 あります。進行した段階では、腫瘍は子宮頸部の壁だけでなく、膣、骨盤壁、直腸(直腸)、および骨盤内の子宮の結合組織保持装置(いわゆるパラメトリア)。
和解(転移)腫瘍の最初はリンパ系を介して、後には血管への内殖によっても広がる 肝臓, 脳, 肺 そして 骨 (いわゆる血行性転移、すなわち血流への定着)は激しい痛みをもたらします。
診断

がんの原因となるウイルスの感染は非常に早期に発生する可能性があるため、20歳から毎年の健康診断をお勧めします。塗抹標本検査により、癌前駆細胞の検出が可能です。この方法で得られた細胞は、視覚化のために染色されます(方法はGeorge Nicolasによって開発されました パパニコロウ、1883年から1962年に住んでいたギリシャ人の医者と病理学者であり、現在でも修正された形で行われています)評価はクラスPAP(パパニコロウ) IからVまで、細胞変化までの通常の所見によると、腫瘍の緊急の疑いは、組織サンプルを採取することにより、即時の解明の必要性を確認します。
パパニコロウによる分類
- PAP I -正常な細胞構造
- 発見は正常で、異常はなく、がん検診の一環として1年後に受診しています。
- PAP II -炎症性および化生性変化
- 細胞の変化は疑わしいものではなく、主に細菌や他の細菌によって引き起こされます。必要に応じて、3か月後の検査と炎症の治療の可能性があります。
- PAP III -重度の炎症性または変性性変化、
悪意のある変更は確実に不可能です- 結果は不明確です。おそらく抗生物質またはホルモン治療;約2週間後の短期健康診断; Pap IIIが持続する場合、組織ベースの(組織学的)評価(組織学)重要です。
- PAP III D -細胞はわずかに中程度の異型細胞の変化を示しています
- 結果は不明確です。この変更は主に一般的なHPV感染に関連しています。 3か月後の検査で十分です。組織学的検査は、再発した場合にのみ必要です。
- PAP IV a- 重度の細胞異形成または上皮内がん(前がん性疾患)
- 掻爬術(擦過)および結腸鏡検査/子宮鏡検査の助けを借りた組織学的検査。
- PAP IV b -重度の細胞異形成または上皮内がん(早期がん)、細胞
悪性の癌は排除できない- 円錐切除術(以下を参照)または生検(組織サンプルの入手)、患者の所見と家族計画に応じた治療による微細組織(組織学的)の明確化が必要です。
- PAP V -おそらく悪性癌(悪性腫瘍)の細胞、腫瘍は明らかに悪性である
- 円錐切除術(下記参照)または生検(組織サンプルの入手)による組織ベースの(組織学的)清澄化が必要です。治療:子宮の摘出(子宮摘出術)。
婦人科検査の間、子宮頸部はコルポスコピーによって文字通りアクセスできます(文字通り:ギリシャ語のkolpo =膣から「膣をミラーリング」、skopie =ピーク/見てください)。子宮頸がんの早期発見に使用されるこの診断は、1920年代にハンスヒンゼルマンによって導入されました。子宮頸部は特別な顕微鏡で検査されます(コルポスコープ)倍率6〜20倍の最適な照明下で表示されます。
酢酸サンプルを使用して、前駆体(いわゆる。 前癌病変)と癌のリスクの増加に関連する粘膜の変化が可視化されます(例えば 化生 炎症が絶えず繰り返される結果としての子宮内膜から膣内膜への指定された変換;ただし、ある程度、この粘膜の変化も正常であり、思春期以降のすべての女性で検出できます)。
ただし、正常な粘膜も酢酸サンプルによって染色されるため、いわゆるシラーのヨウ素テストを使用した、健康な細胞のみの暗褐色から黒色の染色は、健康な組織と病変組織を区別するのに役立ちます。
この証明の基礎は、正常な細胞に含まれるグリコーゲン(数千の糖成分で構成され、記憶媒体として機能する巨大分子)がヨウ素と化学反応して、褐色の反応生成物を形成することです。
一方、病理学的に変化した粘膜(炎症または癌前駆体によって引き起こされるいわゆる化生粘膜)は、グリコーゲンをほとんど含まないため、染色はほとんどまたはまったく染色されません。
膣鏡自体は膣に挿入されるのではなく、膣の前に配置されます。膣壁を広げるために、婦人科医は検鏡を使用します(ラテン語:手鏡、自然な体腔への挿入用にチューブ型、漏斗型またはヘラ型)。特別な小さな鉗子を使用すると、組織の小さな破片を取り除き、それらを顕微鏡で調べることができます。単なる観察に加えて、コルポスコープは、文書化のために写真やビデオの記録を作成することもできます。
コルポスコピーの目的は、病理学的変化が検出されたときに重症度を分類することです。決定的な要因には、組織の疑わしい部分の色、表面品質、およびヨウ素による染色性。粘膜の表面の白化(白板症と呼ばれる)は無害であるか、または根底にある癌の前駆体を示す可能性があります。赤い点または棒(「モザイク」と呼ばれます)は、水面に到達する血管に対応し、悪意のある変更の疑いが常にあります。
これまでのところ、癌予防におけるプラスの効果はまだ証明されていません。ただし、コルポスコピーは予防策として非常に役立つようです。コルポスコピーは、GKV(法定健康保険)のサービスの範囲に含まれていません。
記事も読んでください: 子宮頸部の生検。
子宮頸がんの治療
治療にはさまざまなレベルがあります。
- 予防(予防)
- 円錐化
- 子宮の除去(子宮摘出術)
年金オプション
子宮頸がんに対する非常に優れた予防策があるため、近年より明確なものがあります この病気の減少 先進国で。一次予防は、HPVウイルスの感染を防ぐことです。この目的のために、HPV-予防接種 (下記参照)。
二次予防は 婦人科医での年次検診 実現した。予防接種を受けているかどうかに関係なく、すべての女性がこの検査を受けるべきです。調査は 20歳からおすすめ。この検査には、婦人科医による子宮頸部の評価と塗抹標本(子宮頸部塗抹標本)が含まれます。この塗抹標本は、木製のへら/綿棒で2か所から採取されます。次にサンプルをスライド上に均一に広げ、パパニコロウ染色法を使用して染色します。したがって、このテストは口語的にPAPテストとも呼ばれます。この塗抹標本により、前癌性および既存の癌を早期に発見できるため、迅速な治療を行うことができます。
子宮頸がんに対するワクチン接種

動物実験での有望な結果に続いて、科学者は臨床研究で、新しく開発されたワクチンが副作用がほとんどなく非常に効果的であることを証明できるようになりました。
ワクチンは、ヒトパピローマウイルスのエンベロープからのものに対応するタンパク質で構成されています。ワクチン接種は免疫システムを刺激し、トレーニングに匹敵する、癌を引き起こすウイルスに対する自己保護タンパク質(いわゆる抗体)を生成します。ワクチン接種の効果は、免疫系を活性化する補助物質(いわゆるアジュバント)によって強化されます。 25歳から55歳までの女性に対する4.5年以上の効果的な保護が証明されています。
ワクチンは2006年に米国で最初に承認されました。
2007年以降、ドイツでは子宮頸がんに対するワクチン接種も可能です。
ただし、これは100%の保護を提供しないため、予防的塗抹検査に取って代わることはできません(ワクチンはこれまで、子宮頸部のすべての癌の約70%に関与する最も危険な2種類のウイルスに対してのみ有効でした)。
ヒトパピローマウイルス感染が高いため、幅広い予防接種プログラムが計画されています。ドイツ、オーストリア、スイスのすべての女性の70%から80%が生活の中でHPVに感染します。
感染症は通常、12〜18か月以内に治癒するため、たとえばウイルスの陽性検査は、既存の癌や後に発症する癌とはまったく関係がありません。ただし、ワクチン接種は予防的な性質のものにすぎないことに注意することが重要です。ウイルスによる感染はそれによって治癒することはできません。
したがって、特に9歳から12歳の年齢層(思春期) 最初の性的接触の前 に ワクチン接種する。ワクチン接種は女の子だけでなく男の子にも利益をもたらします:2007年の初めにドイツで導入されたワクチンは、生殖器の良性のいぼを引き起こすウイルスから保護することも目的としています(子宮頸がんに関連して無害であるため、低リスクタイプと呼ばれます)。 。
将来の目標は、予防接種を使用して子宮頸がんとすべての予備段階を、もはや減らすことができない最小限に制限することです。
予防接種費用
子宮頸がんの予防のために、ドイツでは現在、さまざまなHPVウイルスを防御する3つのワクチンが承認されています。ワクチンCervarixはHPV 16および18のウイルス株から保護しますが、GardasilはHPVタイプ16、18、11、および6から保護します。最新の承認済みワクチンGardasil9は、ウイルス株31、33、45、52、58からも保護します。
の 注入あたりのコスト 匹敵する 約155ユーロ。基本予防接種の3回の注射で、費用は465ユーロです。あなたが2回の注射だけを必要とするならば、それは310ユーロです。予防接種の費用は 12〜17歳の女の子は健康保険の対象です。ただし、多くの健康保険会社も26歳までの予防接種をカバーしています。したがって、健康保険会社に依頼することをお勧めします。
円錐化
癌であると疑われる組織変化は、子宮頸部から円錐形に切り取られます(いわゆる円錐切除術)。これらの外科的介入の推定50,000は現在毎年ドイツで実施されています。
一般的な円錐切除術はすべての場合に必要なわけではありませんが、現在のガイドラインに従って個々の所見に応じた病期依存の手順です。
子宮の摘出(子宮摘出術)

より進行した段階では、子宮全体が切除されます (子宮摘出術) 結合組織保持装置、膣カフとその周辺を含む リンパ節 選択の手段(いわゆるヴェルトハイムの急進的運営)時々まだあります 放射線療法 とか 化学療法 必須。
他のがんと同様に、フォローアップケアを一貫して実施することが重要です。最初の3年間は3か月ごと、次の2年間は4か月ごと、5年後は6か月ごとです。














.jpg)





