白内障手術
前書き
現在、白内障の治療で成功しているのは手術のみです。根本的な原因を特定することが重要です。すべての治療可能な病気の後遺症と同様に、行われた手術は、根本的な病気が同時に適切に治療された場合にのみ長期的に改善をもたらすことができます。
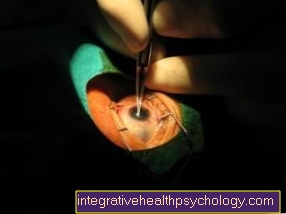
白内障手術は今日では一般的な診療であり、おそらく世界で最も広く行われている手術です。長年の経験により、深刻な合併症は最小限(約1%)の残存リスクまで減少しました。白内障手術は通常20分以内に行われます。

時間の経過とともに、さまざまな治療方法が開発されてきました。まず、いわゆる 嚢内および嚢外操作 区別する。
- 両方とも 嚢内法 全体になります レンズ 彼女のカプセル(ラッピング)離れて。この手順は、以前はよく使用されていました。しかし、現在では、水晶体嚢が入手できなくなった場合にのみ行われます。
- 両方とも カプセル外方法 前部水晶体嚢のみが除去されます。次に、レンズの内容物を粉砕し、超音波を使用して吸い取ります。ただし、後嚢はそのままにしておきます。このようにして、目の前部と後部(レンズの後ろ)は自然に分離されたままであり、合併症は嚢内法よりも少なくなります。
レンズを外した後の人間は、レンズの屈折力が足りないため、最初は至近距離の物体をシャープに知覚できません。
このタイプのレンズレスは アファキア.
の助けを借りて 挿入可能な人工レンズ この問題に対処することが可能になりました。に適合する人工レンズが開発されました 眼 に使える。屈折力は以前に 超音波マシン 計算され、他の目と比較されます。屈折力のため-2つの間の違い 目 大きすぎてはいけません。さもないと、網膜上に異なる画像サイズができて、 脳 は2つのイメージを結合(マージ)できなくなりました。
レンズには次の3つのタイプがあります。
- 後房レンズ:
最も人気のあるレンズです。水晶体嚢(以前は天然水晶体があった)に挿入され、そこに弾性ブラケットで取り付けられます。 - 前房レンズ:
水晶体嚢が保存されていない場合は、このタイプのレンズを使用できます。アイリスの前(虹彩)チャンバーアングルに挿入、固定。残念ながら、時々組織の変化が起こり、角膜の内部(角膜内皮)が損傷する可能性があります。 - アイリスベースのレンズ:
このタイプのレンズでは、実際のレンズもアイリスの前にあり、アンカーはアイリスの後ろにあります(アイリスクローレンズ)。
人工レンズ どちらかからなる PMMA (Pオリーメートルエチルメートルetaクリレートまたは プレキシガラス 呼ばれる) シリコーンゴム またはオフ アクリル共重合体 (主に折りたたみ式レンズに使用されます)。材料特性は毒性がないように開発されました(毒性)製品が分配されるか、レンズが房水に溶解します。
に 子供達 目がまだあるので白内障治療はもう少し難しいです 成長 サイズと屈折力はまだ変化しています。したがって、コンタクトレンズによる矯正は、最初は2歳未満の子供に求められています。
2歳を過ぎると、通常は人工レンズが使用されます。しかし、ここでも、屈折力と成長について特別な計算が行われます。
白内障手術のリスク
手術中、手術直後、および手術後24時間以内のリスク:
- 出血
- 目や黒い目のあざ
- カットによって引き起こされる角膜のギャップ
- 目の感染症または内部の炎症
- 緑内障(緑色の星)
- 角膜の顕著な湾曲(乱視)
- 網膜剥離
- 後嚢の破裂
1週間から1か月後:
- 挿入された眼内レンズの目の動き
2〜4か月後:
- 黄斑組織の腫れ(黄斑=網膜で最も鋭い視界の場所)
- 続発性白内障
この記事にも興味があるかもしれません:黄斑浮腫
稼働時間
の期間 白内障 (白内障)外科医の診療に大きく依存し、個々の症例の複雑さによって異なります 10分と60分平均20分で。
最初に片方の眼を手術し、もう片方の眼が白内障の影響を受けている場合は、しばらくしてから2番目の手術を行います。
白内障の麻酔
白内障手術中、局所麻酔薬は通常、点眼薬またはアイジェルとして投与されます。代替手段は伝導麻酔で、これにより目の保護反射がオフになり、目は完全に動かなくなり、痛みもなくなります。非常に神経質な人には、全身麻酔の可能性も考慮する必要がありますが、これは体に非常に厳しいため、極端な場合にのみ選択する必要があります。眼科で局所麻酔に使用される別の方法は、 球後麻酔 (RBA)。
ここでは、眼球側に麻酔薬を注入するため、手術中の痛みもありません。非常に似たバリアントは 放物線麻酔 (PBA)しかし、より短い針を使用します。
レーザー手術
赤外線フェムト秒レーザーは、2004年から目の屈折異常のレーザー矯正に使用されています。
白内障手術の場合、今日のレーザー手術は、外科医が手で切開することなく手術を行うことができることを意味し、これにより合併症の発生率がさらに低下します。
画像ベースのコンピュータ制御により、操作の計画がはるかに簡単になりました。これにより、介入の結果の正確性と予測可能性が向上します。
一目で:
- 標準化された正確なレーザーカット
- レンズカプセル(capsulorhexis)の完全な開口部と新しいレンズの完全なフィット
- 目に有害なエネルギーを40%削減
- より正確な結果
- コンピューター制御による人為的エラーの発生源の減少
- 角膜曲率の可能性のある減少/補償(乱視)
- 合併症と副作用が大幅に減少
手術費
標準操作は、チェックアウトサービスとしてドイツで完全に引き継がれています。 私ntraOクラレ Lins(IOL)が目に挿入されます。
さらに、追加のオプションまたは代替の外科的方法が利用可能であり、これらは患者の追加のコストに関連しています。
たとえば、 フェムト白内障 かろうじてのレーザー治療 1眼あたり€1,000 レーザービームを使用して操作が実行されるものから選択します。
レンズを最適化するために購入できるさまざまな追加オプションもあります。これは、色覚の改善から眼鏡の交換までの範囲で、1,000〜2,000ユーロの費用がかかります。
白内障手術のフォローアップ治療には、今後3か月にわたるいくつかのフォローアップ検査が含まれます。これらは、確立された眼科医によって外来ベースで行われ、彼らの診療を通じて請求されます。合計で、150ユーロから200ユーロの費用が予想されます。
同時に両眼の手術
は 白内障の両目 影響を受けた場合、悪化した眼の手術が常に開始されます。
その後、フォローアップケアには数週間と約かかります 6〜8週間 治療された目の治癒について話すことができます。 2番目の目の手順は、通常、最初の手術の数日後に行うことができます。ただし、操作を少なくとも1週間から1か月間隔でスケジュールすることをお勧めします。これにより、2番目の操作でこれを考慮に入れ、必要に応じて予防的に対処するために、最初の操作後に発生する可能性のある合併症を観察することができます。
ただし、手順の決定も行われる場合 多焦点レンズ、2番目の手術は1週間未満で行う必要があります。これは、2つの目の違いが大きくなりすぎて、新しい視覚条件への適応がより簡単に行えるようになることを避けるためです。
フォローアップ治療と治癒期間
手順の後、治療された眼は少し厚いものを与えられます 軟膏包帯 カバーされ、患者は一定の時間監視室に留まり、循環が安定し、他の副作用が発生しないことを確認します。
その場合、彼はすでに従うことができます 数時間 家に解放されますが、もちろん定期的な検査のために戻ってくる必要があります。
白内障手術直後に車を運転することはできませんが、患者は手術当日は通常どおり飲食でき、通常どおり服用することもできます(ただし、医師は投薬とその投与量について通知を受ける必要があります。)糖尿病患者および 高血圧の薬 投薬のトピックは手術の前に話し合われるべきです。
軟膏の包帯が目に付いていて、目がまだ完全に治癒していない限り、洗ったりシャワーを浴びたり、その領域が石鹸と接触しないように注意する必要があります。また スポーツ、 といった。水泳、一時停止する必要があります 運動汗をかく原因となるものは避けてください。前に ほこり 目も保護する必要があります。
テレビを読んだり見たりすることは、通常、1週間ほどで再び可能になります。視力が変わったので、新しいメガネを装着する必要があります。これは、手術後約4〜6週間で、眼が完全に治癒し、新しいレンズに慣れてきます。
合併症と副作用
白内障手術は最も安全なものの一つです-ドイツだけで年間7,000回の介入-世界中で最も頻繁に行われる日常業務であり、副作用や合併症は非常に少ないです。
実施されるすべての白内障手術の97から99パーセントは完全に複雑ではありません。ただし、外科的介入と同様に、この手順には一般的にいくつかのリスクが伴います。
例えば、カプセルの後壁は手術中に裂ける可能性があります。
レンズの後ろには、人間の目のガラス体があります。これは、ゲルのような透明な液体で構成されており、ほぼすべての目を満たします。
それは目の後ろの網膜にその固まりを押し付けて、それをその基部にしっかりと押し付けたままにします。カプセルが破裂したときに硝子体液の一部が漏れると、硝子体の体積が減少し、網膜を適切に押すことができなくなります。網膜は地面から離れる可能性があり、網膜剥離と呼ばれます。
カプセル内の白内障の抽出によるカプセル破裂のリスクは約6〜8%ですが、カプセル外の白内障の抽出ではカプセルはほとんど発生しません。
また、非常にまれですが、理論的には可能ですが、細菌が炎症を引き起こす可能性がある眼の内部への細菌の侵入(眼内炎)。最悪の場合、炎症が治療されないと、罹患した眼が失明することさえあります。
処置中、目の内部の圧力が上昇し、目の奥の小さな血管が破裂することがあります。
逃げる血が目に入る可能性があります(眼内)およびレンズカプセル内(嚢内)たまる。ただし、1%未満の確率で、この合併症は非常にまれです。
このため、黄斑浮腫が発生することは非常にまれです。これにより、視覚がかなり問題になる「黄色の斑点」である、最も鮮明な視界の領域に体液がたまります。
角膜の切開とそれに続く治癒の結果、角膜は手術前よりも手術後しばらくの間、より湾曲する可能性があります。
ただし、これは通常、数週間以内に再び成長します。
ただし、視力が著しく低下したり、異常に激しい発赤が生じたり、手術後に激しい痛みが生じたりする場合は、緊急の眼科医であるため、眼科医に相談する必要があります。
白内障手術の広範な結果は、いわゆる「白内障後」です 続発性白内障 専用)。
外科的方法にもよるが、患者の約20〜30%に発生する。
若い人は通常、高齢者よりも影響を受けます。
ここでは、まだ目に残っている水晶体嚢の後部が曇り、以前の実際の白内障のように、視力を悪化させます。
ただし、この曇りの除去は非常に簡単です。レーザーまたは別の外科的処置の助けを借りて、水晶体嚢の部品がリスクなしで迅速に除去され、視力が即座に回復します。
関連トピック
白内障の詳細:
- 白内障の主な対象
- レンズの不透明度、白内障-あなたはそれを知っておくべきです!
- 白内障:症状
- 白内障:原因
- 白内障:治療
あなたに興味があるかもしれないさらなる情報:
- グリーンスター
- 眼科
- 眼
- 視度
私たちがすでに公開している眼科学に関連するすべてのトピックのリストは、次の場所にあります。
- 眼科A〜Z