胃腸出血
広義の同義語
消化管出血; 胃出血、腸出血
医療: 胃腸出血、潰瘍出血
英語: 胃腸出血(出血)
定義消化管出血
あ 胃腸出血 外側から見える胃腸管の出血です。 血液 嘔吐するか、便と一緒に通過します。その後、便は黒色または血になります 排便 リードすることができます。

頻度(疫学)
ドイツでの出来事
ドイツでは、10万人あたり約100人が毎年胃腸出血の影響を受けています。シェアが増加しているのは、60歳以上の人が原因です。
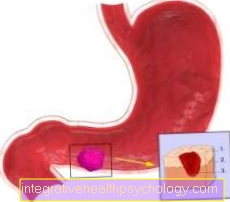
イラスト胃潰瘍
胃潰瘍は、胃の出口の典型的な場所に限局して見られます。
下の写真では、胃壁が断面で示され、胃潰瘍がどれほど深く伸びているかがわかります。
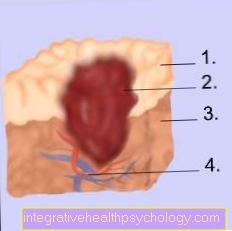
胃の裏地の層
- 粘膜(粘膜)
- 胃潰瘍
- 粘膜下組織(結合組織の層)
- 血管
粘膜が損傷すると、その下にある結合組織に到達し、胃出血を引き起こす可能性があります。
死の危険
慢性的な胃出血はしばしば長期間気付かれずに、 偶然の発見 (貧血の症状、典型的な血球数)は気づかれますが、一方で急性胃出血がしばしば発生します 大規模で生命を脅かすこれにより、症例の10〜20%で死亡する可能性があります。
胃出血は、それが関連している場合、常に危険です 胃粘膜の炎症 より大きな胃血管の損傷または開口部に対する胃潰瘍(A.胃炎)それらは比較的短期間に大量の血液が失われる可能性があるためです(通常の血液量の20%の損失は生命を脅かします)。
さらに、胃の先天性血管奇形は、負傷したときに大きな出血を引き起こす可能性があります。いわゆる「デュラフォイ潰瘍」 胃潰瘍が粘膜の非常に近くにある拡大した血管異常を開き、生命にかかわる出血につながるまれな先天性疾患です。胃出血が自然に止まらない場合、または循環器系の急性血液欠乏によるショック症状を伴う大きな失血がある場合は、迅速な内視鏡または外科的止血を開始する必要があります。出血量が多い場合は、予備血液の投与が必要になることもあります。
原因と発達(病因と病因)
トリガー1 胃腸出血 (胃腸出血)は非常に多様です:
- 投薬、 いわゆる。 NSAID (非ステロイド性抗炎症薬)
- ポータル高血圧 (医療:門脈圧亢進症)、および出血しがちな拡大した静脈の形成がしばしば伴う 食道 (医療: 食道静脈瘤),
胃や腸の出血を引き起こす可能性があります。
また 胃酸 胃の化学熱傷および悪性腫瘍(胃癌/ 胃癌)考えられる理由を表します。
原則として、胃出血はさまざまな基礎疾患の結果として見ることができ、以下のいずれかとして現れます 急性、生命にかかわる、または慢性の合併症。いわゆる胃出血に苦しむ患者の約50%で、いわゆる 胃潰瘍 (胃潰瘍) 前に。
これは、胃の粘膜を越えてそれを通過する胃壁の欠陥です。 ストレス、減少 粘膜の血流、抗炎症剤および鎮痛剤の長期使用(NSAID といったB. イブプロフェン, ジクロフェナク)または1つ 胃感染症 細菌と ヘリコバクター・ピロリ 引き起こされる可能性があります。
胃潰瘍が長期間続く場合、治療せずに放置すると、胃潰瘍が深まって広がり、胃血管が破壊されたり、 胃壁の穿孔 来ることができます。ただし、症例の15%では、損傷は胃粘膜のみに起こります(侵食)発生する胃出血の原因となる。
これは通常、炎症性胃疾患(びらん性胃炎)、これも薬の服用によって引き起こされます(NSAID, グルココルチコイド)、細菌(Helicobacter pylori)またはウイルス(例:ノロウイルス)、 ストレス、しかし、アルコールやニコチンの乱用、自己免疫反応、小腸からの胆汁酸逆流によって引き起こされることもあります。
アルコールの過剰かつ長期にわたる摂取は、胃粘膜の炎症を引き起こす可能性がありますが、いわゆる マロリー・ワイス症候群 暴力を導く 嘔吐 窒息すると、胃の内壁に裂け目ができます。
これらの涙は 5〜10% 胃出血も引き起こします。また、拡張した胃血管(胃静脈瘤; 根性静脈瘤)、それはの様々な病気で 脾臓 そしてその 肝臓 出血の潜在的な原因です。
一般的でない原因の1つは約1%です 良性または悪性の胃腫瘍成長するにつれて胃血管を破壊する可能性があります。一方、胃壁の血管奇形(血管形成)自分で開いたり、鋭利な先端の食品成分によって誤って負傷したりすると、出血につながります。
このトピックの詳細は、次の場所にあります。 胃癌
原因としてのストレス
短期的で重度のストレス(例:大規模な外科的介入、 バーンズ, 敗血症, ショック, 複数の外傷、心理的苦痛)、ならびに長期の慢性ストレスは、発症の主要な危険因子です 胃粘膜の炎症 そして 胃潰瘍胃の出血につながる可能性があります。これの理由は増加した生産と流通です ストレスホルモン (アドレナリン、ノルエピネフリン)副腎から(副腎髄質)、これは急性のストレスの多い状況で行われます。胃粘膜の血管収縮と粘膜への攻撃的な胃酸の生産の増加につながります。
結果として生じる血流の減少と胃の粘膜の自己消化の始まりは、炎症の変化と胃壁の破壊で終わる可能性があります。体は通常、慢性ストレスに反応して 免疫系の低下、 1 恒久的に高血圧、 1 創傷治癒の遅れ, 疲労感の増加 そして 濃度が低い, 身体障害, 性欲の喪失 といった 胃と腸の問題。しかし、後者は、急性ストレスの場合のようにストレスホルモン産生の増加から発生するのではなく、ストレスの増加から発生します コルチゾンのリリース 副腎(副腎皮質)から。これにより、胃腸管での粘液形成が減少します。
この粘液は、通常は胃酸の中和に関与しますが、生成される量が少ないか完全に存在しないため、胃粘膜の保護バリアが失われます。ここでも、結果は粘膜の破壊の増加であり、炎症、潰瘍、出血につながる可能性があります。さらに、胃腸の問題は 一定のストレス また、ストレス下でますますストレスがかかる臓器にすべての血液とエネルギーの貯蔵を供給するために、胃腸管への血液の供給が少ないという事実にも心臓、肺、筋肉、脳)送信できるようにします。その結果、胃腸の活動が低下し、次のようなさまざまな症状を引き起こします 吐き気, 嘔吐, 便秘 あるいは 下痢 リードすることができます。
原因としてのアルコール
への既知の損傷に加えて 肝臓 そしてその二次的疾患、長期間にわたるアルコール消費の増加も胃を損傷する可能性があります。ニコチンといくつかの薬と一緒に、アルコールはそれらの1つです 有害物質胃の内壁を刺激し、損傷する可能性があります。
病気の過程で、それは急性または慢性の経過につながる可能性があります 胃の内壁の炎症 または胃潰瘍の形成。どちらの疾患も、胃粘膜または胃壁の進行性の破壊により血管が開かれ、胃の出血につながる可能性があります。
さらに、胃出血は、いわゆる マロリー・ワイス症候群 これは、アルコール摂取の長期歴があり、すでに胃粘膜を損傷している患者でより頻繁に発生します。過度のアルコールとの関連で強すぎますか? 嘔吐 および/または窒息、胃内の関連する圧力の増加は、胃と食道の間の移行領域の粘膜に涙をもたらす可能性があります。胃の血管が負傷または破裂している場合、これは軽度から重度の出血を引き起こす可能性があります。
薬用の原因
の いくつかの薬を服用 または特定の薬物の組み合わせで長期間使用する 胃腸または胃腸出血のリスクの増加 手をつないで。
消化管の出血は、いわゆる NSAID (非ステロイド性抗炎症薬)。それらは鎮痛効果に加えて、抗炎症効果も持っています。
NSAIDのグループの代表的な代表者は次のとおりです。 イブプロフェン®、ジクロフェナク®そして ナプロキセン®といった アスピリン® (アセチルサリチル酸)。
のほかに 定期的な摂取 も再生します 投与量 副作用の発生における重要な役割。
粘膜の炎症性変化 そして 潰瘍 合併症の1つですが、言及されているようなより深刻なものもあります 出血 または 胃と腸の穿孔 そして 閉鎖 これらが含まれます。
一般に、 摂取すると副作用のリスクが高まる、深刻な合併症はまれです。
ジクロフェナクの場合、1日150mg服用後、合計1000人中約3人にこのような副作用が見られます。
非ステロイド性抗炎症薬の作用機序
抗炎症性鎮痛剤である上記のNSAID(非ステロイド性抗炎症薬)には、 アスピリン® (有効成分:アセチルサリチル酸/ ASA)、 と同様 ボルタレン® (有効成分: ジクロフェナク).
それらの作用機序は同一であり、両方とも阻害する 酵素、主に形成の責任があります 組織ホルモン (プロスタグランジン)です。
これらの組織ホルモンは、痛みや炎症の発症に大きく関与しています。胃腸管に関連するアスピリン/ボルタレンの長期使用の主な副作用は、胃腸粘膜によっても生成されることです 組織ホルモンE2(プロスタグランジンE2) その教育で禁止されています。
これは、特に胃粘膜が以前よりも中和粘液を生成しにくいことを意味します 攻撃的な胃酸 保護します。
その結果、リスクが大幅に増加します 胃粘膜の炎症 との形成 胃潰瘍 (胃潰瘍)、それにより、両方の疾患が胃壁の血管の破壊を介して胃出血を引き起こす可能性があります。ただし、出血のリスクは、薬物療法の用量と期間によって異なります。増加する75mg ASA 2倍のリスク、150mgはすでに3倍のリスク。
イブプロフェンからの消化管出血
イブプロフェン 非ステロイド性抗炎症薬のグループに属し、 痛みを和らげる, 抗炎症薬 そして 解熱効果.
これに加えて、それはまた胃の粘液の生成を減らし、 したがって、リスクが増大します ために 粘膜の損傷.
1年以内のリスク 胃腸出血などの深刻な合併症 苦しむことは研究によると 2400mgイブプロフェンの毎日の摂取 約1%です。
一般的に、そのような副作用 高齢患者でより一般的 監視されます。
についてもっと知る イブプロフェン®
アスピリンからの消化管出血
アスピリン 有効成分のアセチルサリチル酸はまたのグループに属します 非ステロイド性抗炎症薬 心臓発作などの心血管疾患のリスクを低下させます。
血小板が血管内で凝集する可能性を低減します。
ある研究によると、 1200mg ASAの毎日の摂取はリスクです から パーセント未満1つ 胃腸出血 苦しむ。
に アスピリンの長期使用、特に他の抗血栓薬と組み合わせる場合、 常に胃の保護(プロトンポンプ阻害剤) 処方される。
これについては以下をお読みください
- アスピリン®
- プロトンポンプ阻害剤
原因としての胃の圧力上昇
もう1つの原因は、上部消化管(胃腸管)の出血に10%のシェアがあるため、かなりまれであることです。 マロリーワイス-病変胃の中に圧力の上昇がある場合、例えば強い 嘔吐、下部食道の出血の涙。
原因としての食道静脈瘤
静脈瘤は出血の20%を占めます(静脈瘤)の 食道 (食道)、それは血液が 肝臓 その結果、結合組織がアルコールの過度の消費(医療用 肝硬変):
インへの直接ルートの代わりに ハート 先導、下 大静脈取るには、血液は現在よりストレスの多いバイパスを通過します-食道の静脈(医療:側副血行路が形成されます)。
病的に拡大した静脈は静脈瘤と呼ばれ、致命的な出血を引き起こす可能性があります。
出血のリスクの増加に関連するものの中で 投薬 属する アスピリン (それは血小板で血液凝固物質の形成を引き起こすので、 血小板、阻害)および痛みや発熱を低下させる他の関連薬物、すなわちもに属する NSAID (= んot-sテロロイド A.nti-Rheumatika)、準備を数えます。
また、抗凝固剤(血液凝固阻害剤の医学用語)は、血液凝固を阻害するために特別に投与されます。 フェンプロクモン (商標名: マルクマル)、クマディン(商品名:ワルファリン)および ヘパリン (例:リケミン、 フラグミン)カウント、特に過剰摂取の場合、胃腸出血につながる可能性があります。
上記の原因は通常、上部消化管(消化管)の1つにつながりますが、これは定義上唯一のものではありません 食道 そして 胃しかし、小腸の最初の部分も数えられ、限局性の出血です。
加齢に伴う原因
下部消化管(消化管)にある出血の最も一般的な原因は年齢に依存します。
より若い 30歳までの患者 腸の出血なので、より可能性が高いです メッケル憩室 指定された、先天性奇形、それに対する責任。
これは、小腸と大腸を分離する弁の前に60〜90センチメートルのところにある、小腸の約5センチメートルの隆起です。
(弁は、腸の切片で分離された後は回盲弁と呼ばれます。盲腸-古い綴り:盲腸-集団でよりよく知られている胃腸出血以外の何も意味しません。回盲弁(バウヒン弁とも呼ばれます)の機能は、それを防ぐことです菌のコロニー形成による腸内容物の逆流の抑制 大腸 の中に 小腸).
それらのほとんどは上部小腸にあります メッケル憩室 多くの場合、不快感はありません。しかし、影響を受けた人の半分では、憩室に(胚発生の文脈で)脱臼が含まれています 胃粘膜 出血に加えて、持続性の痛み、膨満感をもたらす他の組織 消化器系の問題 腸の生命を脅かす可能性のある閉塞までの炎症(医療:機械的イレウス)。
出血は、胃粘膜領域による攻撃的な塩酸の産生によって引き起こされます。
次に、酸は周囲の組織と血管を腐食し、血性びらん(表在性組織欠損)と潰瘍(筋肉にまで及ぶことが多い深い組織欠損)を引き起こします。
に 60歳までの患者 結腸粘膜の憩室の出血、すなわち消化管出血(胃腸出血)の最も一般的な原因である腸全体を覆う結合組織(医療:漿膜)の外層を介した腸粘膜の隆起。
大腸憩室の形成の正確なメカニズム、これは「憩室疾患」の複数の発生において(医療: 憩室症)不明です。
おそらく、低繊維食と運動不足は憩室の形成を促進します。血管奇形(血管異形成)は、60歳以上の人々の最も一般的な出血源です。
以下も参照してください。 血の病気
症状/苦情
発生する苦情は通常です特徴的ではない:
それをけります;
- 吐き気
- 膨満感と
- 上腹部の痛み。
右上腹部または肋骨弓(医療:上腹部)の下に激しい痛みがある場合は、穿孔損傷を典型的な原因と見なす必要があります。
胃腸出血(胃腸出血)のその後の後遺症は、大量出血の直接的な結果であり、その程度は失血のレベルによっても決まります。
ボリュームの欠如は、
- 心拍を加速する(頻脈)
- 落ち着きのなさ
- 頭痛に
- めまいと
- 冷や汗。
極端な場合には、重度の失血がショック(ボリューム不足)につながる可能性があります。
通常の血液量の約20%からの失血は生命を脅かします。上部消化管出血の典型的なものは血性胃内容物の嘔吐であり、これは吐血(嘔吐=嘔吐、ギリシャのヘマ=血液)として知られており、下部消化管出血(胃腸出血)では決して起こりません。
嘔吐物の色は医師に出血源の場所についてのさらなる手がかりを与えます:
血液が胃の中で塩酸と接触すると、血色素のヘムと塩酸との化学反応によりヘマチンと呼ばれる生成物が形成され、その結果、嘔吐物は「コーヒー粉」と呼ばれる黒色になります。血液が塩酸と接触しない場合、例えば食道から出血している場合、吐き出された血液は明るい赤(酸素化した動脈からのものである場合)または暗い赤(静脈血)です。
血液が胃の出血源から腸に流れ込む場合、上部消化管出血も血便の通過につながる可能性があります。ここでも、塩酸による黒便(医療:メレーナ、ドイツ語:タリー便)と、血便として知られている便に付着した赤い血液が区別されます。
両方の症状は、腸から血液が漏れたときに最初に想定される症状とは逆に、上部消化管出血よりも上部消化管出血でより頻繁に発生します(胃腸出血)。
タール状の便の蔓延する匂いと粘着性のある光沢のある外観が顕著であり、医師がそれらを他のおそらく似たような排泄物と区別しやすくします(黒色の便は胃腸出血である必要はありません-これは、石炭またはビスマスが摂取されている場合にも発生します-または鉄を含む薬物で、ブルーベリーを摂取した後にも説明されています)。
タリースツールの中止は常に過去に出血が始まったことを示していることに注意してください:血液は少なくとも8時間は腸内にあったはずです。
続きを読む: 便中の血 といった 黒い便通
痛みの不快感
上記のように、ほとんどの場合、胃の出血は血液が嘔吐するまで気づかれません(吐血)、黒色スツール(タリースツール)または血液欠乏性循環障害(ボリューム枯渇ショック) 発生する。
軽い慢性の胃出血は、長い間見過ごされることさえあり、定期的な健康診断で偶然発見されるだけです。警戒すべき兆候としての心窩部痛の発生と実際の出血の存在との間の関係は、必ずしも与えられるとは限らない。
その理由は、出血自体は痛みを引き起こさないため、左腹部または上腹部に症状が発生した場合にのみ出血が想定されるとは限らないためです。むしろ、それは胃粘膜の炎症(胃炎)および胃潰瘍(胃潰瘍)対応する痛みを伴う感覚を伴う神経の刺激になり、それにより両方の疾患が胃出血を引き起こし、したがってそれに先行する可能性があります。
したがって、上腹部の痛みは、出血の可能性がある潜在的な胃疾患の症状と見なされる可能性が高くなりますが、出血は痛みの時に存在する必要はありません。
左側または中央の上腹部の不快感に加えて、胃粘膜の炎症は、吐き気、げっぷ、および膨満感の症状を示すこともあります。
顕著な胃潰瘍は、主に食後すぐに鈍くて退屈な痛みとして感じられます。
胃潰瘍と胃粘膜炎症の両方のこれらの典型的な症状は、全患者の約50%にしか説明されていませんが、これらの疾患は残りの半分でも気づかれていません。
心窩部のすべての痛みが胃疾患の直接的な兆候であるとは限らないことも重要です。
左側および中央の上腹部の痛みは、十二指腸の疾患など、他の多くの腹部疾患の症状でもあります(例えば十二指腸潰瘍)、膵臓(例えば膵炎)、脾臓(脾臓梗塞、脾臓破裂)または腎臓または尿路系(腎臓結石、尿管結石、骨盤内炎症).
消化管出血の分類
基本的に1つは1つを区別します アッパー そして一つ より低い 胃腸出血。
上部消化管は胃、胃の上部で構成されています 小腸、 そのため 十二指腸 (医療:十二指腸)と空腸への移行、「フレクチュラ十二指腸空腸」と呼ばれます。
十二指腸屈筋に基づいて上部と下部の消化管出血(GI出血)にこのように分類される理由は、診断と治療に対する医師の異なるアプローチによるものです:
を証明する 上部消化管出血 (消化管出血) 内視鏡 (チューブカメラ)患者が使用 口の上 (鎮静剤、すなわち、短時間作用型ベンゾジアゼピンに属するミダゾラムなどの鎮静剤の投与後)を胃に押し込み、医師が小腸の2つの部分の間のこの移行点(屈曲部十二指腸空腸)までの患者の消化器系を調べることを可能にします。
推定されています 出血の原因 で 腸出血 まだ もっと深く (医療:肛門に向かってさらに遠位)、デバイスは 腸の上 導入されます。つまり結腸の反射、いわゆる 大腸内視鏡検査 小腸の最後と3番目のセクションである回腸にも到達します。回腸は、医学的には回腸とも呼ばれます。
上部と下部の消化管出血(胃腸出血)は原因、影響を受ける年齢層、および治療方法の選択の点で明らかに異なるため、この分類は現在も有用であることに注意してください。分類範囲の元の起源は、より広い範囲を備えたより近代的な内視鏡のために、今では限られた有効性のみです。
消化管出血はどのように診断されますか?
診断手順は、先ほど説明したように、 胃腸出血:
いつ タリースツール イベントの可能なコースについて患者に質問した後(既知の以前の病気や危険因子、服用した薬物、怪我の可能性、最後に服用した食事など。)の出血を診断する 上部消化管 (消化管) 非常時には 内視鏡 (ホースカメラ)導入。
できる 胃腸出血はそこで除外することができます、ソースは 大腸 または 小腸 見つけられる。
証拠は、放射性標識された 赤血球 (放出された放射性放射線を検出することを目的としたプロセスはシンチグラフィーとして知られています).
そうして 影響を受けた血管の選択的診断これにより、より正確なローカリゼーションが可能になります。
値は物議を醸しています 緊急事態として、すなわち腸の適切な準備なしに実行されたもの 大腸内視鏡検査 (大腸内視鏡検査)、下剤で以前に洗浄されていない腸の有益な価値は限られているため、検査は技術的に困難です。
の手順 嘔吐 血の(吐血)タールスツールの沈降に似ています。しかし、大量出血の場合、すぐに 緊急手術 表示されます。
あれですか 通過した便、赤い動脈血 (ヘマトチア)、よく使用されます デジタル直腸診断 (指で肛門の検査)検査官の指が触知可能な新生物を感じることができるために始まった(新生物)および組織の損傷(潰瘍)ならびに硬い血餅 痔すぐに判断できます。
この措置で成功しない場合、以下の検査手順には内視鏡検査が含まれます(この場合は 内視鏡検査 直腸とも呼ばれ、直腸鏡としても知られているので、直腸鏡検査)と造影剤(血管造影)または放射能でマークされた物質(シンチグラフィー)による血管の描写について話します
トピックの詳細はこちら 血管造影