大腸内視鏡検査
シノニム
大腸内視鏡検査、腸検査
英語: 大腸内視鏡検査
大腸内視鏡検査の定義
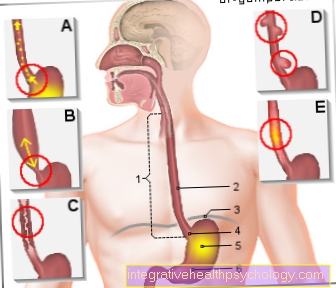
大腸内視鏡検査は、大腸の内部を柔軟な内視鏡で検査および診断できる診断手段です。

大腸内視鏡検査の適応
大腸内視鏡検査(大腸内視鏡検査)は直腸の洞察を得るために実行されます(直腸)とコロン(結腸) 取得するため。
大腸内視鏡検査の適応症は、当初は長期間にわたって続くすべての腸の不満です。これには、腸の持続性の痛み、便の血液、血球数のヘモグロビンの低下が含まれます(この値は、腸内の出血を示している可能性があるため、除外する必要があります)。便中の血液は、黒い粘着性便(タリースツール)肉眼では目立つか見えない(腸の出血を参照)。これが、いわゆる血液検査がよく行われる理由です。これは、便に血液があるかどうかを示します。
トピックの詳細を読む: 便中の血
さらに、慢性下痢に対して大腸内視鏡検査も行われます。
別の兆候は、疑わしい症状に基づく腫瘍の検索です。これらには、例えば、不明確な減量(6か月以内に体重の10%を超える)、激しい寝汗および発熱(>38°C)、B症状とも呼ばれます。クローン病や潰瘍性大腸炎などの慢性炎症性腸疾患が疑われる場合は、結腸鏡検査も実施できます。これらは、例えば、腹痛および頻繁な下痢によって現れることがあり、それらのいくつかは血であり、しばしば若い年齢で初めて現れる。突然の便秘などの便通の変化などの症状(便秘)または頻繁な下痢(下痢)または両方からの変更の場合、結腸鏡検査も診断のために検討する必要があります。
トピックの詳細を読む:
- 大腸がんはどのように診断されますか?
- 大腸がんをどのように認識していますか?
予防検査としての結腸鏡検査
大腸内視鏡検査の広い範囲のアプリケーションも予防検査です。55歳以上のすべての患者は、結腸癌またはその前駆体を早期に検出するための予防策として定期的な大腸内視鏡検査を実施することをお勧めします。マンモグラフィーや皮膚がん検診と同様に、結腸鏡検査は法定健康保険会社によって支払われます。専門家は、悪性構造に発展する可能性のある新生物を発生させるリスクが50歳から大幅に増加することに長年同意しています。ただし、これはまだ医療システムでは考慮されておらず、最初の予防的結腸鏡検査は10年以内に最大2回の医療保険でカバーされる費用であり、現在も継続中です。 55歳から 意図されました。結果が正常である場合は、10年ごとにフォローアップ検査を実施する必要があります。検査で結腸ポリープが見られ、切除された場合は、すでにポリープを検査している 5年後 別の結腸鏡検査が行われます。
結腸の癌(結腸直腸癌)に罹患している、または罹患した家族を持つ人々のために、予防的結腸内視鏡検査は過去数年間、健康保険会社から資金提供を受けてきました。大腸がんのある種の家族型では、 家族性大腸腺腫症(FAP)、最初の結腸鏡検査は 20歳 ここでは病気のリスクが非常に高いからです。フォローすべき 毎年 大腸内視鏡検査が行われました。
結腸がんは、男性と女性の致命的ながんの2番目に多い原因であり、 心血管疾患 ドイツで最も一般的な死因です。
腫瘍をできるだけ早く検出することで、患者の回復と生存の可能性が高まることが示されています。誰も調査を実施する義務がなく、誰もが議論を比較検討した後、調査に賛成するか反対するかを決めることができます。
受験を決定する前に、ドイツでの協議が義務付けられています。この相談では、潜在的な候補者は、検査されている病気の頻度、検査のリスク、そして実際にそれを行った場合に何が起こるかについての情報を含みます 腫瘍 見つける。検査対象者は、「病気」としての発見が必ずしも最終的な診断を表すとは限らないことを常に心に留めておくべきです。影響を受けた人々の多くにとって、検査と説明のその後の過程で最初に目立った検査結果は無害であることが判明しました。
これは目を引くもので非常に印象的です 乳がんの所見。このタイプの場合、その後の検査で実際の乳がんが明らかになるのは20%未満です。結腸直腸癌の予防検査の有効性は非常に高いですが、結腸直腸癌は既存のポリープ、良性の腸粘膜の増殖から発生することが多いため、腫瘍になる前に数十年から数十年存在し、検出可能です。これらのポリープの高いパーセンテージは、ある時点で腫瘍に変性するため、それらを取り除くと結腸癌のリスクを大幅に減らすことができます。
準備

大腸内視鏡検査は数日前に必要です 準備。腸は検査のために空でなければならないので、腸壁の代わりに、消化された食物の残り以外の腸の何でも見ることができます。これは大腸内視鏡検査の前日に行われます(前日の午後2時頃) 下剤 所定。これは、飲用の液体として、または大量の液体で飲まなければならない粉末として、検査される人に与えられます。不快な味のため、ジュースは多くの人にとって飲みにくいので、いくつかの品種では、少量のフルーツジュースでそれらを希釈することが可能です。ただし、事前にお問い合わせください。
多くの患者はまた、冷却すると液体が飲みやすくなると報告しています。金額は約です 2リットルの時間枠で 90分 酔うべきです。検査の前日の朝、さらに1リットルの液体を飲む必要があります。その後、腸内に唯一の透明な液体が存在するようになるまで、すべての腸内容物を排泄する必要があります 透明またはわずかに茶色がかった液体 除去されます。検査の有効性は、腸の完全な排出と洗浄に決定的に依存します。検査中に腸が十分に空にならないことが判明した場合、その後の診療での洗浄が必要になる場合があり、検査の期間が数時間遅れることがあります。
下剤に加えて、効果的な腸を空にするためのいくつかの他のヒントもあります。肥大した穀物は腸を詰まらせる可能性があるため、検査の約5日前には、穀物や果物を含む種子などの繊維が豊富な食品は避けてください。残りの日には、お粥やヨーグルトなどの消化しやすい食品を使用する必要があります。少なくとも前日の昼食は控えてください。腸がだるい場合は、固形食を控えるようにしましょう。禁欲期間中は、フルーツティー、水、澄んだスープなどの飲み物が許可されます。ただし、紅茶、コーラ、コーヒーは、腸壁に汚れを残す可能性があるため、避けてください。腸を満たすことによって、飲み物はしばしば患者が空腹を感じるのを防ぎます。それでもお腹が空いている場合は、チューインガムも役立ちますが、検査の最大2時間前まで噛んでください。
定期的に薬を服用している場合は、摂取量についても医師と相談してください。 糖尿病 食物禁断の期間に応じてインスリン量を適宜調整する必要があります。患者さん 抗凝血剤 検査を行うと出血のリスクが高まるため、検査前日の手順についても検討する必要があります。を持っている患者 避妊薬 腸機能の変化により有効成分の吸収が変化し、錠剤の効果が保証されなくなるため、検査後の期間に追加の避妊を行うことをお勧めします。
検査自体は他の点では健康な患者で行うことができます 外来患者 実行されます。これは、患者が午前中に検査に来てから、 監視フェーズの後 家に解放されます。
検査直後は、すべてを再び食べることができます。完全に正常に戻るまでには、消化器系のみが回復するまで数日かかる場合があります。
手順
原則として、患者は鎮静剤を使用するかどうかを決めることができます(例えば ミダゾラム)または、彼が検査から何も気付かないように、短い麻酔薬(主にプロポフォールを含む)を受け取りたい。ただし、24時間運転する能力が損なわれたと見なされることに注意してください。
最初に、患者はいわゆる フレクスル これは、鎮静剤または麻薬を注射できるように静脈に挿入される小さなチューブです。これが起こる前に、患者は通常彼の側に置かれます。酸素飽和度と脈拍を測定するパルスオキシメータも患者の指に取り付けられています。鎮静剤/麻薬が注射され、それが機能するのを待ちます。
その後、検査官は結腸鏡を直腸に注意深く挿入し始め、大腸の前部または小腸の最後の部分に到達するまで前進させます。次に、結腸鏡をゆっくりと引き出し、腸に空気を吹き込み(膨らませて)拡大させます。これにより、視力が大幅に向上します。検査後、この空気はわずかに鼓腸を引き起こすことがあります。その後、結腸のすべてのセクションが慎重に検査されます。
大腸内視鏡検査の間、腸を評価できるだけでなく、必要に応じて小さな介入も行うことができます。これは、大腸内視鏡に挿入できる小さなツールによって可能です。大腸の軽度の出血の場合、注射を使用して出血を止めることができます。結腸ポリープ(何年にもわたって結腸直腸癌に変性すると脅迫する粘膜の突出)が発見された場合、それらは通常同じ検査で切除されます。腸の切片が狭くなる(狭窄)場合、これらの切片は検査中に再び広げることができます(ブギエナージュ)。粘膜の目立つ領域が発見された場合、少量の組織サンプル(生検)その後、検査のために研究室に送られます。
トピックの詳細については、こちらをご覧ください。 これは結腸ポリープを取り除く方法です
検査全体には通常15〜30分かかります。その後、患者は通常どおりに飲食できます。患者が鎮静剤または麻酔剤を投与された場合、患者はしばらくの間監視のために施設に留まり、その後退院することができます。ただし、この場合は当日は運転できません。原則として、患者は検査後に不満はありません。時々、わずかなガスや立ちくらみの感じが残り、一日中続くことがありますが、これは鎮静剤/麻薬によるものです。
検査後に発熱、倦怠感、激しい腹痛などの症状が発生した場合は、医師の診察を受けてください。
トピックの詳細を読む: 大腸内視鏡検査の経過
調査結果
一般的な発見は ポリープ の 腸。これらは最初は不満を引き起こさないので、患者は気づかず、通常は予防検査中にのみ気づかれます。
あらゆる種類のポリープは危険なので削除する必要があります がん 開発することができます。通常、これらのポリープは電気ループの助けを借りて取り除かれ、診断のために病理医に送られます。大きなポリープは小さなナイフで取り除く必要があります。いくつかのケースでは、除去後に小さな縫合が必要です。
出血はまた、 大腸内視鏡検査 見た。出血が急性で水しぶきかそれ以上で、すでに止まっているかどうかに応じて、負傷した血管は小さな電気機器の助けを借りて結紮する必要があります。時々それは必要です アドレナリン 容器の下に注入して密封する必要があります。出血の激しい血管の場合、血管は縫合糸で閉じなければなりません。
腸壁の小さな炎症は、通常、サンプルの採取に加えて、写真技術的にのみ記録されます。のこれらすべての介入 大腸内視鏡検査 大腸内視鏡を使用すると、特定の技術的な変換が可能になります。
大腸内視鏡検査の期間
調査結果に応じて、試験期間は1 大腸内視鏡検査 大きく異なる。さらに彼らはまだ遊ぶ 解剖学的状態 主要な役割。腸が複雑であるほど、畳み込みを通して結腸鏡を操作するのが難しくなります。視界条件も重要な役割を果たします。患者の前に時間が足りなかったか 大腸内視鏡検査 排水され、腸が汚れていると、検査時間が延長されます。調査結果と採取したサンプルの数に応じて、検査時間を短縮または延長することもできます。の期間 大腸内視鏡検査 上記の要因を考慮して、含まれています 20分から1時間.
合併症/リスク

大腸内視鏡検査が一般に非常にリスクが低く安全であると見なされている場合でも、すべての手順にはリスクがあります。ドイツには数多くの治療または診断があります 大腸内視鏡検査 実行され、まれなケースで合併症があります。
ただし、各結腸鏡検査の前にリスクが指摘されています。これらはまず第一に不寛容を含みます 麻酔薬。これらは通常少量であり、したがって麻酔時間も短いことは事実です。ただし、不耐性反応は常に発生する可能性があり、集中的な医療フォローアップ治療が必要です。
大腸内視鏡検査中および検査後、出血が発生する可能性があり、さらに医師の診察が必要になる場合があります。出血は、特に皮膚領域が生検されたとき、または ポリープ 除去される。手順の後でさえ、ヘモグロビンの低下があるはずです 血球数 大腸内視鏡検査による出血を考えてください。
その間 結腸鏡 (特別なチューブ)を腸内を前後に動かし、カーブや過去の角度を超えて操作すると、個々のケースで穿刺が発生する可能性があります(ミシン目)腸の、これは最悪の場合、腸を引き裂くことに終わり、腸を縫合し、深刻な血液中毒を防ぐために腹部から腸内の細菌を取り除く必要がある緊急手術をもたらす可能性があります。しかし、この合併症は非常にまれであり、ほとんどの場合それを防ぐことができます。
腸のすぐ近くの臓器も影響を受ける可能性があります。パーフォレーションがある場合は、開いたパーフォレーションが可能な場合があります 外科的 腹部手術が必要な場合があります。出血または穿孔後、創傷治癒障害および炎症も発生する可能性があり、これらも個別に治療する必要があります。
採血または腸からポリープを切除した後の二次出血と同様に、出血につながる可能性のある、チューブによって引き起こされる腸壁への表面の損傷はそれほど劇的ではありません。この出血は、検査中、または検査後まで出血が起こらない場合に必要なフォローアップ検査中に停止する必要があります。すべての薬物と同様に、使用するすべての材料と薬物に対してアレルギー反応が発生する可能性があり、生命にかかわるアレルギー性ショックや死に至る可能性もあります。したがって、リスクをできるだけ低く保つために、薬物やアレルギーの使用については事前の議論で話し合う必要があります。
これらの合併症はすべて非常にまれであり、多くは検査担当医師の十分な経験があれば予防できますが、助からないとは限らないため、検査の前に必ず指摘しておく必要があります。ただし、リスクは一般的に患者の年齢とともに増加します。そのような慢性的に炎症を起こした腸壁を持つ患者のリスクも増加します クローン病。ここでは腸壁のほうが傷つきやすいため、通常の状況では、検査は疾患の再発時に行われることはありません。
詳細はこちら 大腸内視鏡検査後の腹痛.
大腸内視鏡検査のための麻酔
の中に 大腸内視鏡検査 (大腸内視鏡検査)になる 内視鏡 (カメラ付管状器具)肛門から 大腸 医師が粘膜の変化を認識できるように導入されました。通常、このプロセスは簡単ですが、少し不快です。
あ 麻酔は大腸内視鏡検査中です したがって、絶対に必要というわけではありません。患者様とご相談の上、意識を持って大腸内視鏡を体験するか、望まないかを判断します。それは大腸内視鏡検査の期間、個人の痛みの感覚、患者の大腸内視鏡検査への恐怖に依存します。
ただし、ほとんどの場合、結腸鏡検査は、 鎮静、 実施した。ここでは、患者に鎮静剤が注射されます。鎮静剤を投与すると、検査に気付かれないように眠らせます。
1つの違い 全身麻酔 鎮静剤を使用すると、睡眠はそれほど深くありません。患者は点滴を受けますが、鎮静中に換気する必要はありません。の ハート-ただし、循環および呼吸機能は制御されています。大腸内視鏡検査が行われた後、患者は寝ることができ、次の24時間は車両を運転できません。
高血圧や心不全の患者には、必ず鎮静剤を使用する必要があります。気になる患者さんにもお勧めです。
このトピックの詳細については、次を参照してください。 大腸内視鏡検査のための麻酔
概要

大腸内視鏡検査 大腸内視鏡検査法としても知られ、現在では日常的な診断および治療上の処置となっています。
手順は結腸鏡の助けを借りて行われます。結腸鏡は、小さなカメラ、強力なライト、および端に取り付けられた器具を挿入するためのさまざまな開口部を備えた柔軟なチューブです。グラスファイバーの束は、結腸鏡に沿って光と色の点を導き、スクリーンに見えるように画像を投影します。
みんなの前に 大腸内視鏡検査 患者は最初に彼の 腸 薬物下剤対策の形で浄化します。さらに、彼は前に 大腸内視鏡検査 地味に。手順の直前に、 短期麻酔 注射され、患者は横に置かれました。その後、結腸鏡が肛門に押し込まれ、移行するまでゆっくりと 小腸 に 大腸 進んだ。検査官にとって最適な視界を作成するために、検査中に腸が展開するように空気の導入が必要です。
審査官は、さまざまな回転運動で管を前方に押し込もうとします。引き抜く間、彼は腸壁を検査し、炎症、出血、 腫瘍 また、外側から小さなペンチでサンプルを採取し、顕微鏡で検査することもできます。多くの場合、より小さく、より大きく ポリープ これらは通常、がんの発生を回避するために同じセッションで削除されます。
腫瘍は通常生検されますが、まれに、進行した結腸癌の場合は視覚的な診断で十分な場合があります。見られる出血は、縫合または薬物注射で止めることができます。の 大腸内視鏡検査 持続的な痛みを取り除くために治療的に使用されます 下痢 同様に下痢の頻繁な変化と 便秘 便の血液に使用されます。
予防診断として、誰もが始めるべき 55歳 a 大腸内視鏡検査、健康保険によって支払われました。わずかな介入にもかかわらず、まれなケースで出血、穿孔、および炎症が発生する可能性があり、さらに医師の診察が必要です。