脳出血
同義語
- ICB
- 脳内血腫
- 脳内出血
- 脳内出血
- 脳出血
定義
自然脳内出血(ICB)が脳組織に出血している(実質)それはトラウマが原因ではありません。
脳内出血(脳出血)は、原因(医学的病因)および重症度、ならびに脳組織内の位置に応じて分類できます。
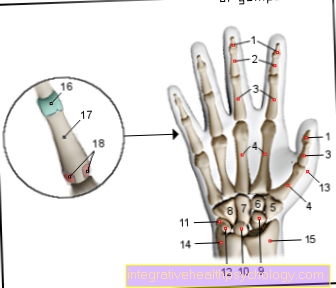
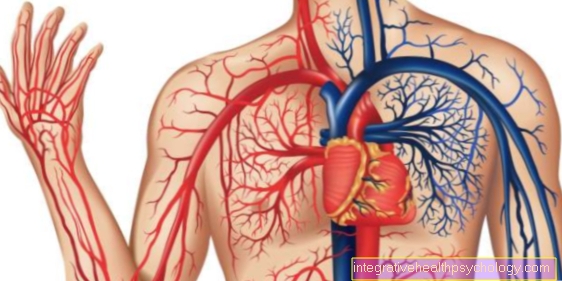
脳出血のイラスト
脳出血(脳出血)
- スカルルーフ-
頭蓋冠 - ハード髄膜(dura)-
頭蓋硬膜
(最外の髄膜) - 硬膜下ギャップ-
硬膜下腔 - 脳のクモの巣の皮膚-
くも膜母頭
(中髄膜) - 外部の大脳水域-
くも膜下腔 - ソフトで覆われた大脳
髄膜(ピア)-
ピアメータークラニアリス
(内膜) - あざ
(血腫)脳組織
脳組織の領域での出血
そして髄膜:
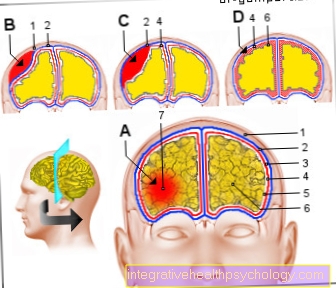
A-脳内出血(ICB)-
脳組織への出血
(実質)脳血管を破裂させることによって
B-硬膜外出血-
頭蓋骨との間の血
最も外側の髄膜(デュラメイトr)
C-硬膜下出血-
髄膜間の血
そしてクモの巣の皮
D-クモ膜下出血-
クモの巣の皮膚との間の血液
内側の(柔らかい)髄膜
すべてのDr-Gumpert画像の概要は、次の場所にあります。 医療イラスト
脳の循環障害の総称、分類
急性神経障害の最も一般的な原因である脳血流障害は区別されます 脳虚血すなわち、脳の供給不足であり、これは85%で、血管(血管)脳出血(15%)よりも脳の循環障害の間ではるかに一般的です。
剥離した血栓(塞栓)、脳血管に沈着し、血管の炎症性変化(血管炎)またはより大きな血管からのプラーク沈着(動脈硬化)は、血管が狭くなったり閉塞したりする可能性があり、後続のセクションに酸素と栄養素が十分に供給されない(虚血).
これはティッシュの損失/死につながります。これは、一方では運動プロセスや記憶力などの重要な機能が失敗し、他方では神経細胞を再生できず、永久的な損傷が発生する可能性があるため、脳では特に危険です。
脳循環障害の2番目のグループでは、ICBとくも膜下出血、つまり神経水で満たされた髄膜の間の空間での急性出血(酒)が区別されます(髄膜)脳を取り囲む。
以下でより詳細に論じる脳出血とは対照的に、クモ膜下出血は、事故(医学的外傷)または既存の脳血管の拡大(動脈瘤破裂)条件付き。
このトピックについて詳しく読む: 脳動脈瘤
クモ膜下出血のトピックに関する詳細情報もご覧いただけます。
脳出血の典型的な症状は何ですか?
脳出血は、さまざまな原因により発生する可能性のある、生命を脅かす可能性のある状態です。原因だけでなく、症状も一部異なります。脳出血の種類によって、脳出血に特徴的な症状が異なります。
これについても読んでください 脳出血の兆候は何ですか?
脳内出血の症状
脳内出血の症状は通常突然現れ、出血の場所や大きさによって異なります。無症候性の小さな微小出血から急速な死を伴う大量出血まで、症状の範囲は広いです。
考えられる症状は、多くの場合、脳卒中の症状に似ています。これらには、言語障害、片麻痺、および視覚障害が含まれます。出血の側面を見ることも典型的です。さらに、吐き気や嘔吐、歩行や立っていることが困難になることがあります。頭痛と-出血の初期段階-てんかん発作も典型的な症状です。
広範囲の出血は、意識の深刻な喪失と昏睡につながることもあります。
硬膜外出血の症状
硬膜外出血は、たとえばスポーツをしているときなど、事故後に若者に通常影響を及ぼし、非常に典型的な症状を引き起こします。
最初は、通常、意識が一時的に失われます。しかし、影響を受けた人は通常、意識をすぐに取り戻し、その後症状を示しません。しかし、時間が経つにつれ、出血のために脳内の圧力が高まり、吐き気、嘔吐、落ち着きのなさ、そして頭痛につながります。無意識を伴う意識の新たな障害が典型的です。片麻痺も発生する可能性があります。
これについてもっと読む 硬膜外出血
硬膜下出血の症状
硬膜下出血は、急性の症状だけでなく慢性の経過をたどることがあります。急性症状は硬膜外出血と区別がつかず、頭痛、吐き気、嘔吐、意識障害などの症状も引き起こします。
慢性出血の症状は潜行性が高く、全身の鈍化と記憶障害として現れます。したがって、慢性の硬膜下出血は、特に高齢者では見過ごされがちです。
くも膜下出血の症状
動脈瘤を介した恐ろしい出血は、 くも膜下出血 専用。クモ膜下出血は、事故などの外傷の結果としても発生するのは、症例の約15%だけです。その名前は痛みの強さに起因する消滅性頭痛は、そのような出血の非常に典型的です。苦しんでいる人は、この種の頭痛を以前に経験したことのない痛みと表現しています。頭全体に広がり、首や背中まで伸びます。嘔吐、吐き気、発汗も起こります。場合によっては、意識障害はほとんどないか、まったくありません。しかし、場合によっては、影響を受けた人々はすぐに意識を失い倒れます。このような出血により、さまざまな麻痺、言語障害、神経障害が発生する可能性があります。てんかん発作も起こります。
これについてもっと読む くも膜下出血
脳卒中と脳出血の違いは何ですか?
脳卒中は、脳の動脈血管系の急性循環障害です。症例の約80〜85%では、虚血性イベント、つまり血流不足が脳卒中の原因です。これの理由は通常、血栓による動脈の閉塞です。心房細動は、これに関連する一般的な疾患です。
ただし、症例の15%では、脳卒中は脳内脳出血またはくも膜下出血によっても引き起こされます。脳卒中は常に同じ明確な症状を示すとは限りません。罹患した脳の領域に応じて、症状の大まかな分類を試みます。これは事故後の脳出血とは区別されなければならない。
これについてもっと読む ストローク-兆候とは何ですか?
疫学-これはどのくらいの頻度で起こりますか?
自然発症脳出血は、罹患した人の15%で脳卒中の原因です。男性と女性はほぼ同じくらいの頻度で影響を受けますが、頻度の民族差を観察できます。
白人の人口では、毎年10万人あたり15〜20人が疾患を発症します。これに対して、米国の10万人のヒスパニック系およびアフリカ系アメリカ人居住者あたり35人、日本人の人口10万人あたり毎年60人もの新しいケースがあります。
脳出血を発症する可能性は年齢とともに増加します。
脳出血の原因
自然発生的な脳内出血の原因はいくつかあります。
ICB(脳内出血)の最も重要な危険因子は高血圧(高血圧).
抗凝固剤ヘパリンやマルクマールなどの特定の薬を服用すると、追加のリスクがあります(抗凝固剤)、ならびに血栓の形成または緩みを防止するための、ならびに既存の血栓を溶解するための療法(血栓溶解)、これは心臓発作の治療にも使用され、または血小板が一緒に凝集するのを防ぐアスピリンを服用しています(抗血小板薬)そして誤って血液希釈剤と呼ばれることもあります。
造血系の疾患および凝固障害に加えて、危険因子には、とりわけ、長期間のアルコールまたは薬物の消費、およびおそらく、特定の抗生物質または鎮痛剤などのいくつかの薬物の使用が含まれる。
一方、糖尿病、喫煙、血中脂質レベルの上昇などの心臓および血管疾患の一般的な危険因子は、脳内出血の発症に重要な役割を果たしていません。コレステロール値が低いと、出血のリスクが高まります。
トピックの詳細を読む: 脳出血の原因は何ですか
動脈瘤は、大脳動脈の紡錘状または嚢状の拡張です。それらは主に分枝血管で発生し、男性よりも女性に多く見られます。動脈瘤は破裂して脳出血を引き起こす可能性があるため危険です。このような脳出血は、 くも膜下出血.
この生命にかかわる出血は、高い死亡率と関連しています。治療の過程で合併症が頻繁に発生し、予後不良の原因となります。動脈瘤出血の重要な危険因子は、喫煙、高アルコール摂取、未治療または制御されていない高血圧です。ただし、血管の壁が弱い人もいるため、動脈瘤が発生する傾向があります。残念ながら、今日までこれについて何もできません。
これについてもっと読む
- アルコールの影響
- 喫煙に関連する病気
転倒後の脳内出血
あ 脳出血 さまざまな原因で発生する可能性があります。頭の転倒は 脳 頭蓋骨内に接続されています。動きは脳の血管を引き裂き、出血を引き起こす可能性があります。転倒の結果としての脳出血は、一般的に誰にでも起こりえます。
ただし、転倒後の脳出血の可能性を大幅に高めるいくつかの危険因子があります。
抗凝血薬の使用は、脳内の出血の一般的なリスクをもたらします。このため、抗凝血薬を服用している患者は、転倒後に脳出血を発症するリスクが高くなります。
2番目のリスクグループは、酔っている人です。酒に酔った人々に通常存在する保護反射は大幅に減少するので、転倒の際に頭の上でチェックされずに落下するリスクが大幅に増加します。また、アルコールはバランス感覚を乱し、転倒しやすくなります。
抗凝血剤はどのくらい脳出血のリスクを高めますか?
望ましくない影響として、血液を薄くする治療は一般的に出血のリスクを高めます。
脳出血と激しい胃腸出血が特に恐れられています。自然発生的な脳内脳出血の約15%は、抗凝固療法に起因します。したがって、リスクと期待される利益を比較検討した上で、常に抗凝固療法を実施する必要があります。
危険因子に基づく脳出血の区別
大量出血(高血圧出血ICBの40%を占める)は、主に脳の一部に発生し、血管の壁はかなり薄くなっています。沿って 高血圧 これらの壁のセクションは、時間の経過、脂肪の沈着、膨らみの形成、または血管の拡張(微小動脈瘤).
さらに、たとえばストレス下で血圧が急激に急激に上昇した場合、これらの血管拡張は破裂し、 脳出血、主に大脳基底核と 視床これは、とりわけ、動作シーケンスの制御と複雑な記憶スキルに大きな貢献をします。
同様に、特に若い患者では、先天性または後天性の血管奇形、例えば奇形または良性の新生物によって引き起こされる可能性があります 血管(血管腫) 脳内の出血。
また、加齢とともに異常に変化する疾患もあります タンパク質沈着物(アミロイド) 中型動脈の血管壁の変化につながる可能性があります。
確かな 悪性原発 脳腫瘍、および特定の転移 腫瘍 脳組織に出血する可能性があります。
脳出血の典型的な兆候は何ですか
ほとんどの脳出血は事前に自分自身を発表していません。重大な事故や怪我の後に発生するため、兆候を示すことができません。事故後、症状に基づいて脳出血を安全に除外することはできません。そのため、頭部への損傷やむち打ちによる損傷の場合は常に画像化を行う必要があります。これは出血を安全に見る唯一の方法です。兆候は、意識障害、頭痛、または麻痺ですらあります。検査官にとって、異常な瞳孔反射も脳出血の強い兆候です。
特別な特徴はくも膜下出血であり、これは症例の約25%でいわゆる警告出血に関連しています(警告漏れ)手をつないで行く。これは実際の出血の数日または数週間前に起こり、激しい頭痛を伴います。ほとんどの場合、それは影響を受ける人々によって真剣に受け取られないので、彼らは医者にかかりません。
脳出血の結果とその結果の症状
ICBは、脳内の体積の増加と脳内圧(脳内圧)の増加につながります。
まず、血液量と神経水の量(脳脊髄液)下げた。長期的には、これにより脳への血流が減少し、組織への酸素供給が減少します(虚血)、神経組織に追加の損傷を引き起こします。
通常、次のような症状があります。
- 頭痛
- 吐き気と
- 嘔吐
突然頭蓋内圧亢進の兆候として現れます。
出血の場所によっては、限局性の神経障害や意識障害が発生することもあります。
神経学的障害パターンは、画像処理を行わなくても出血の場所を示すことがよくあります。
視床は、筋肉の動きの生成に部分的に責任があります。この領域で出血が発生した場合、麻痺の症状は通常、腕と脚の反対側または顔に発生します。
大脳基底核の領域で出血があっても、最初の症状は頭痛と嘔吐、通常は片麻痺(片麻痺)反対側で、影響を受けた半球を見ます。
脳の支配的な半球の大脳基底核の領域での出血の別の典型的な症状(半球)は言語、読書、言語理解障害(失語症).
小脳の領域での出血は、めまい、歩行の不安定さ、不自然な、速い方向性のある眼球運動を引き起こします(眼振).
呼吸と循環の調節のための重要な中心がここにあるので、脳幹の出血は特に危険です。
トピックの詳細を読む: 脳出血性昏睡
それもできます 多房つまり、対応する多様な障害が発生した、脳のさまざまなポイントでの出血病巣がいくつか発生します。それらはしばしば異常なタンパク質沈着を伴う状態で発生しますアミロイド血管症)または凝固障害で発生します。
神経液で出血が起こった場合(脳脊髄液)満たされた空間(心室)が崩壊すると、神経の水鬱血を発症するリスクがあります(Hydrocephalus occlusus)、これは頭蓋内圧の生命にかかわる増加につながる可能性があります。
詳細については、次のトピックを参照してください。 脳出血の症状
脳出血と昏睡
脳出血はさまざまな症状を引き起こす可能性があります。
あ 昏睡 脳出血の過程で比較的頻繁に発生する意識の状態です。昏睡状態では、強い痛みの刺激によっても、冒された人は目を覚ますことができなくなります。
一般的にそれは 脳の出血 頭蓋骨の圧力と体積の増加に。頭蓋骨には限られたスペースしかなく、これはあざのサイズに適応しないため、頭蓋骨の圧力は増加します。
圧力の増加により、出血が進行するにつれて、脳の特定の領域が通常はつままれます。この過程で、脳幹は非常に頻繁に閉じ込められます。
脳幹は、身体の多くの重要な機能に関与しています。この構造がトラップされている場合、通常は 意識の喪失 同様に 無呼吸.
昏睡は、脳出血の一部として発生する可能性がある非常に深刻な症状です。昏睡は脳の細胞の機能障害の兆候であるため、通常は急性の生命にかかわる状態です。
診断
ICBを診断するには画像検査が必要です。コンピューター断層撮影(CT)では、出血の位置とサイズ、およびサイズの増加(最大30%の可能性があります)を24時間後に別のCTで確認できます。
頭部のMRI(頭部MRT)と脳のMRIも出血を明らかにする可能性がありますが、価格、入手可能性、一般的に患者の全身状態が限られているため、これらは2番目の選択肢です。
頭部のMRIの特徴的な信号変化により、古い出血も検出でき、奇形や拡大の可能性を検出するために特別な方法を使用して血管を視覚化できます(MRI血管造影).
通常、神経水のパラメータの検査など、追加の検査診断検査(脳脊髄液)、インデックス付き。
MRI
脳出血の急性診断では、非常に迅速かつ簡単に行うことができるため、第一選択の診断ツールはCTです。これは、緊急時に情報を取得するための最も効果的な方法です。ただし、MRIは重要な診断ツールでもあり、MRIは拡張された所見、特にCTでの不確かな所見、よりゆっくりと進行する症状、または不確かな症状の場合に提供できます。これらのいくつかは、他の考えられる診断を除外するのにより適しています。特に慢性出血が疑われる場合、MRIは通常CTより優れています。さらに、MRIは、コース中に、血管の変化や腫瘍などの原因を特定してマッピングするためにも使用されます。
これについてもっと読む MRIまたはCT-違いは何ですか?
脳出血のOP
脳出血は、出血の場所と程度に応じて、さまざまな方法で治療されます。特定の薬物を投与することにより出血の経過に影響を与える可能性に加えて、脳神経外科手術が必要になる場合があります。
出血の場所は手術前に決定する必要があるため、手術前の画像診断は不可欠です。コンピュータ断層撮影は、損傷の詳細な画像をすばやく提供できるため、通常、脳出血の場合に使用されます。
脳のあざを外科的に取り除くには、常に頭蓋骨を開く必要があります。表面的な出血の場合、血液が蓄積した時点で頭蓋骨を開くだけで十分な場合があります。場合によっては、出血の原因を見つけて止め、最小限の侵襲性の手順で採血する必要があります。これは、ロボットまたは「手で"実行されます。個々のケースでどの方法が使用されるかは、出血の種類、外科医のスキル、および病院の設備によって異なります。
脳出血のために手術が必要な場合、通常は出血が発生してから72時間以内に行われ、関係者の予後を改善することができます。
このトピックのメインページは次の場所にあります。 脳出血の手術
いつ手術が必要ですか?
脳出血の手術は珍しいことではありませんが、すべての脳出血をそれ自体で手術する必要があるわけではありません。脳出血を手術するかどうかを決定するために使用される基準があります。いわゆる硬膜外出血は、脳の即時の緩和が保証されなければならないので、常に手術されなければなりません。そうしないと、つぶれたり、元に戻すことができない損傷の危険があります。
出血した動脈瘤(くも膜下出血)動脈瘤の外科治療の決定は個別に行われます。カテーテルを使用するオプションもあります(介入) 治療する。
硬膜下血腫は、頭蓋内圧が過度に高いという症状の兆候がある場合、または脳が閉じ込められている場合に外科的に治療されます。意識状態の悪化や関係者の志向も手術の代名詞です。
脳内出血の場合、それは常に個々の意思決定の問題です。操作を行うかどうかは、常に個別に考慮されます。
小脳出血は通常、手術を受ける可能性が高くなります。
脳室への広範な出血も手術の理由です。
手術なしの脳出血の治療法は何ですか?
外科的治療はすべての脳出血に意味をなすわけではありません。この場合、目的が異なり、脳出血の種類によって異なる保存療法が行われます。
重度の脳内脳出血は集中治療室で治療されます。通常、影響を受ける人は換気され、鎮静されます。あなたは痛みの治療を受け、監視されます。さらに、血圧は140 mmHg未満の収縮期値に設定されます。凝固のモニタリングは重要な目標です。さらなる出血を防ぐために、抗凝固薬は中止されます。必要に応じて、凝固因子を投与するか、凝固を阻害する活性剤の効果を打ち消す薬物を投与します。
別の重要な目標は、頭蓋内圧を下げることです。この目的のために、さまざまな治療オプションが使用されます。脳液または血液は、心室系の小さなチューブから排出されます。これは、外部心室ドレナージとして知られています。頭蓋内圧を下げるために薬を投与することもできます。
操作の期間
脳出血の場合の手術の期間は一般的に言えません。これにはいくつかの理由があります。脳出血は、1つは同じ手術ですべてが治療されるわけではありません。1つ目は性質が異なる場合があり、2つ目は範囲と場所も異なる場合があります。ただし、ほとんどの場合、数時間続く操作が想定されます。これらは非常に複雑な操作であるためです。
予報
脳出血の予後は、患者の現在の体質と全身状態、既存の危険因子、および出血のサイズ、場所、程度によって異なります。予後は軽度の出血ではかなり良好ですが、死亡率は(死亡)ICB全体で30〜50%。
特に、大規模な広範囲の出血、高齢、複数の危険因子を持つ患者は、一般的に予後不良です。
出血や二次出血を生き延びた患者でさえ、麻痺や言語障害などの永続的な損傷を被ることがよくあります。
脳出血後の生存の可能性は何ですか?
脳出血は生命を脅かす可能性のある非常に深刻な状態です。
脳出血の種類によって、生存の可能性は異なります。比較的予後が良い脳出血と予後不良な脳出血があります。したがって、一般的な生存確率は与えられません。
たとえば、脳内出血は高い死亡率と関連しています。患者の約半数は、出血後の最初の年に死亡します。一方、硬膜外血腫の予後は比較的良好で、生存率は70%です。生存の確率は、出血の種類、影響を受ける人の一般的な状態、および治療の成功に大きく依存します。
このトピックの詳細は次のとおりです。 脳出血のイベントで生存の可能性は何ですか、脳出血の結果は何ですか
今日の回復の可能性はどのくらい良いですか?
トピックの詳細を読む: 脳出血後に回復する可能性は何ですか?
回復の可能性という用語は、脳出血では非常に困難です。まず第一に、主な目標は、影響を受ける人々の生存を確保することです。これらは通常、生命を脅かす状態です。もちろん、同時に、結果として生じる損傷を防ぎ、影響を受けた人々が元の状態に戻るのを助けることを試みます。しかし、これは出血の程度とそれが引き起こした脳の損傷に大きく依存しています。
非常に広範囲の出血とそれに伴う脳の損傷は、通常、麻痺などの永続的な神経学的損傷を残します。しかし、リハビリテーションの対策を講じることで、被災者の状態を可能な限り改善しようとします。供給オプションは、神経および神経外科の専門センター、ならびに適応された神経リハビリテーションのため、非常に優れています。
子供の脳出血
一般的に、高齢者は統計的に統計的に子供よりも脳出血に苦しむ傾向があります。これは、減血薬の頻繁な使用と相まって、転倒する傾向の増加に関連しています。
しかし、子供たちは脳出血に苦しむこともあります。子供の脳出血の発生の理由は大きく異なります。転倒または頭蓋骨への過度の力に加えて、特定の臨床像も脳出血の原因となる可能性があります。
病的な血管構造に起因する脳出血は、しばしば小児期に発生します。先天性凝固障害による出血も同様です。
新生児、特に未熟児は、脳出血を発症するリスクが高くなります。脳出血の過程で起こる圧力の上昇は、乳児の接触によって引き起こされる可能性があります Fontanelles チェックされます。