突然の難聴

シノニム
難聴
engl。: 突然の難聴
定義
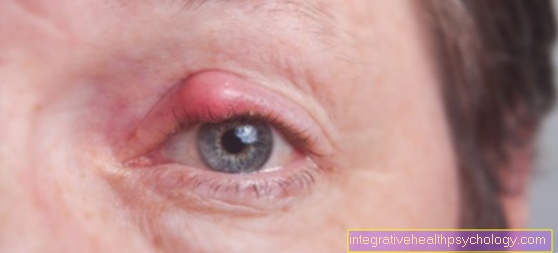
突発性難聴は、片方の難聴を伴う急性かつ突然の難聴であり、まれに両耳に発生します。難聴の重症度は、ほとんど目立たないものから完全な難聴までさまざまです。
疫学/頻度分布
ドイツでは約あります。 15.000-20.000 毎年難聴の影響を受ける人。女性と男性の両方が約同じくらい頻繁に影響を受けます。子供や青年がこの疾患にかかる頻度は低く、40歳以上の男性と女性が最も一般的な疾患グループを形成しています。
原因
原因を説明するには、症候性の突発性難聴と突発性突発性難聴を区別する必要があります。
デム 症候性の突然の難聴 腫瘍や神経損傷などの病因に基づくことができます。腫瘍の下で 聴神経腫 突然の難聴を引き起こす可能性のある最も一般的な良性腫瘍の1つ。それは、前庭蝸牛神経の神経鞘の異常増殖です。神経の圧迫は、難聴、めまい、不安定さ、目の震え、耳鳴りを引き起こす可能性があります。突発性難聴の大部分がそうであるように、発症が突然発生することは症状にとっては非定型です。
さらに 鑑別診断の原因突発性突発性難聴と区別されるのは:
- の病気 中枢神経系: 多発性硬化症、髄膜炎、酒の喪失
- 耳の病気:内耳感染症(迷路炎)、Barotrauma(環境内の圧力の極端な変化によって引き起こされる中耳または内耳の損傷)、 メニエール病、外リンパ瘻またはワックスによる外耳道の閉塞。
- 摂取 耳毒性薬抗生物質の選択方法。
- の意味での聴覚障害 ウイルス感染 (例:おたふく風邪、帯状疱疹、アデノウイルス)
- 心因性難聴 (通常は両側で発生します)
- 循環器障害 頸椎の椎体摩耗またはむち打ち後の難聴による頸椎への影響。
したがって、突然の難聴の原因はさまざまです。診断上、さらに重要なのは、起こり得る副作用と疾患の経過です。
チューブの扁桃腺が腫れている単純な風邪でも、チューブが詰まっているために中耳の換気障害につながり、難聴を伴う中耳炎を引き起こす可能性があります。
の 特発性突発性難聴 それに対するステップ 突然 数秒から数分以内に、痛みのない片側の難聴があります。これの原因はまだ明らかにされていません; 1つは内耳の循環障害を疑います。多くの場合、1つのポーズ ストレスの多い状況との関係 しっかり。
ストレスの多い状況では、体内でより多くのカテコールアミン(アドレナリン、ノルアドレナリン)が放出され、これらは血管収縮作用を持っています。ストレスの多い状況で難聴が疑われる 血管収縮による耳への二次的な血流低下。この説明的アプローチは、特に、バーンアウト症候群またはうつ病の状況で難聴に使用されます。両方の臨床像は、コルチゾンレベルの増加につながります。
コルチゾンは循環を中心とする効果があります。つまり、血管収縮は末梢で起こり、血管拡張は中心(重要な臓器)で起こります。耳への血流については、これはさらに減少することを意味します。
別の推測はそれです 突然の難聴と脳卒中の関連。場合によっては、突然の難聴が脳卒中の前兆である可能性があると考えられています。ただし、これはまだ確実に証明されていません。
突然の難聴の症状
通常、突然の難聴は1つの特徴です 耳。多くの場合、難聴/突然の難聴の直前に、患者は単調な口笛やハミングなどの長く続く音を知覚しました。 耳鳴り と呼ばれる。耳の痛みは、個々のケースで耳への圧迫感が報告されていますが、実際には突然の難聴では決して発生しません。同時 めまいの症状 時々発生することもあります(参照: 耳の病気によるめまい).
突然の一方的な 突然の難聴 いわゆる ダブルリスニング (ディプラクシス)だけでなく、しびれ感やしわくちゃな聴覚につながる。多くの人が突然の難聴を経験したことがなく、突然の片耳の聴力がまったくなじみがないため、突然の難聴の患者はほとんどが非常に怖がって不安になります。一部の患者では、片方の耳が突然失われると、体が両方の耳を閉じるため、転倒する傾向のある急性めまい症候群を引き起こします バランス測定 使用に慣れています。
治療
難聴の50%は最初の数日以内に解消されます。に 低い表現 したがって、症候性の突発性難聴の除外もしばしば 安静 待って見て。
その他の対策は、高濃度の全身または鼓室内対策です グルココルチコイドの投与 数日かけて。鼓室内投与では、グルココルチコイドはドラムケースを通して中耳に直接塗布されます。
伴奏としてよく使われるのは レオロジー療法 ペントフィキシリン。これは、血液の流量を促進します。
1つも使用されます 高圧酸素療法これは、免疫システムを強化することにより、自然寛解の可能性を高めることを目的としています。最後に、抗ウイルス薬の追加投与について検討する必要があります。
の 現在のガイドライン グルココルチコイドによる急性急性難聴療法の推奨 プレドニゾロンの大量投与 (250mg)または別の期間の合成グルココルチコイド 3日。必要に応じて、この治療を続けることができます。
投与が全身的であるか、鼓室内であるかは、患者と相談して主治医に任されている。内分泌学の観点から、グルココルチコイドの全身高用量投与は、3日間の治療後に減量する必要はありません。
彼らもそうです 副作用 現在の研究によれば、短期間の全身性高用量グルココルチコイド療法 無視する。対照的に、鼓室内への適用はしばしば痛み、わずかなめまい、時には鼓膜および中耳炎の穿孔さえも引き起こす。
しかしながら、治療延長の場合、鼓室内治療は合併症のない経過を示します。
期間
の期間 突然の難聴 非常に変化しやすく、突然の難聴の重症度に依存します。治療の開始は、突然の難聴の持続時間にも影響します。最初の症状と治療の開始の間で待機する時間が長いほど、予後は悪くなります。
患者の約半数では、症状が自然に改善し、突然の難聴は治療せずに治癒します(自然寛解)。難聴がごくわずかである場合、自然寛解が特に起こりやすくなります。長期的な損傷を避けるために、できるだけ早く医師の診察を受け、さらに治療を計画する必要があります。医師が軽度の突発性難聴(軽度の難聴を伴う)のみを診断する場合、患者の同意を得て自然寛解を数日間待つことができます。患者が難聴、耳鳴り、バランスの問題、および以前に損傷を受けた耳を持っている場合、これは推奨されません。これらの場合、予後は悪化し、治療が絶対に必要です。
難聴の治癒後、患者の3分の2はそれ以上の損傷を受けません。耳鳴りや難聴など、さまざまな重症度の永続的な症状はまれです。
診断
の診断 突然の難聴 専門家による 耳、鼻、喉のヒーラー 尋ねられる。これは最初に正確な患者調査(anamnese)特に苦情の種類、発生時期、既知の以前の病気、 循環器疾患 そして 神経疾患 尋ねられるべきです。その後、医師は最初に耳を外側から検査し、次に内側からいわゆる耳を通して検査します 耳鏡検査 キックオフ。ここで彼は耳とそれを追跡することができます 鼓膜 見ることができますラードプラグまたは鼓膜の炎症から上記の汚染を除外します。この領域が正常であれば、耳鼻咽喉科の医師は1つになります 聴力検査 実施する。 2つのテストは、伝導性障害を区別するのに非常に役立ちます(音は何らかの理由で、 外耳 ない 内耳 伝達されます)と感音障害(音は内耳に到達しますが、神経学的に変換されずansでもありません) 脳 合格しました)。
いわゆる ウェーバーテスト 音叉をたたいて振動させ、患者の頭の上に置きます。両耳で同じように聞こえれば、音の伝導障害でも音の感覚障害でもありません。それが音の伝導障害である場合、彼は病気の耳の音が大きく聞こえます。健康な耳の感覚神経障害の場合。リンネ実験は、2つの疾患の診断にも使用できます。ここでも、音叉が振動し、患者は耳介の後ろの骨に置かれます(乳様突起) セットする。患者は音が聞こえなくなるとすぐに信号を出さなければなりません。次に、医者は患者の耳の前で音叉を持ちます。音が聞こえない場合は、音の伝導障害があります。今日ではそれをスタンド 耳鼻咽喉科の医者 しかし、聴覚をテストするために利用できる診断用電子機器はまだたくさんあります。
いわゆる ジェレの試み 耳小骨の可動性を調べることができます。バルーンが外耳道に気密に配置され、音叉が患者の頭蓋骨に配置されます。バルーンを押すと、小骨が動き始めるか、減速します。患者が音叉によって生成された音を絶えず聞く場合、バルーンは作動しますが、それは病気の、付着した耳小骨チェーンです。ボリュームが変化すれば、病気はありません。疑われる患者を持つすべての患者に対して 突然の難聴 純粋なトーンしきい値聴力検査またはトーン聴力図が作成されます。ジェネレーターによって生成された高さの異なる純粋なトーンは、ヘッドフォンを介して各耳に別々に供給されます。これらのトーンは、最初は穏やかに、次にだんだん大きくなります。患者は最初の音が聞こえたらすぐにボタンを押します。制限は聴力閾値とも呼ばれます。この値は曲線に入力され、最後にポイントが相互に接続されます(聴力閾値曲線)。内耳が損傷した場合、曲線はより高い周波数で減少します。健康な耳であれば、曲線はほぼ直線になります。
もし 難聴 片方の耳で検出でき、少なくとも 30dB 連続3オクターブを超え、24時間以内に発生し、めまいやその他の難聴の考えられる原因が認識されない場合、突然の難聴の診断を行う必要があります。突然の難聴の他の多くの原因を除外するために、あなたは間違いなくもう一つ持っているべきです 血液検査 と 凝固パラメーター, コレステロール値 そして 炎症値 それぞれ。
自己免疫疾患の検査と磁気共鳴画像法を用いた放射線検査(頭のMRI)は、診断チェーンの後続のコースでのみ実行する必要があります。あ EKG または1つ 超音波検査 の ハート 内科病棟で、心血管疾患を聴覚障害の原因として除外することができます。
輸液療法
輸液療法では、医薬品有効成分が溶液に溶解されます。この溶液(輸液)は静脈に注入されるため、血液を介して身体の関連するポイントに到達します(例:突然の難聴の場合は内耳)
輸液療法ではさまざまな薬が使用されます。突発性難聴の治療に関するガイドラインでは、ドイツの耳鼻咽喉科の医師がグルココルチコイドを用いた注入療法を推奨しています (プレドニゾロン、メチルプレドニゾロン)抗炎症作用とうっ血除去効果があります。輸液療法は通常外来診療で実施でき、5〜10回の輸液があり、週末でも連続して次々に注射されます。セッションの継続時間は30〜40分です。グルココルチコイドを長期間使用すると、骨粗しょう症、筋肉の喪失、心理的変化(落ち着きのなさ、睡眠障害)などの副作用が発生する可能性があります。グルココルチコイドは血糖値を上昇させるため、糖尿病患者での使用は特に監視する必要があります。
輸液療法の別の形態は、レオロジー(=血流に関連する)療法です。この方法の目的は、内耳の血流を増やすことです。活性物質 ヒドロキシエチルスターチ (HES)は、ペントキシフィリンと同様に血流を増加させるこの効果があります 低分子量デキストラン (糖分子)。点滴でこれらの有効成分を使用すると、次の副作用が発生する可能性があります:かゆみを伴うアレルギー反応、頭痛、胃圧、排尿衝動、睡眠障害。
輸液療法におけるビタミンCの有効性は現在調査中です。ビタミンCが血流と炎症の治癒にプラスの影響を与えることがますます想定されており、日本での最初の研究では、ビタミンCの輸液療法後の聴覚感度の大幅な改善が示されています。 。この理論をさらに調査する必要があるため、現時点ではこの治療法を推奨することはできません。
結論として、他の治療法と比較した輸液療法の有効性は明確に証明されていないと言わなければならないので、法定健康保険会社は治療と使用される薬の費用をカバーしません。
トピックの詳細を読む: 突然の難聴の治療, 突然の難聴のコルチゾン
予防
の重要な予防策 突然の難聴 それらを引き起こす基礎疾患の治療で構成されています。の薬物設定 高血圧 の対応する薬物設定 糖尿病、凝固障害のある患者の抗凝固剤、ならびに コレステロール値 そして通常のストレスレベルを下げることは間違いなくここに向けられるべきです。
予報
突然の難聴の予後は比較的良好です。影響を受けた人々の80%では、突然の難聴の兆候が永続的な障害なしに完全に後退します。患者が若く、症状が軽いほど、完全に消散する可能性が高くなります。多くの場合、突然の難聴の治療をしなくても症状は後退しますが、軽度の症状が続くこともあります。現在のところ科学的な証拠はありませんが、予後の基準は治療が開始される時間でもあると想定されており、早期の治療が開始されるほど安価になります。
概要
ドイツでは約15,000〜20,000人が毎年難聴に苦しんでいます。主に40歳から男女両方の患者がいます。特徴として、突然の難聴の患者は片方の耳の突然の難聴を訴えます。めまいと耳への圧力が時々報告されます。痛みは事実上存在しません。また、耳の皮膚にふくらみ感があり、突然めまいがすることもあります。突然の難聴は、耳鳴りを引き起こす可能性があります(耳鳴り)目立たせる。血流の習慣の変化、血液凝固の増加、血栓の形成を伴う血液の肥厚および内耳の塞栓症は、突発性難聴の原因、ならびに感染性、腫瘍性、自己免疫性および外傷性の原因であると考えられています。血液の流速が変化すると、内耳の有毛細胞の供給が減少し、同時に難聴が発生します。耳鼻咽喉科の医師は、リンネとウェーバーの検査に加えて、聴覚障害の種類に関する情報を提供する診断基準として利用可能な多数の電子聴力検査を行っています。突然の難聴の多数のまれな原因の1つを除外するために、医師は、必要に応じて、その後の過程での頭部の磁気共鳴画像(MRI)を含む血液検査も実施する必要があります。症状が24時間以内に発生し、痛みがなく、他の聴覚障害の原因が見つからず、8オクターブを超える片耳で30 dBの難聴が証明された場合、突発性難聴の診断は確定と見なされます。
突然の難聴の治療は、正確な科学的証拠がなく、適切な治療を受けていない患者も同様に頻繁に回復するため、議論の余地があると見なされています。治療は、流速を回復させるはずの抗凝固薬による輸液療法と、必要に応じて血圧調整療法から構成され、抗炎症療法と局所麻酔薬を用いた変力療法も実施できます。
予防策として、疾患に付随して発生する主な疾患は停止し、薬物療法で治療する必要があります(例:高血圧、コレステロールのコントロール、血の薄化、糖尿病のコントロール、ストレスの軽減、運動)。
ほとんどの場合、難聴は症状を残さずに治癒します。これが投薬なしの場合にも当てはまるかどうかは議論の余地があります。予後は患者が若いほど良好であり、突然の難聴の兆候がより容易になります。患者の80%は、治療後に症状がなくなっています。
以前に難聴が絶対的な緊急事態であると考えられていた場合、治療ではより抑制されたアプローチがより適切であるように思われることが研究により示されています。ガイドラインによると、急性難聴は依然として迅速に治療する必要がありますが、予後の見通しが良好であるため、治療せずに放置したとしても、対応する治療がより重要になります。