再生不良性貧血
前書き
再生不良性貧血はさまざまな疾患のグループであり、その共通点は弱点です(不足)骨髄の血液細胞の産生低下につながります。これは貧血をもたらすだけでなく、赤血球の減少(赤血球)またはヘモグロビン値だけでなく、免疫細胞の欠損形成、特にいわゆる好中球顆粒球(好中球減少症)、ならびに血小板(血栓減少症)。 3つの名前付きセルグループすべてが影響を受ける場合、1つは1つについて 汎血球減少症。ほとんどの場合、原因は自己免疫疾患ですが、再生不良性貧血は化学療法や先天性疾患によっても引き起こされます。
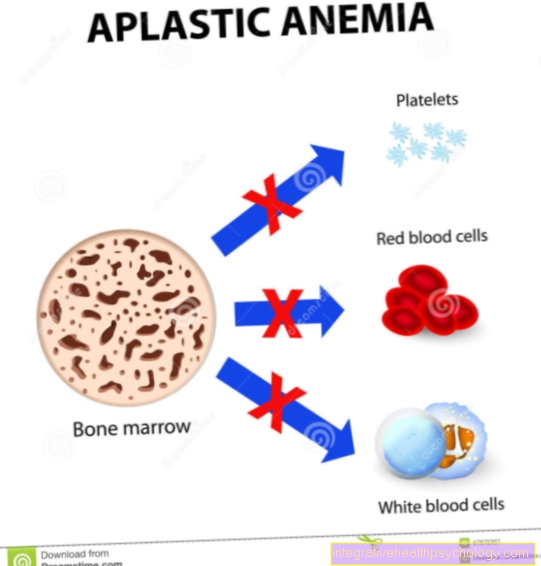
再生不良性貧血はどのように発生しますか?
再生不良性貧血は、汎脊髄症としても知られていますが、単一の疾患ではなく、骨髄の弱さのために最終的に血球の不十分な形成につながるさまざまな疾患と症候群のグループです。
このような骨髄不全の原因は、後天的形態がより一般的ですが、一般的に先天性または後天的である可能性があります。先天性の形態には、特にファンコニー貧血およびダイヤモンドブラックファン症候群が含まれます。他にもまれな酵素欠損があります。
後天性再生不良性貧血の主なトリガーは骨髄に対する自己免疫反応であり、その原因はしばしば決定できません。骨髄異形成症候群(MDS)などの他の血液疾患。
別の重要なトリガーは、特定の薬物、特に化学療法で使用される細胞増殖抑制剤であり、高用量で投与しなければならないことが多いため、骨髄に毒性をもたらします。まれに再生不良性貧血を引き起こす可能性のある他の薬物は、メタミゾール(ノバルギン)または神経遮断薬のクロザピンです。
化学療法後の再生不良性貧血
ほとんどの化学療法薬は、急速に分裂する細胞、主に癌細胞を攻撃することによって機能します。ただし、化学療法中に血液細胞が沈下するように血液細胞を形成する骨髄の幹細胞など、体内の他の細胞も攻撃されます。しかしながら、通常、骨髄は完全には破壊されず、治療の終了後に再生します。ただし、まれに、治療プロトコルによっては、化学療法後に骨髄が回復せず、再生不良性貧血が発生することがあります。
についてもっと読む 化学療法
メタミゾール後の再生不良性貧血(ノバルギン)
再生不良性貧血は、細胞障害性薬物とは別に、他の薬物によって引き起こされることもあります。重要な例として、メタミゾール(ノバルギン)や神経遮断薬のクロザピンがあります。骨髄不全は用量に依存せず、特定の物質に対する体の過敏症に基づいています。この副作用は非常にまれですが、特にこれらの薬物が初めてまたは高用量で投与される場合は、考慮する必要があります。
再生不良性貧血の症状
再生不良性貧血の症状は、それぞれの血液細胞の不足によって引き起こされます。血球には3つのラインがあります:
- 赤血球(赤血球)、主に酸素の輸送を担当
- 白血球(白血球)、免疫系の細胞
- 血小板(血小板)、 血液凝固システムの一部
赤血球が不足すると、全身の細胞にも酸素が供給されなくなります。主な結果は、脱力感、循環障害、青み、耳鳴りです。これは、いわゆる赤血球濃縮液の輸血により、臨界Hbレベルから治療されます。
白血球の欠乏は患者が主観的に気づくことはできませんが、形成不全の最も危険な影響です。これは主に白血球のサブグループである好中球によるものです。これらがない場合、好中球減少症が発生します。患者は、日和見病原体、つまり実際には比較的無害で、免疫系が弱い場合にのみ危険になる病原体から適切に保護されていません。通常の感染症は、非常に激しく、生命にかかわる場合もあります。
血小板欠乏症も最初は気付かないことがよくあります。不十分な凝固は、あざをより早く引き起こす可能性があります。ただし、血小板が非常に少ない場合は危険になり、危険な内出血を引き起こす可能性があります。
治療と対策
再生不良性貧血の治療は非常に複雑であり、そのような記事の範囲を超えます。治療の目的は、原因と闘うことにより再生不良性貧血を治癒することであり、原因に応じて担当医が個別に計画する必要があります。また、患者の年齢、疾患の重症度などの要因によっても異なります。 「最後の手段」は、骨髄移植としても知られている同種幹細胞移植です。ただし、この非常に効果的なオプションには多くのリスクが伴うため、経験豊富な血液腫瘍専門医が常にその使用を個別に検討する必要があります。
別の非常に重要な要素は支持療法であり、これには付随的かつ支持的な方法で実行されるすべての医療措置が含まれます。研究により、支持的措置は生存の確率を大幅に高めることができることが示されています。
再生不良性貧血の患者にとっては、ありふれた感染症でさえ、実際にはカビなどの比較的無害なものが生命に深刻な脅威をもたらすため、ここでの最優先事項は感染予防です。これには、特別な衛生管理、つまり定期的な手洗いや消毒、風邪との接触、病院内でのいわゆる逆隔離などに注意を払うことが含まれます。また、予防的な抗生物質を服用する必要があるかもしれません。さらに、「再生不良の食事療法」を遵守する必要があります。次に例を示します。
- 24時間以内に開封済みの食品を使い切り、それ以外の場合は廃棄する
- 皮をむくことができない生鮮食品はありません(特にサラダはありません!)
- 工業的に包装されていない食品を調理または調理する
- 生乳製品の消費なし
これらの措置は、すべての患者が完全に遵守する必要はありません。治療担当医師は常に詳細を決定する必要があります。
さらなる支援策は、血液製剤の輸血、骨髄の刺激、およびそれぞれの治療によって引き起こされる副作用の治療です。
再生不良性貧血の平均余命
平均余命はいくつかの要因に依存します。最初に、再生不良性貧血は3つの程度の重症度(中等度、重度、非常に重度)に分類できます。分類は異なる血球の数に基づいています。骨髄が作る血液細胞が少ないほど、病気は深刻になります。白血球に属する好中球の数と診断時の年齢が最も重要な予後因子です。かび(アスペルギルスなど)などの実際には無害な免疫防御システムがひどく損なわれているため、顆粒球の数が少ないことは予後不良の厳しい経過を示唆しています。しかし、疾患が軽度であれば、平均余命はほとんど制限されません。中等度から重度の経過の場合、他の手段で疾患を制御できない場合、最後の手段としていわゆる同種幹細胞移植(ASZT)を実施できます。この治療法は、患者の骨髄が破壊された後、1人のドナーによって置き換えられる非常に抜本的な方法です。 ASZTには多くの副作用があり、拒絶反応の場合には生命を脅かす可能性がありますが、再生不良性貧血の重症型もしばしば致命的です。
支援策、すなわち合併症の予防と治療も非常に重要です。ここでは感染予防が非常に重要ですが、出血や貧血も注意深く監視し、必要に応じて治療する必要があります。
回復の可能性は何ですか?
回復の可能性は、疾患の経過と重症度、および影響を受ける人の個々の体調と年齢によって異なります。一般的に、若い患者は古い患者よりも治療効果が高くなります。重篤な疾患の場合に幹細胞移植を行わなければならない場合、回復の可能性はこれに大きく依存します。家族からの適切な寄付で、病人の約80%が5年経ってもまだ生きています。寄付が血縁関係のないドナーからのものである場合、70%はまだ生きています。また、骨髄からの幹細胞移植は、末梢血からの幹細胞移植よりも優れた結果をもたらします。幹細胞移植が不可能な場合は、強化された免疫系抑制療法が用いられます。ここでの5年生存率は約80%であり、この治療では完全な治癒は行われず、症状の改善のみが達成されます。ほとんどいつものように、治療を早期に開始することは、病気の経過と回復の可能性にプラスの影響を与えます。ただし、再発、つまり治療が成功した後の新しい疾患遺伝子は珍しいことではないため、治療後も定期的に患者をチェックする必要があります。
上の記事も読んでください 幹細胞移植
再生不良性貧血は致命的ですか?
はい、再生不良性貧血は生命を脅かす急性疾患です。治療せずに放置すると、成人の70%で致命的です。再生不良性貧血は、すべての異なる血液細胞の欠如によって特徴付けられ、特定のレベルから、これはもはや生命と両立できなくなり、特に深刻な感染症および激しい出血がここで問題になります。できるだけ早く、できれば血液学の専門センターで治療を開始することがさらに重要です!
白血病と再生不良性貧血
特に、ファンコニー貧血などの特殊な先天性形態の場合、DNA修復システムに変異が生じ、骨髄異形成症候群やある種の急性白血病(AML)などの他の血液腫瘍性疾患が再生不良性貧血から発症する可能性があります。再生不良性貧血のために、これは血液細胞が由来する骨髄幹細胞の悪性変化につながります。これにより、未成熟で機能しない血液前駆細胞が血液中に放出されます。
一方、攻撃的で高用量の化学療法剤は急性白血病にも投与され、これは前述のように、まれに再生不良性貧血を引き起こす可能性があります。
さらに詳しい情報
- 貧血
- 骨髄
- 赤血球
- 血栓減少症
- 自己免疫疾患
- 化学療法
- メタミゾール
- 同種幹細胞移植(ASZT)
- 血液学