前立腺がん
前書き

前立腺がんは一つです 悪性腫瘍前立腺の組織から発生します。置く 男性の最も一般的なタイプの癌 そして、 男性の癌関連死因の第3位。この病気の発生率は 年齢 継続的に。これは前立腺がんの特徴です 遅い成長これは、早期治療で回復する可能性が高いことに関連しています。病気の後期には、腫瘍が形成されます 転移 に 骨 そして リンパ節 でる。
まで 90% すべての前立腺癌の中で発生します 腺の外側の部分 したがって、日常の検査で使用できます。 デジタル直腸検査 (DRU)は主に審査官によって感じられます。
区別する さまざまな形 前立腺がん。定期検査の腫瘍 手探り または イメージング手順 見られ、手段 生検 確保された 人は話す 明白なまたは臨床の前立腺がん.
腫瘍です 利用可能しかし彼の生涯の間 知られていない です、それは 潜在性前立腺がん。これは通常、剖検時、つまり死亡後の検査です。
研究では、 潜在数 非常に前立腺がん はるかに高い マニフェストのそれよりもです。のグループで 80年以上 たとえば、前立腺がんの発生率は 60%.
それはまだあります 偶発的な前立腺がんこれは他の調査で偶然発見されたものです。これの例は、前立腺からの組織の除去によるものです 良性前立腺肥大病理学者はその後、癌腫を決定します。
から 潜在性前立腺がん すでに話していれば 体の他の部分への転移 標準的な検査では実際の腫瘍が発見されずに発生します。
原因
の 正確な起源 前立腺がんの 最終的には明らかにされていない。しかし、さまざまな要因が疾患の発症に役割を果たす可能性があるという証拠があります。一つには、それは 遺伝的要因 前立腺がんの発生を促進します。という事実 異なる集団は異なる頻度分布をグループ化します です。たとえば、着色されたアメリカ人はアジア人よりもかなり可能性が高いです。もあります 家族その中で 前立腺がん 頻繁に発生します。 1度近親者が病気の場合、個人のリスクは最大2倍増加します。
さらにその証拠があります ホルモンの影響 前立腺癌の発症を促進することができます。彼らは遊ぶ 男性ホルモン、 そう アンドロゲン、重要な役割。男性が 去勢後 明らかに 低リスク この状態のために持っています。それも縮小しています 前立腺 そしてしばしば 腫瘍 これらのホルモンが不足している場合は、治療にもよく使用されます。
最後に、少なくとも さまざまな環境影響 前立腺癌の発症に影響を与えるため。それも 栄養 これまでに影響がありました 物議を醸す.
症状
前立腺がんには早期警告の兆候はほとんどありません。通常、関連する特定の症状は進行した段階でのみ現れるため、定期的な検査への定期的な参加が非常に重要です。
腫瘍が依然として前立腺に限局しており、尿道を圧迫している場合、排尿の問題が発生する可能性があります。これらには、例えば、弱められた尿の流れ、増加した夜間排尿および排尿が含まれる。ただし、これらの症状は良性の前立腺肥大によっても引き起こされます。
腫瘍が成長し続けると、尿中に血液が見つかり、尿閉が起こります。これは腎臓に戻り、さらに腎臓の合併症を引き起こす可能性があります。前立腺癌が臓器被膜を突破すると、通常、この領域に痛みが生じます。腫瘍が十分に大きい場合、便秘などの便の異常(便秘)または便中の血液。
勃起不全の出現または急速な悪化(勃起不全)45歳以上の男性でさらに明確にする必要があります。前立腺がんは、その原因となる神経を圧迫することがあります。
転移を伴う進行した段階では、症状はほとんど影響を受ける臓器系に依存します。リンパ節転移はリンパ液の流れを妨げる可能性があり、これにより、たとえば脚にリンパ液が蓄積する可能性があります。骨転移は、主に背中、腰、骨盤および大腿部の痛みを引き起こします。しかし、過度の力を必要とせずに骨折を引き起こす可能性もあります。
進行性前立腺がんの一般的な症状は、疲労感、疲労感、食欲不振、発熱、不要な体重減少、寝汗の増加です。
これに関する私たちの記事も読んでください 前立腺がんの末期は何ですか?
早期発見
前立腺がんは非常に遅くまで特定の症状を引き起こさないため、定期的に予防検査に参加することが重要です。
これらの1つは直腸指診(DRU、前立腺検査)、検査者は患者の肛門を通して指で前立腺の異常を感じようとします。前立腺がんは腺の外側から発生することが多いため、触診検査も多くの場合成功しています。
経直腸的超音波もあります(トラス)プローブが肛門から挿入され、前立腺の状態をよりよく評価します。
そして最後に重要なことですが、いわゆるPSA値(腫瘍マーカー)が血液から決定され、前立腺疾患の可能性に関する情報を提供します。
このトピックの詳細については、次を参照してください。 前立腺がんスクリーニング:いつ?誰のため?手順!
診断
前立腺癌の診断を最終的に確認するために、生検、つまり前立腺から採取したサンプルが必要です。これは、変性した細胞について顕微鏡で検査されます。これは、DREの触覚所見が異常である場合、PSA値が4ng / mlを超える場合、またはPSA値の急激な増加が観察される場合に実行されます。生検中、10〜12個の組織サンプルがTRUSの制御下で前立腺から採取されます。すべては患者にとって無痛で起こります。
取り除かれた材料は、病理医によって処理され、がん細胞が検査されます。そして最終的に腫瘍のタイプと悪性度などを決定します 悪性腫瘍、グリーソンスコアによるいわゆるグレーディング。
あなたは下記にもご興味がおありかもしれません: PSA値
グレーディング/グリーソンスコア
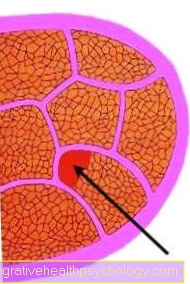
で 格付け それについてです 悪性度評価 腫瘍細胞。病理学者は 健康な細胞からの腫瘍細胞の逸脱 前立腺とそれに割り当てます 規模 と、いわゆる グリーソンスコア.
区別は 高度に分化した細胞それは比較的 健康な組織とほとんど違いがない そして 低分化細胞、 それ 高度の変性 示す。
グリーソンスコアを使用して、 変性の程度 定量化。個々の腫瘍細胞について、病理医は 1 ために わずかに逸脱している細胞 一つまで 五 ために 非常に変性した細胞 許して。これが起こります 大きく影響を受けた2つの組織サンプル 前立腺からと個々の値が一緒に追加されます。の 最低値 したがって、グリーソンスコアは 2 (1 + 1)、 最高 それに応じて 10 (5 + 5)。この分類は さらなる治療のために極めて重要な.
病期分類/ TNM分類
病期分類とは、腫瘍の範囲を決定することです。これは、TNMシステムを使用して分類されます。 「T」は実際の腫瘍のサイズを表し、「N」はリンパ節の浸潤(英語。ノード)および転移の場合は「M」。
T0は正式には存在しない腫瘍を表し、T1は臨床的に認識できない前立腺癌を表し、T2は前立腺に限局している前立腺癌を表し、T3はすでに臓器被膜を破った前立腺癌を表し、T4はすでに隣接している前立腺癌を表す臓器に影響を与えた。
リンパ節転移の場合は、転移なし(N0)と骨盤領域の局所リンパ節の関与(N1)のみが区別されます。
転移は、転移なしのM0および既存の転移のM1と同様に分類されます。
それぞれの文字の後のXは、このパラメーターを詳細に評価できなかったことを意味します。
他のサブカテゴリもありますが、この大まかな区分は最初の方向付けには十分です。
この分類はまた、前立腺癌のさらなる治療にとって極めて重要です。
また読む: 前立腺癌の治療法の可能性は何ですか?
演出
等級付けと病期分類が行われ、PSA値が決定されると、前立腺癌は、同様の予後でさまざまな病期にさらに要約できます。
よく使用される分類は、UICC(ユニオンインターナショナルガン)。 I期は、前立腺に限局し、リンパ節転移または転移がなく、グリーソンスコアがかなり低く(最大6)、PSA値(10 ng / ml未満)である前立腺癌を含みます。
II期には、前立腺に限局し、リンパ節転移も転移もないが、グリーソンスコアとPSA値が著しく高い前立腺癌が含まれます。
III期は臓器被膜を突破した前立腺癌であり、IV期には最終的に、すでに隣接する臓器またはリンパ節に影響を与えたか、転移した腫瘍が含まれます。
病期によって、最終的には数年以内に前立腺癌で死亡するリスクが高まりますが、治療法の選択は通常、腫瘍の病期によって異なります。
以下をお読みください:前立腺がんの病期は何ですか?
ガイドライン
の 科学医学会のワーキンググループ (ショート: AWMF)という組織です ガイドライン 最も多様な臨床写真を掲載しています。これは 意思決定において医師に付き添う あなたの患者の治療に関して 助けて。ガイドラインは、 研究の現状 そしてのために より安全 医学と患者のためのケア。前立腺がんに関する現在のガイドラインもあります。ここでは、初めて出現した非転移性前立腺癌と再発または転移性前立腺癌との間で基本的な区別がなされています。
の患者のために 非転移性がん 来る 治療薬、問題のある治療法の選択肢です。一方で、これらは OP (根治的前立腺切除術), 放射線療法 そしてその アクティブな監視 (アクティブな監視).
要件 この治療オプションの選択のために、アクティブモニタリングは、 10 ng / ml未満のPSAレベル、a 6未満のグリーソンスコア または 腫瘍ステージT1またはT2a。 これらの患者では PSAレベルは3〜6か月ごとに再度チェックされます と DRU 実施した。
高齢者で の治療概念を参照することもできます 長期観察 (注意深い待機)スキップします。これは、症状が発生した場合にのみ、疾患の経過に介入します。
の ローカル限定 前立腺がんは持続する可能性があります 運用または とともに 放射線治療 扱われます。両方の手順は ほぼ同等 個々のケースで慎重にチェックする必要があります。
患者さんのために ローカルに進んだ、すなわち。 転移性 前立腺がんは両方に発生します 外科および放射線療法 問題です。ここでも、患者はそれぞれの場合の両方の手順について通知され、それぞれの長所と短所を考慮して、専門家と一緒に追加の治療オプションを決定する必要があります。
です 治癒的治療はもはや不可能です、ガイドラインに従ってください 緩和療法の選択肢 問題です。一方で、これらは ホルモン除去療法 そしてその 注意深い待機どこだけ 症状に依存 介入は緩和的意図で行われます。ホルモン除去療法では、時間間隔はさらに悪化することなく延長されますが、全生存に関するデータはまだ不明です。いずれの場合も、患者は両方の選択肢について通知を受ける必要があります。
OP
の中に 手術療法のオプション それについてです 根治的前立腺切除術 (RPE).
の 前立腺 (前立腺) 完全に切り取る (切除)、ほとんども 両方の精嚢 そしておそらくまた感染した リンパ節 すぐ近く(局所リンパ節)。
がある 異なる外科的処置。手順は両方することができます 胃を通して (恥骨後RPE) と同様 ダムから (会陰RPE)作ることができます。さらに、 開いた そしてその 腹腔鏡 または 低侵襲 OPは区別されました。の 低侵襲 手順には、 切断領域が少ない したがって、傷のエッジが少なくなります。素晴らしい 不利益 ただし、オープンプロシージャと比較すると、 近接したリンパ節のみ することができます。
しかし、前立腺では、 尿道の一部も切り取ります。これは再び縫合されますが、しばしば最初にリードします 失禁。これがどのくらい続くかは、一方では手術自体に依存しますが、患者が持ってくる要因にも依存します。 場合によっては、すぐに完全に消えるか、数週間以内に消える、しかしこれは 一生 持続する。
手術に起因する可能性がある別の合併症は、 けが それらの いらいらさせるそれのために 勃起 責任があります。その後、最悪の場合、 勃起はもはや不可能ですただし、クライマックスを持つ能力は影響を受けません。神経の手術 掛かる とても 外科医のスキルと使用する技術について。近年、「のプロセス神経温存技術「施行され、この点でより良い結果をもたらすかもしれません。
あ 化粧品の副作用 この操作は、 外肢を短くする 終わり、一部の被害者もそうする 精神的に 手術後 問題 準備します。
すべての複雑さにもかかわらず、しかし、 根治的前立腺切除術 の 選択の方法 限局性癌を治すことができるように。ただし、決定は常にケースバイケースで行われ、支援的なアドバイスが必要です。