膵臓の機能
前書き
膵臓(膵臓)は腺であり、その微視的構造とその機能の両方の観点から2つの部分に分けることができます。
外因性の部分は消化酵素の生産に責任があり、内因性の部分はさまざまなホルモンの生産に不可欠です。
膵臓の構造
膵臓の重さは約50〜120グラム、厚さは1〜2センチ、長さは14〜18センチです。膵臓を外側から見ると、大きく3つの部分に分けることができます。
- 膵臓の頭
- 膵臓の体
- 膵尾
消化液は小さなもので構成されています(外分泌)膵臓の中央で結合して大きな排泄管を形成する細い管に分泌物を放出する腺小葉が生成されます。この管は十二指腸で終わります。インスリンや他のホルモンを産生する約150万の小さな膵島細胞グループ(内分泌部分).
膵臓の位置
膵臓は上腹部の後ろにあり、 大網嚢。これは、胃、小さな腹膜、肝臓、膵臓、脾臓に囲まれた上腹部の小さな空間です。
膵臓はほぼ腹部を横切って位置しているため、反対側の脊椎の前で「交差」します。この場所は、たとえば自転車のハンドルバーに落ちた場合など、膵臓に頻繁に怪我をする可能性があるため、これは特に重要です。
膵臓は2つの主要なタイプの酵素とホルモンを産生します。これらの2つのタイプは、膵臓の異なる部分によって生成されます。
これらの製品は、外分泌部分から小腸に運ばれ、内分泌部分から直接血中に放出されます。
消化酵素を外分泌部分に輸送することを可能にする膵臓の管は、小腸の上部ではなく十二指腸で終わります。そこでは通常、胆嚢の管と一緒に終わります。
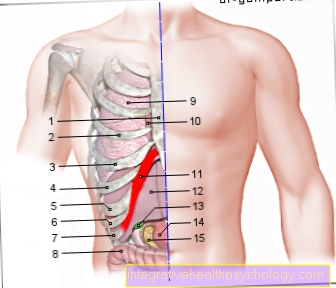
膵臓のイラスト
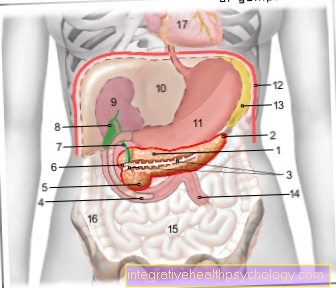
- の本体
膵臓-
コーパス膵炎 - のしっぽ
膵臓-
Cauda pancreatisauda - 膵管
(メイン実行コース)-
膵管 - 十二指腸下部-
十二指腸、劣ったパー - 膵臓の頭-
頭の膵炎 - 追加
膵管-
膵管
副神経 - 主胆管-
総胆管 - 胆嚢 - Vesica biliaris
- 右腎臓- レンデクスター
- 肝臓 - ヘパー
- 胃 - ゲスト
- ダイヤフラム- ダイヤフラム
- 脾臓- シンク
- 空腸- 空腸
- 小腸-
腸のテニュエ - コロン、上行結腸-
上行結腸 - 心膜 - 心膜
Dr-Gumpertのすべての画像の概要は次の場所にあります。 医療イラスト
膵臓の外因性部分
膵臓の外因性部分(膵臓)は、消化酵素を生成するために使用されます。
ここでは、消化酵素、水、イオンからなる1.5〜2リットルの分泌物が毎日生成されます。
これは小さな実行通路を通過して主排出通路に入る(膵管 -膵管)、十二指腸と呼ばれる小腸の一部にぶつかります(十二指腸)、開きます。
膵臓によって生成される酵素は、食品の3つの主要な成分を分解するために使用されます。
- リパーゼは脂肪を分解するために使用されます
- アルファアミラーゼ(唾液にも存在)は炭水化物を分解するために使用されます
- タンパク質を分解するのに役立ちます
- トリプシノーゲン
- キモトリプシノーゲン
- エラスターゼ
これらの酵素の多くは、膵臓ではまだ不活性な形になっています。それらは小腸に到達した後にのみ活動的になります。これは、膵臓を自己消化から保護するのに役立ちます。
あなたは下記にもご興味がおありかもしれません: 人体の酵素の仕事
膵臓の内因性部分
内因性の部分は、膵臓組織の部分に関する限り、少数派を構成します。それはいわゆる ランゲルハンス島これは主に 細胞, B細胞 そして Dセル で構成されます。
ここで膵臓ホルモンが生成され、血液中に直接放出されます。
- ランゲルハンス島の約20%を占めるA細胞はグルカゴンを産生します
- 約75%を占めるB細胞はインスリンを産生します
- 残りの5%は、ホルモンのソマトスタチンを生成するD細胞で構成されています
- 膵臓ポリペプチドを合成するPP細胞は非常に小さな割合を占めています
膵臓の機能
膵臓には、互いに区別しなければならない2つの重要な機能があります。一方ではそれは最大かつ最も重要な消化腺であり、他方ではそれはホルモンインスリンを介して血糖値を調節します。
消化腺として、膵臓は約1.5リットルの消化液を生成します( 膵液 専用)。このジュースには、人体が必要とする物質が含まれています
- 炭水化物
- 脂肪と
- 白身
食品中に発生し、ますます小さな断片に分解される、つまり消化される。これらの物質は消化酵素とも呼ばれます(アミラーゼ、リパーゼ、プロテアーゼ)。膵臓は消化液を排出管から十二指腸に直接放出するため、膵臓のこの機能は「外分泌"(腺から外側に分離)。
この外分泌腺機能に加えて、膵臓には内分泌腺成分もあります。内分泌とは、何かが管なしで直接血中に放出されることを意味します。膵臓では、臓器の約2%が内分泌機能を果たしています。膵臓のこれらの部分は、内分泌細胞が島の形で一緒にグループ化され、膵臓ホルモン、例えばインスリンを産生するため、「ランゲルハンス島」とも呼ばれます。膵臓のこの部分は、特に炭水化物が豊富な食品を摂取した後、ホルモンを放出することによって血糖値を調節します。
ホルモンのインスリンとグルカゴンの産生により、膵臓は血糖値の調節において中心的な役割を果たします。ここでの流行語はブドウ糖です。これは、体のエネルギー供給にとって重要な(最も重要ではないにしても)基質です。
ホルモンのグルカゴンは、血中のブドウ糖の供給を確実に増加させます。たとえば、肝臓や筋肉では、新しいブドウ糖が生成されることを保証します(糖新生)およびグルコース貯蔵は、個々のグルコース分子の放出によって分解されます(グリコーゲン分解)。これは、体がエネルギーを必要とするときに特に必要です。
グルカゴンの拮抗薬はインスリンであり、これも膵臓によって産生されます。その機能は、ブドウ糖が血液から細胞に吸収され、代謝されるか、店に保管されることです。インスリンは、食物が消費された後にますます生成されます。これは、特に大量のブドウ糖が食物と一緒に漂着するためです。
消化液とホルモンは、主に互いに独立して生成されます。これは、何らかの理由で膵臓に損傷が生じた場合、膵臓の両方の機能が互いに独立して破壊される可能性があることを意味します。
これについても読むことができます:
- 膵臓の機能
- 膵臓酵素
消化における膵臓の役割
膵臓による消化液の放出は、食物摂取によって刺激されます。自律神経系は、胃壁が充填物を通して拡張し、膵臓を活性化することによって反応するときに食物摂取を識別します。さらに、セクレチン(十二指腸から)などのさまざまなホルモンが消化液の放出を引き起こします。
膵臓自体には、膵液を構成する物質(酵素)がいわゆる前駆体として貯蔵されています。これは、彼らがまだでんぷん、タンパク質、脂肪を分解できないことを意味します。それらが排泄管を通して膵臓から放出された後にのみ、これらの物質はそれらの目的地である小腸で効果を発揮します。
消化液の組成は、消費する食品の種類によって異なります。たとえば、非常に脂肪の多い食品が消費されると、より多くの脂肪分解酵素(いわゆる リパーゼ)リリースされました。
これらの酵素がないと、食品成分は適切に分解されず、腸によって血流に吸収されません。これにより、消化されていない食物が腸内をさらに移動し、ガスと下痢を引き起こします。
さらに、栄養素の吸収の欠如は、体重減少、ビタミンの不足、臓器の機能障害などのさらなる症状につながる可能性があります。
血糖調節における膵臓の役割
膵臓の2番目の機能は血糖値の調節であり、炭水化物が豊富な食品を摂取すると介入します。血糖値の上昇に応じて、膵臓のB細胞はインスリンを放出します。これは、血糖値を下げることができるのは体内で唯一のホルモンだからです。
インスリンは砂糖、特にブドウ糖を可能にします(グルコース)血液から体のさまざまな細胞に吸収される可能性があります。デキストロースは、体内のすべての細胞にとって最も重要なエネルギー源です。
特に肝臓や筋肉の細胞は、短時間で大量の糖分を吸収することができます。そこで砂糖は貯蔵されるか、直接エネルギーに変換されます。
対照的に、血中の血糖値が急激に低下すると、膵臓のA細胞がホルモンのグルカゴンを放出します。グルカゴンは肝臓に糖分貯蔵を放出させ、血糖値を上昇させます。したがって、体細胞にはブドウ糖が供給され続け、それらの機能を維持するのに十分なエネルギーが得られます。
このトピックにも興味があるかもしれません: 低血糖症-血糖値が低い場合はどうなりますか?
膵臓機能のサポート
消化管の病気や膵臓の機能をサポートするために、忍容性の高い食事や軽食が推奨されます。低脂肪および低炭水化物の食事は膵臓を和らげます。一方、食物繊維は、さまざまな健康増進特性を持つ難消化性食品成分ですが、過剰になると鼓腸や消化不良を引き起こす可能性もあります。
また、血糖値をできるだけ一定に保ち、血糖値が急激に上昇しないようにすることも役立ちます。これは、たとえば、お菓子などの単糖を含む食品の代わりに全粒穀物製品を使用することで実現できます。
膵臓の機能をサポートするための最も重要な手段は、アルコールを控えることです。すべての膵炎の約80%は、過度のアルコール摂取の結果として発生します。急性または慢性の消化器系の問題の場合、酵素サプリメントは、消化のために不足している酵素を提供することにより、膵臓をサポートするのに役立ちます。
苦い物質を含むいくつかのお茶、植物、ハーブは消化を刺激すると言われています。基本的には、バランスの取れた通常の食事をとり、十分に運動することをお勧めします。
膵臓の機能をどのように刺激できますか?
膵臓の明らかな機能不全を完全に補うことはできません。ただし、生活を楽にするためにできることがいくつかあります。
- よく噛んだ食べ物(少なくとも40回噛んだもの)は、唾液に含まれる酵素によって口の中ですでに事前に消化されており、膵臓への負担が少なくなります
- いくつかの少量の食事は、一度に膵臓の仕事が少なくなることを意味します
- 消化しやすい食物繊維がリパーゼ分泌を刺激します(脂肪消化酵素)
- 低脂肪食とアルコールの回避、そして多くの添加物を含む完成品は膵臓を和らげます
- 口の中の苦い物質は、消化が刺激され、膵臓も刺激することを確実にします。苦味物質が豊富なのはzです。 B.グレープフルーツ、チコリ、アーティチョーク、タンポポ、特別な苦い栄養補助食品。
- 膵臓の酵素は、酵素製剤に置き換えることもできます。これには、天然製剤と高用量薬の両方が存在します。
膵臓の機能をどのようにテストできますか?
消化に直接関与している膵臓の活動が不十分な部分は、多くの場合、単純な苦情によって特定できます。消化液が少なくなるため、消化が悪くなります。その結果、特に大きくて脂肪が多くタンパク質が豊富な食事をした後は、膨満感、鼓腸、ぬるぬるした脂肪質の便が出ることがよくあります。このような機能不全が疑われる場合は、診療所または病院で便のサンプルを採取することができます。
これは、膵臓によって生成され、消化後に排泄される酵素エラスターゼについて調べられます。便に含まれるエラスターゼが少なすぎる場合は、膵臓の活動が不十分である可能性があります。あるいは、スツールの脂肪含有量を調べることもできます。ここでは経験則が適用されます。スツールに含まれる脂肪が多いほど、膵液による消化が少なくなります。
トピックの詳細を読む: 活動不足の膵臓
膵臓の血球数
膵臓の疑わしい病気に応じて、異なる血中値が決定されます。
膵臓の急性炎症(急性膵炎)通常すべての炎症過程で増加するC反応性タンパク質(CRP)だけでなく、酵素のリパーゼ、エラスターゼ、アミラーゼも測定しました。
これらの消化酵素は膵臓の外分泌部分によって生成されるため、臓器の炎症の優れた測定パラメーターとして機能します。
1日あたり50〜80グラムのアルコール消費量で、炭水化物が不足しているトランスフェリン(CDT)、それでそれはアルコール依存症の良いマーカーです。ただし、この値は、原発性の安価な肝硬変または肝細胞癌でも増加する可能性があります。
膵臓の外分泌部分が十分な酵素を生成できなくなったとき(外分泌膵臓機能不全)、便中のこれらの酵素の割合も減少します。したがって、疑いがある場合は、便中のエラスターゼが決定されます。
内分泌膵臓の働きが低下している疑いがある場合(内分泌膵臓機能不全)、グルカゴンとインスリンは血中で測定されます。原則として、同じ診断が真性糖尿病の診断に使用されます。インスリンだけでなく、血糖値も測定されます。最終的には絶対的なインスリン欠乏症である1型糖尿病と、相対的なインスリン欠乏症である2型糖尿病を区別する必要があります。
膵臓と糖尿病
糖尿病の場合(糖尿病)は、この病気に典型的な血液の「低血糖症」に対する(相対的な)インスリン欠乏症です(高血糖) 責任者。 D細胞によって産生されるソマトスタチンの機能は、主にグルカゴンやインスリンを含む他の多くのホルモンの産生と放出を阻害します。また、膵臓が産生する消化酵素の分泌を阻害します。
1型糖尿病は、体自身のインスリン産生細胞に対する免疫系の抗体(いわゆる自己抗体)によって引き起こされます。これは、体自身の免疫系が未知の理由でこれらの膵島細胞を破壊することを意味します。そのため、膵臓はインスリンをまったくまたは非常に少なく生成することができません。このタイプの糖尿病は通常、小児期または若年成人期に診断されます。特徴的な症状は
- 減量
- 絶え間ない喉の渇き
- 頻尿
- 無力と
- 倦怠感
膵臓の他の機能は、1型糖尿病では影響を受けません。これは、不足しているインスリンのみが1型糖尿病の治療のために人工的な形で供給されることを意味します。これまでのところ、この形態の糖尿病を治療する治療法はありません。
2型糖尿病では状況が異なり、十分なインスリンが利用可能ですが、これは標的の場所である体細胞ではもはや適切に機能しません。対応する受容体がもはやそれらの標的ホルモンに反応しないので、いわゆるインスリン抵抗性について話す。最初、膵臓はインスリンの産生を増加させることによって反応しますが、ある時点で、血糖値を制御するのに十分なインスリンを産生することができなくなります。次に、2型糖尿病について話します。
消化機能を果たす膵臓の外分泌部分の病気は、ごくまれに真性糖尿病の発症の原因となる可能性があります。
このトピックにも興味があるかもしれません: 糖尿病の食事療法