心電図
定義/紹介
EKG(= 心電図)すべての心筋繊維の電圧の合計を記録するため、心筋機能の評価に使用されます。
心拍数と心拍数に加えて、心筋の個々の部分の機能不全も検出できます。すべての心臓の作用の前には電気刺激があり、通常は洞結節で始まります。ここから、既知のスキームに従って、興奮が心筋のすべての細胞に広がります。
これにより、心臓の活動の繰り返しの図が作成され、この図の変化により、起こりうる機能不全について結論を出すことができます。
EKGはますますコンピュータープログラムによって評価されています。それにもかかわらず、医師による手動の評価は、今日でもまだ必須ではありません。

関数
の EKG を評価するための非侵襲的で反復可能な方法です 心機能オン。
次 リズム, 心拍数 そして ロケーションタイプ の機能 アトリア-と- チャンバー 読んでください。
それを通して可能です EKG 1 心臓発作、 1 A.Vブロック, 不整脈 または1つ 肥大 心筋の(心筋の肥厚)。あなたもすることができます の炎症 心嚢 (心膜炎)、の 心筋 (M.心筋炎)および 電解質の不均衡 変更されたECG画像で認識できます。
実行

基本的に、心電図は 定期検査;ほとんどすべての一般開業医または 心臓専門医、そしてすべての病院がEKGを実行することができます。さらに調査は完璧です 無痛 そして通常原因 まったく問題ありません.
まず、患者は横になって 完全に胴を取り除いた、靴やストッキングなしで、 ラウンジャーでリラックス。筋肉の緊張が誤ったECGにつながる可能性があるため、できるだけ快適でリラックスした姿勢を見つけることが重要です。また、興奮や寒さなどによる筋肉の振戦を避けることも重要です。
次のステップでは、医療支援スタッフがもたらす 上半身、腕、足首に10個の電極 オン。特定の状況下では、非常に毛むくじゃらの男性の胸の毛を剃る必要があります。さもないと、導電性が制限される可能性があります。上半身の粘着電極とは対照的に、腕と脚にはいわゆるクランプ電極が使用されます。次に、適切なケーブルが個々の電極に接続され、ECGデバイスに接続されます。
今患者は できるだけ静かに横になる;動き、咳、しゃっくりだけでなく、特に深い吸入も結果を偽造する可能性があります。したがって、パーキンソン病などの不随意振戦を引き起こす疾患は、ECGを解釈するときに考慮に入れられる必要があります。
デバイスはボタンを押すだけで内部に書き込みます 少ない分 心電図。場合によっては、たとえば、電極が最適に配置されていない場合や、皮膚接触が不十分な場合は、手順を繰り返す必要があります。
意味のあるEKGが書き込まれた後、医療関係者は電極とケーブルを取り外します。原則として、粘着電極は簡単に取り外せ、皮膚への刺激はほとんどありません。
投資する
意味のある心電図を取得するには、電極を適用するときにいくつかの点を考慮する必要があります。に より良い導電性 彼らはしばしば行われます 水 または 消毒剤 保湿。
原則として、 両前腕の電極、およびその両方 足首 作成した;次に、 6つの胸壁電極。今日では一般的です 粘着電極 利用した。古い病院や医療現場では、いわゆる吸引電極がまだ使用されており、患者の皮膚に自動的に吸引されます。
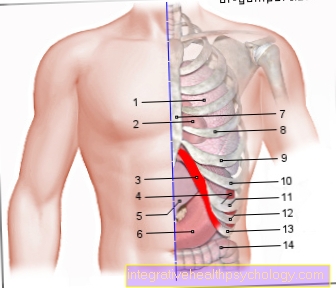
標準化のために、6つの胸壁電極にはそれぞれ名前があります。
- V1:第4肋間腔の胸骨の右側
- V2:第4肋間腔の胸骨の左側
- V3:V2とV4の間
- V4:第5肋間腔と鎖骨中線の交点左側
- V5:V4と同じ高さのフロントアクスルライン
- V6:中央軸線、V4と同じ高さ
生理学的背景
私たちの ハートビートだけでなく、その他すべての筋肉の動きは、 荷電粒子のターゲット変位 (イオン)。それらは細胞の内側と外側の間を流れ、電位を引き起こします。だから最終的にはうまくいく すべてのポンプ動作 心の、そのような 前方の電気的励起。しかし、心電図はどのように説明できますか?
心臓のペースメーカー中心から始まり、 洞結節、励起(脱分極)は、心筋細胞の方向に約1m / sの速度で実行されます。
今、簡単に言えば、 興奮 心筋細胞 正に帯電した粒子 (カチオン) 内部の細胞表面 細胞の流れ。まだと比べて 興奮していない隣接セル、興奮した細胞は彼女のものです サーフェスはネガティブになりました ロードされました。これにより、いわゆる料金差が生じます 電気双極子。双極子は、同じ電荷を持つ2つの反対の極(+1と-1など)を意味すると理解されています。 電界 外出。
の 興奮 それでそれも 電界 心臓のさまざまな構造全体に広がる 整然とした波。最後に、個々の心筋細胞の興奮が加算され、体表面の敏感な電極によって記録されます。
を通って 特定のタイミング 興奮(最初に心房、次に心室など)は、心電図の典型的な波とギザギザのパターンを作成します。
EKGリードとロケーションタイプ
デリバティブ
私たちの心の中にあります 永久的な流れ 異なる荷電粒子(イオン)の。この再配布により、さまざまな 電位。これらの「電気的心臓電流」は、個々のリード線を介してさまざまな視点とレベルから測定できます。これらを組み合わせることで、心筋の状態とその伝導システムの包括的な画像が得られます。
通常ドイツに来る 12誘導心電図 が使用され、12のリードを同時に登録できます。これらには以下が含まれます:
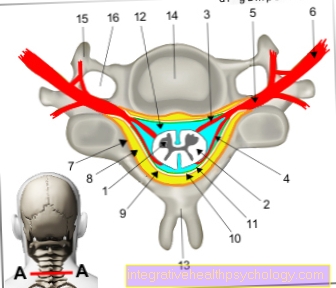
1) アイントホーフェン導出 (正面):クラシックに属します 双極肢リード同等の権利を持つ2つの腕または脚の電極間の電圧が決定されるためです。
1つは区別します。
- 導出 私。 右腕と左腕の間
- 導出 II 右腕と左脚の間
- 導出 III 左腕と左脚の間。
2) ゴールドバーガー導出 (正面):この手足のリード アイントホーフェンリードの2つの電極 への抵抗を介して 単一の無関心電極、相互接続された一種の電気的な「ゼロポイント」。これにより、ゼロ点と残りの電極の間にリードが作成されます。
という
- 導出 aVR 右腕と左腕と左脚の相互接続された電極の間
- 導出 aVL 左腕と右腕と左脚の相互接続された電極の間
- 導出 aVF 左足と両腕のリードの間。
3) ウィルソン導関数 (水平面):前の2つのリードとは異なり、ここでは胸壁の6つの電極が使用されています。あなたはなれます V1〜V6 呼ばれた。
心臓の後壁の梗塞などの特定の病理学的事象が疑われる場合、追加の電極を使用して追加のリード線を作成できます。
場所のタイプ
医療専門家は場所のタイプを理解します 電気心臓軸の主ベクトルこれは、カブレラサークルの助けを借りてECGで決定できます。
電気心臓軸は非常に依存しています 体内の心臓の位置 そしてその 心筋量 もちろん。したがって、場所のタイプを決定することは、EKG分析の重要な側面です。次のロケーションタイプは区別されます。
リンクタイプ
これは最も一般的なタイプの場所です 40歳以上の健康な成人。このタイプの位置は、たとえば、高血圧の状況で心臓の左半分が拡大したときにも観察できます(左心肥大)。妊娠中の女性にもリンクタイプがある場合があります。
無関心タイプ
に 健康な心を持つ若い大人 最も一般的なタイプの場所。したがって、「通常タイプ」とも呼ばれます。
急勾配タイプ
で発生 子供、青年、非常にスリムな人々。これは、たとえば1つのコンテキストでは、疾患の値である可能性があります 気腫 示す。
法的タイプ
いい加減にして 健康な幼児、非常にスリムな大人 そして 深い吸入 前に。先天性心疾患や心臓の右半分の肥大(右心肥大)の状況でも観察できます。
転倒左型または右型
持ってる 常に病気の価値、例えば先天性心不全や心臓発作を伴う。
評価/解釈
心電図を記録した後、解釈 医師 この目的のために標準化された定規、EKGを部分的に使用しています。彼は分析します 個々のたわみの高さ、時間間隔 お互いに、そして彼らのもの 期間 そして 急勾配。 ECGを正しく評価すると、病理学的プロセスや、梗塞や心臓の不整脈などの変化が見えるようになります。今日では、多くの場所にある最新のコンピュータープログラムが、書かれた心電図を数秒で分析しています。ただし、デバイスは病理学的変化を見落としたり誤解したりする可能性があるため、医師が個人的に解釈を行うことも不可欠です。
の EKG 方眼紙または電子的に記録されます。
原則として、書き込み速度は50 mm / s、たわみは10 mm / mVに相当します。 1mmは書き込み方向で0.02s、上向きで0.1mVに対応します。
それ以来 EKG 個々の心筋細胞の興奮を記録します。標準ECGには、特定の興奮またはその回帰の兆候を表すさまざまな波とスパイク、およびそれらの間隔が含まれます。
- の P波 洞結節を通る心房興奮を表します。通常、ゼロ線から始まる最初の小さな正の波によって表されます。最大0.12秒続くはずです。
- の QRSコンプレックス チャンバー全体での興奮の生理学的広がりを表します。これには最大0.10秒かかります。次の形式で表示されます。
- Q波 最初の負の発疹として、
- Rポイント その後のポジティブな発疹と
- Sポイント 2番目の否定的な発疹の形で。
- QRSコンプレックスの後には比較的広いコンプレックスが続きます T波:これは心腔の興奮の退行を示します。場合によっては、T波の後にU波が発生することがあります。
- の U波 その起源はまだ最終的に明らかにされていませんが、興奮の回帰におけるポスト変動に対応します。一方で、それは励起伝導システム(プルキンエ線維)の再分極を反映していると想定されており、他の情報源は、例えば、 カリウム欠乏症 起こるかもしれない。
波とスパイクに加えて、特定の機能をその間のセクションに割り当てることもできます。
- の PQ間隔 P波の開始とQ波の開始の間の距離を表し、0.2秒以下で、等電点で、つまりゼロ線上で実行する必要があります。この間隔は、転送時間の式です 心房興奮 そして 心室興奮.
- の QT間隔 (また、QT時間)は、Q波の開始とT波の開始の間の距離であり、心室興奮全体の持続時間を表します。この時間は、現在の心拍数に応じて変動する可能性があるため、標準値はありません。
- の STセグメント S波の終わりからT波の始まりまでを含み、励起の回帰(再分極)をマークします。原則として、等電線上にあり、0.2 mVを超えてはなりません。ただし、その期間はかなり異なり、とりわけ心拍数に依存します。
私たちのページも読んでください 不整脈を認識する.
その他の記録方法

質問に応じて、さまざまな方法を使用できます EKGリード に使える。
それは最も頻繁に起こります 安静時心電図 使用のため。
通常、患者は横になっていますが、座ったままでもできます。数秒で装着できますので、緊急時でも使用できます。また、非常に意味があるため、最も頻繁に使用されます。ただし、これは単なるスナップショットなので、ほとんど発生しません 不整脈 記録されない場合があります。
これを認識するために、 長期心電図 中古。これは、ポータブルEKGデバイスを使用して24時間にわたって記録されます。状況に応じて起こり得る変化を認識できるようにするために、患者は通常通り動いて、通常は通常の毎日のルーチンに従う必要があります。長期心電図は通常使用されます リズム診断 中古。
の エクササイズECG (エルゴメトリー)可能な負荷依存を記録するために使用されます 不整脈。患者は、トレッドミルまたは エルゴメトリー 何を負担した 心拍数 そして 血圧 ストレス下で観察することができます。あなたもすることができます 覚醒後退障害 挑発され記録された。
心電図診断
励起の生成と回帰が正確に定義されているため、個々の波と間隔の偏差は、誤動作を非常に明確に追跡できます。
個々のP波、それらの規則性と周波数を観察することにより、心臓のリズムについて結論を出すことができます。リードIIおよびIIIでP波が規則的かつ正であり、PP間隔が均一で、各P波の後にQRS複合波が続く場合、正常な洞調律が存在します。
成人の正常な心拍数は60〜100ビート/分です。より高い心拍数は頻脈と呼ばれ、通常よりも遅い周波数は徐脈と呼ばれます。
心房から心室への伝導の妨害は、延長されたPQ間隔またはQRS複合体の欠如によって示されます。
PQ時間が異常に長くなる場合は、AVブロックがあります。 QRS複合体が各P波に続く場合、伝導は遅延します。これは、心房から心室への興奮が長引くことを意味しますが、それでもすべての興奮で定期的に発生します。
これはAVブロックに対応しますI°(房室ブロック; アトリウム=アトリウム、心室=チャンバー)。
QRS複合体が各P波を追跡しなくなった場合、AVブロックII°について話します。これは再び2つのタイプに区別されます。
- タイプ1(タイプWenckebach)は、伝導が完全に失敗するまで、P波とQRS複合体の間の距離が励起ごとに増加することを意味します。その後、期間は再び始まります。
- タイプ2(モビッツタイプ)間隔が事前に延長されていなくても、心室の心房興奮が突然遮断されます。
このようにして、いくつかの心房興奮をブロックすることができます。最も危険な形態はAVブロックIII°です。心房から心室への興奮の伝導は完全にありません。これは、P波にQRS複合波が続いていないことを意味します。心臓によって交換システムが形成される場合にのみ、さらなる心臓機能が可能になります。これは、独立して発生するP波とQRS複合体によって示されます。
チャンバーコンプレックスまたは興奮の退行を評価することにより、虚血の兆候(酸素または栄養素の供給が不十分)または電解質障害について結論を出すことができます。前壁のST間隔> 0.2 mVが2つの隣接するリードで陽性である場合、1つはST上昇型心筋梗塞の医学で話します(STEMI)、すなわち心臓発作、心筋の特定の領域での不十分な酸素供給。ただし、心臓発作は、STセグメントの上昇なしでも可能です(非STEMI = NSTEMI)。狭心症は、STセグメントの低下として現れます。
詳細については、当社のWebサイトをご覧ください。 心臓発作の診断.
電解質障害、特に低カリウム血症などのカリウムの変化は、T波に続くさらなる波(いわゆる)の形成によって表すことができます。 U波)。それは、覚醒後退の遅延の兆候です。高カリウム血症は、T波の増加とQRS複合体の広がりによって現れます。
2つの誘導点の間に電位差がない場合、ゼロ線(永久等電線)が作成されます。それは心静止(心血管停止)の兆候です。
伝導障害は、ベースラインを調べることで評価できます。
- 心房粗動は、ベースラインの典型的な鋸歯状のパターンで示されます。
- 心房細動は、ベースライン上にわずかな鋸歯状のパターンで現れます。 QRS複合体はランダムであり、リズミカルではなく、P波はありません。
心臓の興奮を評価することに加えて、心電図を使用して心臓の位置のタイプを決定することもできます。一方では、これは胸部での心臓の位置を示し、他方では、たとえばストレスや炎症の増加による壁の個々の肥厚を示します。位置は、心臓の基部から心臓の先端までの興奮の過程によって決定され、カブレラサークルを利用して決定できます。急なタイプまたは左のタイプは生理的ですが、右のタイプは急性ストレスの増加による肺塞栓症を示している可能性があります。位置のタイプにより、胸部での心臓のサイズと位置を評価でき、深刻な心臓病の兆候となります。
心臓を検査するための別のオプションは、いわゆる嚥下エコーであり、超音波ヘッドが飲み込まれ、食道が心臓に近接しているため、心臓の機能を評価できます。
概要
の EKG 深刻で生命にかかわる病気を診断するシンプルで高速かつ非侵襲的な方法を表します。
特にそれら 心不整脈 そしてその 心臓発作 EKGを使用して実行できます 良くて速い これらの疾患を疑い、疑うことは常に心電図の導出につながります。
ただし、ECGは症状の考えられる心臓の原因もすばやく簡単に除外できるため、今日ではほとんどすべての患者のECGが記録されます。複雑なテクノロジーは必要ないため、EKGは簡単に輸送でき、たとえば心臓発作の可能性を直接検出するために現場で記録することもできます。ただし、EKGの非常に多様で明確な診断の可能性により、それはなおさらです これを正しく解釈するのは難しい そして、規範からの多くの異なる逸脱を正しく認識すること。
















.jpg)