血小板減少症の原因
前書き
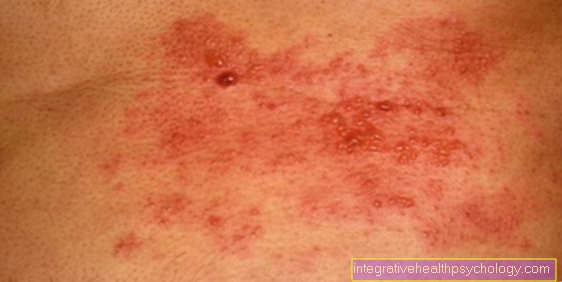
血小板減少症は、血中の血小板(血小板)の数が減少する臨床像を表します。原因は大きく2つに分類できます。血小板の形成が減少するように骨髄に障害があるか、または血小板の寿命の短縮に関連する分解の増加があります。血小板は、血液凝固において重要な役割を果たします。したがって、欠乏症の最初の症状は、皮膚や粘膜への小さな自然出血です。
トピックの詳細を読む: 血小板減少症

血小板減少症の考えられる原因は何ですか?
教育障害:
-
ファンコニー貧血
-
薬物、放射線、化学物質による毒性
-
感染症
-
がん-特に急性白血病(急性白血病)、リンパ腺がん、骨転移
-
骨髄硬化症
-
葉酸またはビタミンB12欠乏症
耐用年数の短縮:
-
血小板に対する抗体
-
特発性免疫性血小板減少性紫斑病(ITP)
-
腫瘍、自己免疫疾患、HELLP症候群
-
医薬品、血液製剤
-
-
による消費の増加
-
機械的損傷
-
溶血性尿毒症症候群
-
凝固活性の増加
-
脾臓の拡大
-
ここでトピックのすべてを見つけてください: 血小板数の減少。
先天性教育障害
血小板産生の先天性障害はファンコニー貧血のみです。それは常染色体劣性形質として遺伝し、骨髄全体を弱めます。これは、血小板が枯渇しているだけでなく、骨髄によって作られる他のすべての血液細胞も枯渇していることを意味します。それは骨格と器官の変化に関連し続けている珍しい病気です。多くの場合、患者はかなり小さく、頭囲が小さい。
ファンコニ貧血の全患者の約半分は、人生のある時点で、白血病(白血病)などの血液系の悪性疾患を発症します。ファンコニ貧血の子供は、初期には疲労、皮膚や粘膜の出血、頻繁な感染などの症状を示します。これらの症状は、骨髄の損傷によって説明できます。したがって、これらの患者では、特に重篤な感染症や脳出血が非常に恐れられています。治療は、血球数を近い間隔でチェックし、必要に応じて、不足している血液成分を血液製剤で置き換えることで構成されます。
この記事はあなたにも興味があるかもしれません: 貧血
後天的な教育障害
後天性血小板形成障害にはさまざまなものがあります。ほとんどは、血小板の産生を制限する骨髄への損傷に基づいています。化学療法剤などの薬はこの損傷を引き起こす可能性があり、それは腫瘍細胞と戦うことができるように受け入れられる必要があります。
腫瘍の治療にも重要な放射線は、骨髄を損傷する可能性もあります。がん自体、および骨髄性硬化症などの骨髄の他の悪性疾患は、教育障害につながる可能性があります。溶剤に使用されるベンゼンなどの特定の化学物質もこのグループに属します。
毒性の原因に加えて、HIウイルスなどの感染症も関与しています。ウイルスは主に免疫細胞を攻撃します。免疫細胞は、表面に特定の特徴を持っています。これは、これらの患者の恐ろしい免疫不全をもたらします。さらに、患者は血小板減少症も発症します。
自己免疫疾患、すなわち身体自体の構造が免疫系によって攻撃される疾患も、後天性教育障害に属します。この病気のグループでは、血小板の前駆細胞が免疫系と闘うため、血小板へと発達することはできません。
寿命の短縮:抗体反応
他の基礎疾患のない血小板に対する抗体反応は、臨床像特発性免疫性血小板減少性紫斑病(ITP)によって説明されます。この病気では、体が血小板に対して特別なタンパク質(抗体)を産生します。血小板は免疫系によって認識され、分解されます。その結果、血小板減少症の程度が異なります。この体の誤った方向の反応がどのように発生するかはまだ十分に解明されていません。それはありふれたウイルス性呼吸器感染症によって引き起こされると考えられています。
ITPは子供の出血傾向の最も一般的な原因であることに注意することが重要です。この出血傾向がどれほど強いかは、まだ存在する血小板の数に依存します。全身に小さな出血(点状出血)が生じている患者さんまで、まったく症状が見られない患者さんもいます。脾臓の腫大は、典型的ではありません。 ITPを診断するために血液検査が行われます。異常を示す他の血球のない血小板の孤立した減少は典型的です。体が血小板欠乏に気づき、骨髄が産生の増加を刺激するため、多くの血小板前駆細胞が骨髄に見られます。
さらに、血小板に対する抗体は、特別な方法を使用して検出することができます。 ITPが除外の診断であることは重要です。これは、診断を行う前に、この血小板減少症の他のすべての可能性をまず除外する必要があることを意味します。治療は血小板減少症の重症度に依存します。症状のない患者は、追加の治療なしで監視できます。症候性の患者は、最初は高用量のグルココルチコイドで治療されます。これが成功につながらない場合は、免疫抑制剤または免疫グロブリンの投与を検討できます。脾臓が血小板の分解の増加が起こっている場所である場合、脾臓の除去は別の治療選択肢となる可能性があります。
抗体反応によって引き起こされる血小板減少症は、基礎疾患によっても引き起こされます。そのような基礎疾患の例は、リンパ腺がん、慢性リンパ性白血病、全身性エリテマトーデスなどの自己免疫疾患、または妊娠中に発生するHELLP症候群です。
抗体反応の3番目のグループは、薬物または血液製剤の投与によって引き起こされるものです。特定の種類のヘパリンを投与して血液を希釈すると、特別な抗体が血小板やヘパリンと結合することがあります。これは血小板減少症につながり、重症の場合は血栓症につながります。輸血後、たとえば妊娠または以前の輸血後に外因性の血液と接触した患者は、自分自身の血小板に対する抗体を発達させる可能性があり、それに影響を及ぼします。
凝固活性化
過度の凝固活性化は、例えば、ショックまたは敗血症(口語的には血液中毒)、特定の臓器の手術、または腫瘍崩壊における合併症として発生します。凝固が過度に活性化され、多数の小さな血栓が発生します。その後、これらは小さな血管を閉塞し、様々な臓器からの血液の供給不足につながり、その後組織が破壊されます。血小板および凝固システムの他の因子が非常に短時間で使い果たされるため、次の段階で出血が増加する可能性があります。
血液検査は、血小板欠乏症を非常に早い段階で示しています。治療は基礎疾患の治療から成ります。凝固活性化の初期段階では、血液の薄化がカスケードを中断する可能性があります。出血のリスクはすでに高まっているため悪化するだけなので、後期には血液を薄めてはいけません。これらのフェーズの間、新鮮な血漿と凝固システムの特定の因子は、静脈を介して置き換えることができます。予防策として、ヘパリンによる血液希釈は、凝固活性化のリスクがある患者で事前に実行されるべきです。
トピックの詳細をご覧ください: 出血障害
血小板への機械的損傷
血小板が身体以外の表面と接触すると、血小板が損傷する可能性があります。人工心臓弁がその例です。それらは通常金属で構成されており、罹患した心臓弁の代わりとして使用されます。機械弁は通常の心臓弁のように動かないため、血小板が損傷する可能性があります。人工表面は、血小板に機械的損傷を引き起こす可能性もあります。
血液が異物と接触する別の例は、透析中です。処置中、重度の腎臓病患者の血液は、特別な機械を通して送り出され、膜を使用してろ過されます。健康な人では、この機能は腎臓に引き継がれます。これは、血小板が外因性表面と接触し、このプロセスで損傷を受ける可能性がある場所です。
トピックの詳細を読む: 透析
分布障害
分布障害は、脾臓の肥大(脾腫)によって引き起こされます。血小板は脾臓に貯留されます。つまり、血小板は脾臓組織に集まり、体の他の循環や血液凝固には利用できません。脾臓の血小板を測定できないため、血液サンプルは血小板減少症を引き起こします。その後、血小板は脾臓で分解されます。脾臓組織の血小板の数が多いため、この分解は高率で起こります。血小板分布の障害のもう1つの原因は、低体温症につながる麻酔の使用です。
実験室アーティファクト/偽血小板減少症
事前に症状に気づかれずに検査室で血小板減少症が発見された場合、偽性血小板減少症が存在する可能性があります。これには3つの原因があります。最初は、血小板が血液管に蓄積している可能性があります。つまり、実験室の測定装置では血小板を検出できません。この凝集は、採血時の誤った手法によって引き起こされる可能性があります。
別の可能性は、血小板に結合して凝集を引き起こす、特定のタンパク質(EDTA依存性凝集素)が血液管に存在することです。 2番目のケースでは、白血球と血小板の蓄積があります。したがって、凝集もあり、その結果、血中の血小板の測定可能な含有量が低くなります。
偽血小板減少症の3番目の理由は、いわゆる巨大血小板の存在です。巨大血小板の存在は、先天性であるか、または造血系に影響を与える様々な疾患が原因である可能性があります。血小板の代わりに、機能のない巨大な血小板が形成されるため、研究室の血小板の数は減少します。偽血小板減少症は、異なるコーティングされたチューブ(クエン酸チューブ)を使用するか、出血時間を測定することによって明らかにできます。
アルコール
アルコールを大量に摂取すると、骨髄での血小板の産生が減少する可能性があります。これは血小板の産生だけでなく、骨髄全体の産生も破壊します。その結果、すべての血液細胞が枯渇する可能性があります。その後、患者は疲労、小さな出血、感染に対する感受性などの症状を引き付けます。ここでのメカニズムは、薬物誘発性血小板減少症のメカニズムと類似している可能性があります。しかし、アルコールによって正確なメカニズムが破壊され、骨髄に損傷を与える可能性があるという研究がまだ行われています。
重度のアルコール依存症の長期的な影響には、白血病または別の骨髄疾患が含まれます。過度のアルコール消費が血小板減少症につながる可能性がある2番目のメカニズムは、肝硬変の発症によるものです。肝硬変は、アルコールなどの有毒物質による肝臓への長期的な損傷によって引き起こされます。肝硬変は肝細胞を損傷するため、さまざまな物質を産生する能力も低下します。その結果、肝臓は血小板の重要な成長因子しか産生できず、骨髄での血小板の産生が減少します。
トピックの詳細を読む: アルコールの影響