甲状腺がん治療
最も広い意味での同義語
治療甲状腺悪性腫瘍、甲状腺乳頭癌、甲状腺濾胞癌、甲状腺未分化癌、甲状腺髄様癌
注:甲状腺がん
甲状腺がんの発生、症状、診断の詳細については、「甲状腺がん」を参照してください。
治療
の 手術 悪性(悪性)甲状腺腫瘍の治療の主要な形態です。
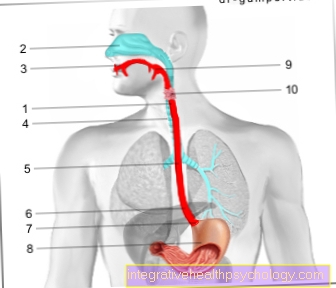
あなたは完全を削除します 甲状腺 (=甲状腺全摘術)および地域、つまり甲状腺に隣接するリンパ節。
操作は次の場所で実行されます ヨウ素放射性ヨウ素療法に関連する腫瘍の保存。彼らの目的は、ヨウ素を貯蔵している組織をすべて体から取り除くことです。これは、この残っている可能性のある甲状腺組織が新たな腫瘍形成につながる可能性があるためです。
手術後3〜4週間は 全身シンチグラフィー ヨウ素を蓄積する甲状腺の残存と癌の転移を検出するために、低線量の放射性ヨウ素を用いて行われた。
この調査の後に 放射性ヨウ素療法 オン:患者は131ヨウ素の高用量治療を受けます。これらは、ヨウ素貯蔵組織が検出されなくなるまで繰り返されます。放射性ヨウ素はがん細胞に蓄積されますが、甲状腺ホルモンの形成には使用できません。 放射性放射線.
手術と放射性ヨウ素療法の後、甲状腺ホルモンを交換する必要があります(=ホルモン補充)、体自身の生産はもはや不可能です。
情報:ホルモン補充療法
まだ存在しているかもしれない甲状腺癌の転移に成長刺激を及ぼさないように、TSH値が可能な限り低いままであるような高用量で置換を行う必要があります。
ホルモン産生甲状腺細胞の刺激は閉制御ループで行われます:ホルモンTRH(=甲状腺刺激ホルモン放出ホルモン)が中枢神経系から放出され、下垂体に作用してTSH(=甲状腺刺激ホルモン、甲状腺刺激ホルモン)を増加させます)生成され、血中に放出されます。
TSHは甲状腺に作用します。甲状腺細胞が刺激されてホルモンが生成され、T3およびT4(甲状腺ホルモン)がその後放出されます。
低TSHレベルは、甲状腺ホルモンT4の高治療量、すなわち血中の甲状腺ホルモンT4の濃度が高いと、負のフィードバックの意味でTSHの放出が遅くなります。
甲状腺未分化がんは、ホルモンを産生しない腫瘍であり、ヨウ素を貯蔵しないため、放射性ヨウ素療法によって破壊されません。未分化腫瘍は放射線に敏感であるため、手術後に外照射治療を行います。
一方、C細胞癌は放射線に耐性があります。患者の予後を改善するには、根本的な甲状腺手術が必要です。
トピックの詳細を読む: 甲状腺がんの種類
合併症
甲状腺手術の以下の合併症に言及する必要があります:
この操作は、隣接する構造物を傷つける可能性があります。への刺激や怪我 再発神経 (=再発神経デス 迷走神経)、甲状腺の近くを走るが、より持続性になることができます しわがれ声 そして呼吸困難。
放射性ヨウ素療法の後、頭または唾液腺の炎症が発生する可能性があります 胃潰瘍 来る。治療が非常に頻繁かつ高用量で行われる場合、治療を行うリスクが高まります 白血病 1%病気になる
アフターケア
患者は生涯にわたるフォローアップケアを受けるべきです。フォローアップケアは定期的に構成されています 隔年試験これには甲状腺の触診と超音波スキャンが含まれます。
の決定は、腫瘍疾患の経過を監視するために使用されます サイログロブリン健康な甲状腺組織と甲状腺がん細胞から作られています。この値が根治的甲状腺手術後に再度測定できる場合、これは転移または新しい腫瘍疾患(=再発)の存在を示しています。
さらに、シンチグラフィとX線制御を実行して、転移と再発を検出できます。
以下もお読みください: 甲状腺がんの転移
予後と経過
の 乳頭状 そしてその 濾胞性甲状腺がん 最高の生存率を持ち、病人の95%または90%以上が次の生存者
病気から10年。 45歳未満の患者は、高齢の患者よりも予後が良好です。
の患者の予後 髄質甲状腺がん 著しく悪化します:患者の半数だけが、疾患後さらに10年生存します。
甲状腺がんの分化は、
疾患から10年後の甲状腺腫瘍の転移で、積極的な反復療法が必要になります。
出席する患者 未分化甲状腺がん 病気は最悪の予後です:平均余命は約半年に過ぎません。
これについてもっと読む 甲状腺がんの平均余命。
予防
放射性事故、例えば原子炉事故では、甲状腺での放射性ヨウ素の貯蔵は、高用量のヨウ化カリウムを服用することによって防ぐことができます。