放射性ヨウ素療法
定義
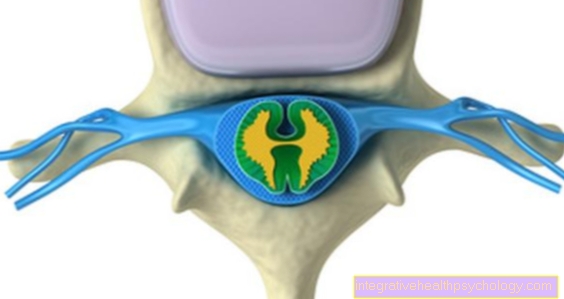
放射性ヨウ素療法(省略されたRIT)または放射性ヨウ素療法(RJT)は 特別な形の放射線これは、甲状腺のさまざまな良性および悪性疾患にのみ使用されます。
放射性放射線を放出する特別な種類のヨウ素は、通常、錠剤の形で患者に投与されます。身体はそれを通常のヨウ素のように扱い、甲状腺でほぼ独占的に摂取します。対象となる放射線は甲状腺組織を破壊しますが、他の臓器や組織は保護されます。
治療は特別な核医学ステーションで行われる必要があり、少なくとも2日間の入院を伴います。
放射性ヨウ素療法の適応
放射性ヨウ素療法は、甲状腺の疾患にのみ使用される特別な治療法です。
適応症は、良性疾患から特定の形態の甲状腺がんまでさまざまです。選択する方法は、いわゆる甲状腺自律性に対する放射性ヨウ素療法です。
この病気では、体の制御メカニズムを回避し、チェックされていない甲状腺ホルモンを産生する甲状腺組織があります。病変組織は放射性ヨウ素療法によって特異的に破壊されます。
自己免疫疾患のバセドウ病も甲状腺ホルモンの産生を増加させます。放射性ヨウ素療法もこの状態に使用できます。
ほとんどの場合、目標は治癒を達成するために甲状腺組織全体を破壊することでなければなりません。放射性ヨウ素療法は、さまざまな形態の甲状腺がんにも使用されています。
ただし、この治療は、健康な甲状腺細胞などのがん細胞もヨウ素を吸収し、変性によってこの特性が失われていない場合にのみ可能です。多くの場合、放射性ヨウ素療法の代わりに手術が行われます。甲状腺がんなどのいくつかのケースでは、両方の手順が組み合わされることがよくあります。
甲状腺を外科的に除去した後、放射性ヨウ素療法を行って、残っている甲状腺組織を破壊します。多くの場合、タイムリーな治療により、甲状腺がんはこのようにして治癒することができます。
この件について詳しくは、次をご覧ください。
- 甲状腺がんの治療
- 甲状腺がんの治療
- 甲状腺の自律性腺腫
グレーブス病
グレーブス病は、とりわけ、甲状腺機能亢進症を引き起こす疾患です。
いわゆる抗体はこれに責任があります(免疫細胞から放出されるタンパク質)、体が産生し、甲状腺を刺激してホルモン産生を異常に増加させます(甲状腺の自己免疫疾患)。
病気の人は通常、最初に甲状腺によるホルモンの過剰産生を抑制する薬で治療されます(例えばカルビマゾール)。これらのいわゆると治療を行います 抗甲状腺薬 治癒目的ではなく、手術に加えて放射性ヨウ素療法がしばしば推奨されます。
これは特に甲状腺組織を破壊します。甲状腺ホルモンが生成されないか、甲状腺ホルモンが少なすぎるため、通常は生涯タブレットを服用する必要があります。
この件について詳しくは、次をご覧ください。
- グレーブス病
- 甲状腺機能亢進症の症状
- 甲状腺機能亢進症の治療
手順放射性ヨウ素療法
多くの場合、放射性ヨウ素療法の前に特別な準備は必要ありません。
ただし、特定の適応症の場合、 4週間の使用 から 甲状腺ホルモン製剤 それぞれ。
このいわゆる 抑制治療 体は、ホルモン産生が高すぎること、および甲状腺の制御ホルモン(TSH)下げた。これは、健康な甲状腺組織のヨウ素摂取が減少するという事実につながります。病理学的にホルモン産生が増加した甲状腺細胞は、TSHの影響を受けなくなりました。
放射性ヨウ素療法では、自律性甲状腺のみが機能を阻害されずに放射性ヨウ素を吸収します。適切な線量で、健康な細胞は放射線から大部分保護されます。
放射性ヨウ素療法のコース
ドイツでは、放射性ヨウ素療法は入院状態でのみ許可されています。それはあなたが病院で数日間特別な核医学病棟に入院することを意味します。これらのステーションには特別な 放射線防護装置鉛で補強された下水システムやドアなど。そうでなければ、これらは通常の病室であり、時々主張されているように、燃料室や鉛室ではありません。
実際の治療は、患者に放射性ヨウ素を有効成分として、通常は錠剤の形で飲み込むことから始まります。その後、患者は自分の部屋に後退できます。
身体は腸を介して放射性ヨウ素を吸収し、血液中に入ります。
最初は循環を介して体内に分布します。助かる 放射性ヨウ素 ほぼ独占的に 甲状腺.
過剰なヨウ素は腎臓から尿中に排泄され、人体から排出されます。
他の人々、特に妊婦や子供を放射線から危険にさらさないようにするために、患者は、放射線が治まるまで、病棟を離れたり、訪問者を受け入れることはできません。
これは毎日測定され、多くの場合2日後ですが、まれに患者が退院できるほどの最大12日後です。
治療後、 血液管理 甲状腺レベルの。約後 6ヶ月 甲状腺代謝の測定であるシンチグラフィーは、放射性ヨウ素療法が成功したかどうかを評価するために行われます。
放射性ヨウ素療法の副作用
放射性ヨウ素療法には副作用がほとんどありません。使用される放射線は主に甲状腺に吸収される放射性ヨウ素から来るので、体の残りの部分は免れます。
治療後、治療サイクルの約20分の1は一時的に痛みを伴う可能性があります 炎症反応 甲状腺(放射線甲状腺炎)。その後、医師はいわゆる アイスタイ 鎮痛剤は不快感を和らげます。
まれなケースでは、炎症反応はコルチゾンによる短時間の治療によって抑制されます。
放射性ヨウ素療法の放射線は内側から照射されるため、脱毛、吐き気、下痢など、通常の「外からの」放射線の典型的な副作用はありません。
一部認められなければならない副作用は、甲状腺組織の破壊により、体が甲状腺ホルモンを生成しないか、または少なすぎることです。
そのような場合、機能低下を防ぐために、これらは甲状腺ホルモン製剤の生涯摂取によってサポートされなければなりません(例えばチロキシン)交換してください。
グレーブス病または悪性疾患では、治癒を達成するためにすべての甲状腺組織を破壊する必要があるため、これは成功した放射性ヨウ素療法の許容できる結果です。一方、甲状腺自律性の場合、十分な機能のために十分な健康な甲状腺領域を通常維持することができます。
放射性ヨウ素療法による体重増加
体重増加があります 直接的な結果なし 放射性ヨウ素療法。しかしながら、甲状腺組織の標的化された破壊のために、それは 甲状腺機能低下症 来る。
グレーブス病やその他の悪性疾患の治療では、甲状腺の自律性の場合には副作用として起こりますが、通常これは避けられません。
いずれにせよ、 サブ機能 甲状腺 甲状腺ホルモン剤の投与、例えば チロキシン タブレットの形で。
これが行われない場合、機能低下の他の多くの結果に加えて、体重増加が実際に発生する可能性があります。
しかしながら、甲状腺機能は放射性ヨウ素療法の後で定期的にチェックされるので、甲状腺機能低下症は通常適時に認められ、体重増加は例えば チロキシン 相殺される。
体重増加が発生する場合は、他の原因が考えられます。主に1つまでです 高カロリー食 そして一つ 不十分な身体活動.
目の副作用
目の副作用は放射性ヨウ素療法によるものです ない 怖がる。目などの他の臓器は、甲状腺を標的とする放射線の影響を受けません。目の変化または視力障害には別の原因があり、眼科医による検査が必要です。
髪への副作用
放射性ヨウ素療法による脱毛は ない 期待された。これも放射線の一種ですが、内部から発生し、甲状腺組織に的を絞った効果があります。
脳腫瘍など、頭部の外側からの照射は脱毛につながる可能性があります。
骨髄の副作用
放射性ヨウ素療法中に放射線が放出されますが、骨髄に副作用があります ない 怖がる。
これは、放射性ヨウ素が甲状腺組織に標的を定めた影響を与えるためです。他の形態の放射線で恐れられる副作用は、放射性ヨウ素療法では恐れるべきではありません。
ただし、放射性ヨウ素療法の前であっても甲状腺機能を低下させるためによく使用される薬剤は、まれに、血球数の変化を引き起こす可能性があります(例えばカルビマゾールによる).
ただし、これは骨髄への副作用ではなく、一種の副作用です。 アレルギー反応血液中の免疫細胞が破壊されます。
長い目で見れば、身体が曝されるあらゆる放射能放射線は、 骨髄の悪性疾患のリスク (血液がんまたは白血病).
私たちの環境の自然放射線とX線検査に加えて、これには放射性ヨウ素療法も含まれます。しかし、それはそのような深刻な病気の直接の原因ではありません。
副作用味
放射性ヨウ素療法で投与された放射性ヨウ素が甲状腺にほとんど独占的に吸収されたとしても、小さな割合も甲状腺に入ります 唾液腺.
この意志 唾液が少ない 教育を受けた。しかし、これは特にフレーバーを溶かすために重要であるため、一部の人々は味覚障害の治療の数日後に不満を訴えます。
通常、この副作用は自然に解消され、味は徐々に戻ってきます。
ガムを噛んだり、サワーキャンディーを吸ったりして唾液の流れを刺激することで、感覚の乱れを防ぐことができます。十分に飲むことも重要です。
皮膚への副作用
皮膚への副作用は放射性ヨウ素療法に関連しています ない 期待された。他の放射線の形態では、放射能は体の外側に作用し、それによって通常は皮膚にも影響を及ぼしますが、この危険は、放射性ヨウ素を介した内側からの放射には存在しません。
胃の粘膜のみが放射性ヨウ素でカプセルから短時間の刺激を引き起こす可能性があり、これは吐き気と膨満感を通して目立ちます。
放射性ヨウ素療法の利点
手術と比較した放射性ヨウ素療法の主な利点は、甲状腺組織のみが特異的に破壊され、他の臓器や組織は使用されないことです。
切開する必要はなく、麻酔も必要なく、傷跡も残りません。放射性ヨウ素療法は副作用がほとんどなく、手術に伴うリスクが回避されます。
に加えて 全身麻酔および外科的リスク 具体的には1つ 音声障害喉頭に供給する神経が損傷したとき。これは甲状腺のすぐ近くを走っています。
のリスク 創傷治癒障害 バイパスされます。
さらに、手術中には常にカルシウム代謝が必要であるというリスクがあります 副甲状腺も削除されました なる。ただし、放射性ヨウ素療法は副甲状腺の機能には影響しません。
手術中に甲状腺組織を完全に取り除くことができなかったり、残っているものが見落とされたりすることがあります。放射性ヨウ素療法は1つをより効果的にすることができます 完全除去 十分な放射線量が選択されていれば、達成できます。
すでに悪性甲状腺疾患にかかっていても 転移 他の臓器に転移した場合、放射性ヨウ素療法は、場合によってはそれらのサイズの縮小に寄与し、最良の場合にはそれらを破壊して治療を達成することができます。
放射性ヨウ素療法の欠点
手術と比較した放射性ヨウ素療法の主な欠点は、妊娠中および授乳中の女性に使用してはならないことです。
さらに、放射性ヨウ素療法は、放射線が治まるまで放置されるべきではない特別な核医学ステーションで行われなければなりません。この間、患者は親族からの訪問を受けることもできません。そのため、一部の患者は、退屈で孤独な滞在と感じています。
さらに、放射性ヨウ素療法は、投与された放射線が十分でなかった場合に失敗する可能性があり、必要に応じて繰り返す必要があります。人が被曝する放射線量が多いほど、ある時点で悪性疾患を発症するリスクが高くなります。したがって、手術とは対照的に、このリスクは放射性ヨウ素療法によってわずかに増加します。
放射性ヨウ素療法の治療期間
放射性ヨウ素療法がどのくらい続くかは人によって大きく異なる可能性があり、必ずしも事前に予測することはできません。
それは照射されたのサイズに依存します 甲状腺ボリューム そしてその 投与された放射能。病棟からの退院は、患者からの放射線が 限界値以下 そして、もはや彼の周りの人々に危険をもたらすことはありません。
したがって、放射は同じ距離での測定によって定期的にチェックされます。一部の患者は2日後に帰宅することができます。
平均滞在は周りです 五日間。しかしながら、例外的なケースでは、放射線は非常にゆっくりとしか減少できないため、患者は最大12日後に病棟を出ることができます。
放射性ヨウ素療法後に仕事ができない
原則として、放射性ヨウ素療法後の核医学ステーションからの退院後、もはや仕事をすることができなくなります。
ただし、特定の例外的なケースでは、セキュリティのために使用する必要があります 特定の予防策 打たれる。何よりも、これには最初の数日間は他の人との密接な接触を避け、できるだけ距離を保つことが含まれます。
子供たち(例えば、幼稚園の先生や先生)と仕事をしているとき、または職場で同じ人とより長い接触(2時間以上)があるとき、主治医は病気がより長いことを証明するかもしれません。