乳がんの病期
広義の同義語
TNM分類、上皮内がん、乳がん、骨転移、肺転移、リンパ節転移、肝転移

前書き
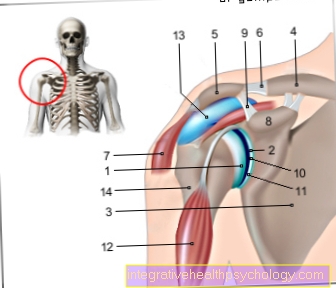
乳がんは診断時にさまざまな程度に進行している可能性があるため、所見はさまざまな腫瘍の病期に分けられます。この病期分類はほとんどの癌に対して標準化されています。 1つはTNM分類について話す。同じ要素が常に考慮されます。
- Tは腫瘍サイズを表す
- NはNodi(ラテン=ノード)の略で、リンパ節にすでに娘腫瘍があるかどうかを示します。
- Mは転移-つまり娘腫瘍-の略で、癌がすでに他の臓器に転移しているかどうかを示します。肝臓が浸潤しています。
番号は各文字に割り当てられます。 Tの場合は0〜4などの数値。ただし、腫瘍の種類によっては、所見がT1またはT2は異なります。
さらに、大文字の前に小文字のpを付けることができます。 pは、組織病理学的に評価された腫瘍を意味します。つまり、病理医が所見全体(外科的切除後)または生検を評価し、これに基づいて分類します。他の追加の手紙もあります。次の表を使用すると、分類がさらにわかりやすくなります。
TNM分類
TXまたはpTX: 結果は評価できません。 X線不良のため
T0またはpT0: 腫瘍の証拠はありません
TisまたはPTis: それは上皮内がんまたは パジェット病
T1またはpT1: 腫瘍が2 cmより小さい
a: 0.5 cm未満
b: 高さ0.5 cm-1 cm
c: 1 cm-2 cm
T2またはpT2: 腫瘍が2 cmより大きく、5 cm以下である
T3またはpT3: 腫瘍が5 cmより大きい
T4またはpT4: 腫瘍のサイズは任意であり、周囲の組織(乳房組織ではない)に拡がっています。胸骨、胸筋、肋骨など
a: 胸壁に成長
b: 皮膚に成長
c: 皮膚と胸壁に成長
d: の 乳癌 炎症を伴う(例外M.パジェット)
より良いアイデアを得るために、次のサイズ比較を使用できます。
T1 =コーヒー豆のおおよそのサイズ
T2 =ブドウと桃の石の間
T3 =イチジクのサイズとアプリコットの間
リンパ節
リンパ節のその後の評価は、画像検査と臨床検査に基づいています。
NX:リンパ節を評価できない
N0:リンパ節転移の証拠なし
N1:腋窩リンパ節の転移であり、周囲の組織に対して変位可能
N2:一緒にまたは他の構造とともに成長した腋窩リンパ節の転移
N3:胸部に血液を供給する内胸動脈に沿って位置するリンパ節の転移
所見が外科的に除去された場合、リンパ節は同じ手順で除去されることがよくあります。脇の下から。 (乳がん手術も参照)腋窩郭清(腋窩からのリンパ節組織の除去の専門用語)では、病理医が少なくとも10個のリンパ節を切除して検査することが一般的に必要です。分類は、pN1について前述した分類とは異なります。ここで、病理学者はさらに段階を指定できます。
pN1:脇の下からの可動性リンパ節転移
a:0.2 cm未満の微小転移のみ
b:リンパ節転移、少なくとも1つが0.2 mmより大きい
このトピックの詳細については、こちらをご覧ください:乳がんにおけるリンパ節の関与
乳がんの病期の分類
TNM分類に基づいて、さまざまな段階への分割が行われます。ここでは、UICC(国際連合癌連合)の仕様に従っています。個々の病期は、予後が類似しているTNMの組み合わせをまとめたものです。
演出
ステージTクラスNクラスMクラス
ステージ0 Tis N0 M0
ステージI T1 N0 M0
ステージIIA T1またはT2 N1またはN2 M0
ステージIIB T2またはT3 N1またはN0 M0
ステージIIIA T0またはT1 / T2 / T3 N2またはN1およびN2 M0
ステージIIIB T4または任意のT N1およびN2またはN3 M0
ステージIV毎T毎N M1
分類に基づいて、回復の可能性と予後について説明する方が簡単です。
乳がんの予後と乳がんの治癒の可能性について詳しくは、こちらをご覧ください。
ステージ1
ステージ1は、最高の予後と治癒の期待に関連するステージです。ステージ1はステージ1Aと1Bに分かれています。ステージ1Aは、いわゆる「病期分類」検査のすべてによると、局所リンパ節や遠隔リンパ節、周囲の組織や遠隔臓器への転移が見られない乳がんを示しています。 TNM分類によると、N0が使用されます。これは、リンパ節に何も見つからなかったことを意味します(「結節」)。 M0は、他の臓器にも定住がないと説明しています(「転移」)。ステージ1Aは、乳房の主な腫瘍の大きさが2 cm未満であることも示しています。一方、ステージ1Bには、乳房にある局所リンパ節の微小転移が含まれます。
詳細については: 乳がんの組織サンプル
ステージ1:平均余命と回復の可能性
平均余命とステージ1の乳がんからの回復の可能性が最も高くなります。この腫瘍の病期は、腫瘍は存在しますが、まだコロニー形成を形成していないことを示しています。患者さんと相談して、1回の手術で腫瘍と一緒に乳房を切除するか、乳房温存手術を行うかを決定する必要があります。後者のオプションには特定の残存リスクが伴いますが、これは標準的なその後の照射で消えます。その後、再発のリスクを軽減する化学療法剤、抗体、抗ホルモンによる薬物療法を実施できます。この療法は主に35歳未満の女性に推奨されますが、重篤な副作用を引き起こす可能性があります。生存率は新しく開発された治療法で増加し続け、ステージ1で非常に良好です。生存率は5年または10年で与えられることが多く、どちらの場合もステージ1では90%をはるかに超えます。
このトピックの詳細については、こちらをご覧ください。 乳がんの回復の可能性
ステージ2
ステージ2は、特に乳房自体が大きく成長しており、近くのリンパ節への転移がすでに最小限に抑えられている乳がんについて説明しています。再び2Aと2Bの2つのサブステージに分割できます。図2Aは、脇の下に最初にコロニー形成されたリンパ節を有する腫瘍、またはすでに乳房に2〜5cmのサイズの腫瘍を含む。 2Bは、両方の特性を組み合わせた腫瘍、または乳房内で広がっていないがすでに5 cmを超えている腫瘍を示しています。
ステージ2:平均余命と回復の可能性
ステージ2の腫瘍の平均余命は、回復の可能性があるため、依然としてかなり良好です。ステージ2は、特に遠隔の身体領域への転移はまだないが、腫瘍は乳房のすぐ隣のリンパ節にまだ限局的であることを表しています。外科的除去とその後の照射からなる治療では、治癒が得られることがよくあります。腫瘍の病期に加えて、さらなる治療は他の多くの要因に依存し、そこから特定の化学療法およびホルモン療法が導き出されます。腫瘍の種類が異なれば、治療法に対する反応も異なります。全体として、ステージ2の平均余命は依然として良好です。
トピックの詳細については、こちらをご覧ください: 乳がんの化学療法
ステージ3
ステージ3は3A、3B、3Cに分けることができます。ステージ3全体では、遠隔組織や臓器への転移はまだないという共通点があります。ただし、腫瘍が乳房内で大きくなりすぎて、胸壁に成長したり、皮膚の表面に成長したりする場合があります。腫瘍のすべてのサイズが含まれています。リンパ節もこの段階で影響を受けます。脇の下の乳がんの最初のリンパ節ステーションの後、腫瘍細胞は鎖骨の上下に次第に広がり、次に乳房動脈に沿ったリンパ節にも広がります。
ステージ3:平均余命と回復の可能性
平均余命および回復の可能性は、ステージ2と比較して減少します。ただし、ステージ3では遠方の集落も発生しないことが重要です。深刻な影響を受けるのはリンパ節のみです。これらはまた、乳房内の腫瘍の切除とともに外科的に切除されます。化学療法とホルモン療法は、平均寿命をパーセンテージで大幅に増加させる可能性があるため、ステージ3では不可欠です。胸壁への局所的な広がりが特に予後を左右します。周囲の必須組織に浸潤しすぎている場合、外科的除去は困難です。
詳細については: 血液がんの照射または乳がんの平均余命
ステージ4
ステージ4は乳癌の最後のステージを表し、他の臓器の転移と診断されたすべての腫瘍はこのステージで要約されます。リンパ節のコロニー形成の量と元の腫瘍のサイズはさまざまです。乳がんでは、遠隔転移は主に肺、骨、肝臓、脳に影響を与えます。
詳細については、こちらをご覧ください。 末期乳がん
ステージ4:平均余命と回復のチャンス
遠隔臓器に転移があると、平均余命と回復の可能性が大幅に低下します。この主な理由は、腫瘍がすでに血流を介して体の多くの領域に到達していることです。このため、腫瘍の除去に成功したように見えても、再発の可能性は非常に高いです。複数の臓器が転移の影響を受ける場合、手術はしばしば実行が困難です。正確な平均余命は、いかなる状況下でも決定できません。しかし、現代の薬物療法では、良い結果が得られ、長年を得ることができます。
詳細はこちら: 血液がんの予後または乳がんの平均余命
伝播研究
乳がんの診断が下されている場合は、常に娘の腫瘍(転移)の可能性が検索されます。娘の腫瘍が発見された場合、これは今後の治療計画や予後全体に影響を与えるため、それらを見つけることは非常に重要です。
転移は進行がんを示します。したがって、パフォーマンスの低下、痛み、食欲不振、吐き気、脱力感、発熱、息切れなどの一般的な症状がすでに見られることがよくあります。腫瘍が大きいほど、体内の他の臓器に娘腫瘍がすでに形成されている可能性が高くなります。
ただし、乳がんは、腫瘍がまだ小さい非常に早い段階で転移を形成することもあります。これは、腫瘍細胞の生物学的性質と腫瘍の種類に依存します(乳がんの下を参照)。
トピックの詳細については、こちらをご覧ください。 乳がんの転移
情報:転移
5 mmのしこりは、症例の10%で娘腫瘍の形成を示し、20 mmのしこりは50%の症例で示します。
他の種類のがんと比較して、乳がんの転移は比較的早期に発生します。乳がんでは、娘腫瘍は血行性だけでなくリンパ原性にも広がります。
リンパ球 腫瘍細胞がリンパ系を介してリンパ節に到達し、そこに新しいリンパ節を形成することを意味します。
血行性 腫瘍細胞が血流を介してさまざまな臓器に到達し、そこでリンパ節を形成することを意味します。
乳がんはまず脇の下のリンパ節に転移します 胸骨.
体内のすべての臓器が娘の腫瘍に等しく攻撃される可能性があるわけではありません。これは、がんの種類ごとに異なります 大腸がん 例えば見つけることができますほとんどの場合、肝臓の娘腫瘍。乳がん細胞は以下で最も一般的に見られます:
- リンパ節
- 骨(脊椎、肋骨、骨盤、頭蓋骨)、
- の中に 肺、胸膜上(プレウラ)および
- の中に 肝臓.
また 肌 そしてその 脳 出没することができます。
リンパ節転移
リンパ節転移は特別な役割を果たします。それらは乳癌の予後における最も重要な要因であり、実際には常に血行性転移の前に発生します。
リンパ節転移は、脇の下や胸骨の腫れやしこりとして現れることがあります。
腫瘍がすでにリンパ節に転移しているかどうかを判断するために、他の方法に加えて、乳がん手術のトピックで詳細に説明されているセンチネルリンパ節技術が使用されています。
一般的なトピックの詳細については、こちらをご覧ください 乳がんの転移.
骨転移
娘腫瘍が形成されたすべての症例の4分の1で、最初の転移が骨に発見され、そこで痛みとして顕著になります。
骨の転移を検出するために、いわゆる 骨シンチグラフィー。骨シンチグラフィーでは、検査前に患者に放射性液体が注入されます。液体に含まれる物質は、骨のリモデリングプロセスが行われる場所に堆積し、そこから弱い放射性信号を放出する特性があります。通常、ある程度のリモデリングプロセスは、骨全体で行われます。骨転移を伴うが、以下のような炎症性疾患を伴う リウマチ ただし、これらのプロセスは特定の時点で増加します。これらの時点で、特に大量の放射能でマークされた液体が集まり、特別なX線装置で見えるようになります。
次に、骨シンチグラフィーで疑われる領域のX線画像が作成されます。これにより、転移が存在するかどうか、またはB.炎症プロセス「のみ」。骨転移はまた使用することができます コンピュータ断層撮影 (CT)または 磁気共鳴画像
肺転移
転移は肺にも比較的頻繁に発生します。肺への転移の存在を示す可能性のある症状は、例えば 息切れ、慢性の咳、疲労感.
ほとんどの場合、これらの症状は 腫瘍 それがこのように感じられるようになる前に、大量の肺組織を攻撃したに違いありません。
肺転移が存在するかどうかは、主に X線 検出されました。転移の正確な位置を見つけるには、特定の形式のコンピュータ断層撮影(薄切らせんCT)または気道の反射(気管支鏡検査)も役立ちます。
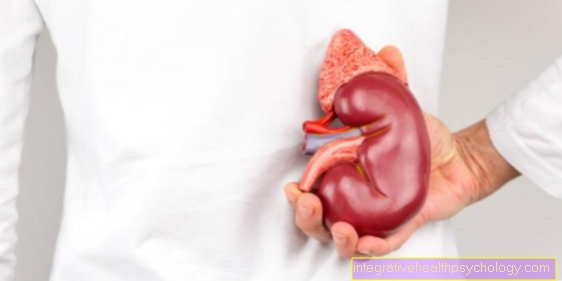
肝転移
転移の3番目に多い場所は肝臓です。彼らはしばしばそこに遅くて忍び寄るだけで目立つようになります。
腫瘍が次第に空間を占め、健康で機能的な肝組織を破壊するため、症状が発生します。肝臓は、後の時点までこれを補うことができます。食欲不振、体重減少、胃腸障害または発熱が症状の可能性がありますが、肝転移がない場合は乳がんでもよく見られます。
肝臓は固体のカプセルに囲まれているため、腫瘍が拡大するとこのカプセルが緊張し、右上腹部に痛みが生じます。胆管が娘の腫瘍によって狭くなったり詰まったりすると、 黄疸 (黄疸)は、名前が示すように、眼球のわずかな黄変によって最初に目立ちます。肝機能障害(以下も参照) 肝臓の機能)血液検査で検出できることがよくあります。転移がこのような機能障害の原因であるかどうかは、超音波検査、コンピューター断層撮影、または磁気共鳴断層撮影によって判断できます。