脳下垂体
同義語
ギリシャ語:下垂体
ラテン語:Glandula pituitaria
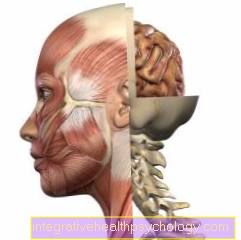
下垂体の解剖学
下垂体はエンドウ豆と同じくらいの大きさで、骨の膨らみの中頭蓋窩、トルコ鞍(トルコ鞍、鞍を思わせる形)にあります。それは間脳に属し、視神経の接合部に近接しています。それは、頭蓋底の骨の基部によって、鼻咽頭および副鼻腔である蝶形骨洞からのみ分離されています。下垂体は、下垂体茎(漏斗)を介して上にある視床下部に接続されています。
下垂体は解剖学的に2つの部分に分けられます:下垂体前葉(下垂体前葉)および下垂体後葉(下垂体後葉)。これらの2つのパーツは、異なるパーツから開発されました。下垂体前葉はそれ自身のホルモンを産生しますが、下垂体後葉は視床下部によって産生されたホルモンのみを放出し、視床下部は小さな血管を介して接続されています。
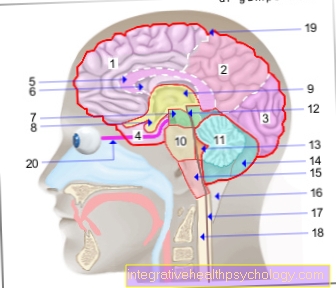
大脳(1日-6日)=エンドブレイン-
終脳(大脳)
- 前頭葉 - 前頭葉
- 頭頂葉- 頭頂葉
- 後頭葉 -
後頭葉 - 側頭葉 -
側頭葉 - バー- 脳梁
- 側脳室-
側脳室 - 中脳- 中脳
間脳(8日と9日)-
間脳 - 脳下垂体 - 下垂体
- 第三脳室-
第三脳室 - ブリッジ- ポン
- 小脳- 小脳
- 中脳帯水層-
中脳水道 - 第四脳室- Ventriculus quartus
- 小脳半球- 小脳半球
- 細長いマーク-
髄脳(延髄) - 大きな貯水槽-
Cisternacerebellomedullaris後部 - (脊髄の)中心管-
中心管 - 脊髄 - 延髄
- 外部脳水空間-
くも膜下腔
(軟髄膜) - 視神経- 視神経
前脳(前脳)
=大脳+間脳
(1.-6. + 8.-9.)
後脳(後脳)
=橋+小脳(10日+ 11日)
後脳 (菱脳)
=橋+小脳+細長い延髄
(10. + 11. + 15)
脳幹 (Truncus encephali)
=中脳+ブリッジ+細長い延髄
(7. + 10. + 15.)
Dr-Gumpertのすべての画像の概要は次の場所にあります。 医療イラスト
関数
下垂体は、内分泌系の一部であるホルモン腺です。それはホルモンバランスの最優先の制御機能を持っています。
人のホルモンバランスの調節は非常に複雑であり、3つのレベルの制御で構成されています。 視床下部。これが注ぐ リベリン そして インヒビン 下垂体にホルモンを放出させるホルモンを制御します。
下垂体は、2番目に高い規制単位として説明することができます。彼女は順番に注ぐ 刺激する それからのホルモン トロピンそれは体のホルモン腺に作用します。
これらの腺は、大まかに 甲状腺, 睾丸, 卵巣 そして 副腎皮質は、遊離ホルモンを放出する3番目の機関です。これらの遊離ホルモンは、体、水、性的およびエネルギーのバランスに直接影響します。
以下のホルモンは下垂体の前葉で生成されます: TSH (甲状腺刺激ホルモン)、 LH (黄体形成ホルモン)、 FSH (卵胞刺激ホルモン)、 STH (ソマトトロピン、英語成長ホルモンのGHも)、 ACTH (コチコトロピン)、 MSH (メラノトロピン)も プロラクチン.
下垂体で形成されるTSHは甲状腺刺激ホルモンです。それはそれらの成長を刺激し、甲状腺からの甲状腺ホルモンの分泌を促進します。
LHとFSHは両方とも おとこ だけでなく、 夫人 性的バランスを制御する重要なホルモン。 LHはそれを解決します 排卵 女性の、のための成長と教育を促進します 妊娠 重要な黄体。男性では、LHはこれを促進します テストステロンの生産 睾丸で。 FSHは女性の成熟を促進します ova 卵巣では、男性では、の成熟 精子細胞.
そのためにはGHまたはSTHが重要です 成長 すべての臓器の長さだけでなく、体幹と腕と脚の長さの成長。それは成長スパートの間に子供時代にもっと多く放出されます、しかしそれはまだ大人に必要な成長ホルモンです。
ACTHは、主にこの刺激に反応する副腎皮質を刺激します コルチゾン フォーム。これは1つです ストレスホルモンこれは重要です 血糖値の上昇、過度の炎症反応の抑制、タンパク質代謝など。
下垂体のMSHは刺激します 色素細胞 (メラノサイト)皮膚の 色の色素沈着.
プロラクチン 妊娠中または授乳中の女性の乳腺が成長と成長を助けるために使用するホルモンです ミルク生産 刺激します。
以下のホルモンは下垂体後葉で産生されます: オキシトシン そして ADH (抗利尿ホルモンまたはアディウレチンまたはバソプレッシン)。
オキシトシンはさまざまな機能を持つホルモンです。 「」とも呼ばれます抱きしめるホルモン「体に触れると放出されるからです。トレーニングにも重要です 陣痛 下 誕生。最終的には 母乳育児 乳首に向かってミルクが放出されます。
ADHは、水収支の調節に関与するホルモンです。それは自由水の再吸収を促進します 腎臓その結果、尿中に排泄される水分が少なくなり、その結果、 血圧 増加します。
下垂体障害
下垂体機能低下症
同義語:下垂体機能低下症、下垂体機能低下症
炎症、怪我、放射線、出血は下垂体に障害を引き起こす可能性があります。これは、下垂体後葉と下垂体前葉ホルモンの両方の産生をもたらす可能性があります。通常、ホルモン障害は連動して発生します。したがって、それは前葉のすべてのホルモン(下垂体前葉機能不全)、後葉のホルモン(下垂体後葉機能不全)、またはすべてのホルモンが同時に減少するかのいずれかです。その結果、下流のホルモンシステムが放出するホルモンが少なくなり、対応する身体機能の障害が発生します。
下垂体の機能低下の症状は、例えば、STHの欠如を伴う低身長、月経異常、およびLHとFSHの欠如を伴う思春期の性器の発現の欠如、血圧の低下、および水分排泄の大幅な増加である可能性があります。 ADH欠乏症を伴う。
診断を確定するために、血液サンプルを採取してホルモンレベルを測定し、頭蓋骨のCTまたはMRIを行います。
下垂体の機能低下の治療は、不足しているホルモンの薬物投与で構成されています。
下垂体腺腫
良性の成長は下垂体の前部に現れることがあります。これらは腺腫として知られています。通常、これらの腺腫はホルモンを産生し、ホルモンは血中に増加して存在します。
下垂体腺腫は、微小腺腫(1cm未満)と骨髄腺腫(1cm以上)に分けられます。
最も一般的な良性下垂体腫瘍は、プロラクチン産生腫瘍であるプロラクチノーマです。その結果、妊娠していなくても乳房の成長とミルクの流れが起こります。
STHを産生する腫瘍は、成長が終わる前と思春期後の先端巨大症(指、鼻、口、舌、耳がかなり肥厚する病気)に高身長をもたらします。
ACTH産生腫瘍は副腎皮質を刺激してコルチゾールを産生し、体幹肥満、満月様顔貌、筋肉破壊、高血圧、感染症への感受性、高血糖を伴うクッシング病を引き起こします。
TSH産生腺腫は、発汗、心臓の鼓動、体重減少を伴う甲状腺機能亢進症を引き起こします。
下垂体腫瘍は、頭痛や視神経接合部への圧迫を引き起こし、まばたき失明を引き起こす可能性があります。
これらのホルモン形成腫瘍は、血中のホルモンレベルの上昇を検出することによって検出されます。すべての値が正常である場合、ホルモンを産生しない腺腫がまだ存在している可能性があります。 CTまたはMRIによるイメージングも実行する必要があります。
それらの解剖学的位置のために、下垂体腫瘍は通常、経蝶形骨アプローチとして知られている方法で手術されます。外科医は、下垂体の下の薄い骨の床を突き破ることによって、鼻、その後ろの副鼻腔を介して目に見える瘢痕なしに下垂体の生い茂った部分を取り除くオプションがあります。
手術が不可能または望まれない場合は、ホルモン産生を抑制する薬があります。
記事も読んでください: クッシング病。